Разрыв пищевода
Общие сведения
Разрыв пищевода относится к неотложным состояниям, требующим проведения ряда экстренных хирургических мероприятий. Запоздалая диагностика разрыва пищевода приводит к тяжелым гнойным осложнениям (флегмоне шеи, медиастиниту, эмпиеме плевры, сепсису), пищеводно-респираторным свищам, кровотечениям и высокой летальности. В гастроэнтерологии выделяют перфорацию пищевода и спонтанный разрыв пищевода (синдром Бурхаве), которые различаются по причинам своего возникновения.
Причины разрыва пищевода
Спонтанный разрыв пищевода возникает при внезапном резком повышении внутриэзофагеального давления. Главной причиной спонтанного разрыва пищевода служит тяжелая рвота, развивающаяся при переедании и приеме большого количества алкоголя. При забросе газов и желудочного содержимого в пищевод и спазме нижнего эзофагального сфинктера внутрипищеводное давление резко повышается, в результате чего происходит разрыв пищевода в его наиболее слабом отделе, расположенном над диафрагмой. Такая ситуация нередко развивается при сознательном желании сдержать рвотный позыв во время приема пищи, за столом, поэтому данная патология получила название «банкетный пищевод». Реже спонтанный разрыв пищевода происходит при натуживании (во время подъема тяжестей, в родах), при кашле, эпилептическом приступе, тупой травме живота. Спонтанные разрывы пищевода в более чем 80 % случаев диагностируются у мужчин в возрасте 50-60 лет.
Симптомы разрыва пищевода
После воздействия травмирующего фактора (эндоскопической процедуры, рвоты и др.) развивается внезапная резкая загрудинная или эпигастральная боль, нередко иррадиирующая в надплечье или поясничную область. Дыхание становится поверхностным и затрудненным, пульс – частым; развивается цианоз кожных покровов (лица, губ, конечностей), выступает холодный пот. В области шеи быстро нарастает подкожная эмфизема, обусловленная выходом воздуха в подкожно-жировую клетчатку. Во время глотания, кашля, глубокого вдоха боли в груди усиливаются; в некоторых случаях отмечается гиперсаливация и кровавая рвота.
При спонтанном разрыве пищевода поражается преимущественно левая стенка наддиафрагмальной части пищевода, вследствие чего образуется сообщение пищевода с левой плевральной полостью, куда попадает пища. В результате развивается эмпиема плевры, тяжелая интоксикация, септический шок. При локализации разрыва пищевода в шейном отделе образуется запищеводная или околопищеводная флегмона шеи; при разрыве грудного отдела пищевода развивается медиастинит, брюшного отдела – перитонит.
К поздним признакам разрыва пищевода, свидетельствующим о воспалительном процессе в средостении и брюшной полости, относятся лихорадка, тахикардия, одышка, критическое ухудшение состояния пациента, явления интоксикации и шока.
Диагностика разрыва пищевода
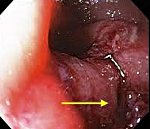
При обзорной рентгенографии грудной клетки и брюшной полости выявляется скопление газа в средостении (пневмомедиастинум) и параэзофагеальном пространстве, гидропневмоторакс. Проведение рентгенографии пищевода с водорастворимым контрастом позволяет увидеть выход вещества за пределы эзофагеальной стенки и уточнить место разрыва пищевода. В сомнительных случаях выполняется фарингоскопия, эзофагоскопия, медиастиноскопия.
При подозрении на разрыв пищевода исключают другие заболевания, протекающие с загрудинными и абдоминальными болями: инфаркт миокарда, расслаивающуюся аневризму, перфоративную язву желудка, острый панкреатит, спонтанный пневмоторакс, разрыв трахеи и бронхов. В связи с этим дополнительно производится ЭКГ, УЗИ аорты, исследование ферментов поджелудочной железы, рентгеноскопия грудной клетки, бронхоскопия, УЗИ плевральных полостей и т. д. При необходимости исключения перфорации желудка может потребоваться проведение лапароскопии.
Лечение разрыва пищевода
Консервативная тактика допустима при свежих травмах на уровне гипофарингса (гортанной часть глотки) или шейного отдела, а также при неполном разрыве пищевода. В этих случаях производится экстренная госпитализация пациента, исключается питание через рот, назначается обезболивающая и антибактериальная терапия. За пациентом устанавливается динамическое наблюдение с целью раннего выявления показаний к оперативному вмешательству. В случае усиления болей, нарастания подкожной эмфиземы, повышения температуры тела производится срочная операция. При разрыве шейного отдела пищевода показана шейная медиастинотомия с установкой двухпросветного дренажа к месту перфорации.
При разрыве грудного отдела пищевода в первые сутки с момента повреждения производится торакотомия, ушивание и укрытие дефекта плевральным или перикардиальным лоскутом, гастростомия, дренирование плевральной полости и средостения. Если со времени разрыва пищевода прошло более 24 часов, проводятся паллиативные вмешательства (без ушивания пищевода): эзофагостомия, медиастинотомия, гастростомия, еюностомия, дренирование плевральной полости и средостения.
В постоперационном периоде осуществляется промывание полостей антисептиками, введение протеолитических ферментов, антибиотикотерапия, инфузионная терапия.
Прогноз и профилактика разрывов пищевода
Летальность при спонтанных разрывах пищевода составляет от 25 до 85% в зависимости от срока начала оказания медицинской помощи. Поздняя диагностика разрыва пищевода и развитие вторичных осложнений (флегмоны шеи, эмпиемы плевры, медиастинита, сепсиса, пищеводно-бронхиальных свищей, кровотечения и др.) ухудшает шансы на выздоровление.
Профилактика ятрогенных повреждений пищевода заключается в осторожном проведении эндоскопических процедур, трахеостомии, интубации, оперативных вмешательств. Предупреждение спонтанного разрыва пищевода требует исключения провоцирующих факторов – переедания, приема большого количества алкоголя, резких физических усилий и др.
Прободение пищевода (K22.3)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По уровню: шейный, грудной, абдоминальный отделы пищевода и их сочетание.
По вовлечению в патологический процесс стенок: передняя, задняя, правая, левая, их сочетания, циркулярное повреждение.
По этиологии: травма, ожог, инфекционные заболевания пищевода, пептические язвы, онкологические заболевания пищевода, поражения вследствие лучевой терапии, воспалительные заболевания пищевода, спонтанный разрыв пищевода (синдром Бурхаве).
Причины травмы пищевода: повреждения инородными телами, инструментами, спонтанные, гидравлические и пневматические разрывы, повреждения сжатым воздухом, огнестрельные и колото-резаные ранения, тупые травмы шеи, груди и живота.
Сопутствующие поражения пищевода: варикозное расширение вен, рубцовые изменения стенки пищевода, другие заболевания пищевода.
Этиология и патогенез
Эпидемиология
Признак распространенности: Крайне редко
Соотношение полов(м/ж): 3
Пациенты с перфорацией пищевода составляют менее 1% пациентов отделений торакальной хирургии отоларингологии.
Синдром Бурхаве, по данным литературы, встречается у 3-15% пациентов из всех случаев перфораций пищевода.
Перфорация шейного отдела пищевода (25%) наиболее часто отмечается вследствие проникающего ранения шеи при проведении эндоскопии или других манипуляций, а также при попадании инородных тел.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диагностика
Лабораторная диагностика
Дифференциальный диагноз
Дифференцируют со следующими заболеваниями:
Осложнения
Лечение
Оперативное вмешательство при прободении пищевода выполняется, как правило, по экстренным показаниям.
Консервативная терапия
Неоперативное лечение возможно в следующих случаях:
1. При небольших перфорациях пищевода инородным телом (рыбья кость) или инструментом (колотые биопсийные раны) без повреждения других органов (консервативная терапия антибиотиками под контролем клинического состояния пациента).
2. При инструментальных повреждениях пищевода при наличии эффективного оттока гнойного отделяемого из зоны повреждения в просвет пищевода, когда разрыв его стенки составляет не более 1-1,5 см и не сопровождается повреждением окружающих органов и медиастинальной плевры, а ложный ход в клетчатке шеи или средостения не превышает 2 см.
3. При инструментальных разрывах рубцово-измененной стенки пищевода, при которых ложный ход не превышает 3 см. Неоперативное лечение возможно вследствие того, что склеротические изменения в околопищеводной клетчатке, сопровождающие склероз пищевода, препятствуют распространению воспалительного процесса. Для обеспечения благоприятного исхода консервативная терапия должна быть начата не позже нескольких часов с момента получения травмы. Во всех остальных случаях операция должна быть выполнена не позже 24 часов с момента появления перфорации.
Хирургическое лечение
Объем и вид оперативного вмешательства определяются многими факторами.
Разрыв пищевода
Разрыв пищевода: виды, причины, симптомы, диагностика, лечение и профилактика
Разрыв пищевода представляет собой отклонения целостной среды пищеводных стенок, появляющиеся в результате травмирования или в ряде спонтанных обстоятельств. Такие неотложные патологические ситуации происходят в результате рвотных испражнений с осложнениями, что говорит о том, что пациенту следует оказать незамедлительную врачебную помощь. В случае попустительства, у пациента может развиться опаснейшие гнойные патологические процессы, например как флегмон шеи либо сепсис, кровотечения, и также летальный исход.
Разрывы (медицинские специалисты называют данный процесс перфорацией) в органе пищевода у больного потенциально вызывается различными травмами либо возникают случайно. Современные гастроэнтерологи дифференцируют пищеводные, и также внезапные (спонтанный) разрывы по этиологическим факторам.
Данная патология также бывает как полной, так и частичной. Первый случай болезни отличается за счет повреждения толщей стенок органов у пациентов, в то время как второй случай характеризуется возникновением фатальной патологии в одной либо ее нескольких поверхностей.
Причины
Если говорить о перфорации пищевода, то она может произойти при проведении различных лечебно-диагностических процедур: интубация трахеи, трахеостомия, кардиодилатация, хирургические вмешательства в области шеи, грудины, живота и прочих медицинских манипуляций. Также к разрыву пищевода могут привести язвенные и опухолевые образования, инородные тела, химические ожоги. Также возможно повреждение стенки пищевода при проникающих ранениях в область шеи или грудной клетки.
Если же внутри пищевода повышается давление, может произойти спонтанный разрыв стенки органа. Основной причиной данного состояния является тяжелая рвота, которая может возникнуть при употреблении больших объемов спиртного или переедании. Чаще всего разрыв пищевода происходит тогда, когда человек пытается насильно сдерживать позывы к рвоте. Именно поэтому патологическое состояние получило название «банкетный пищевод».
В редких случаях спонтанный разрыв пищевода возникает при следующих обстоятельствах:
натуживание при родах или подъеме тяжестей;
Симптомы
При разрыве пищевода обычно наблюдается следующая клиническая картина:
Диагностика
В диагностике разрыва пищевода рассматриваются данные анамнеза, а также ряда инструментальных и физикальных исследований:
Необходимо записаться на прием к врачу-хирургу.
Лечение
Как правило, лечение при разрыве пищевода возможно только хирургическим путем, хотя при свежих травмах гортанной части пищевода может назначаться и консервативная терапия. Также операции можно избежать при неполном разрыве стенки пищевода. В таких ситуациях пациента обязательно госпитализируют, назначают обезболивающие и антибактериальные препараты, а также полностью исключают питание через рот. При ухудшении самочувствия больного проводится срочное хирургическое вмешательство.
Если у пациента диагностирован разрыв шейного отдела пищевода, выполняется шейная медиастинотомия и устанавливается двупросветный дренаж. При повреждении грудного отдела пищевода, если с момента разрыва прошло не более суток, хирургами выполняется торакотомия, дефект ушивается и укрывается плевральным лоскутом. Если с момента травмы прошло больше времени, ушивание пищевода не производится, но принимаются паллиативные меры:
Профилактика
В основе профилактики повреждений стенок пищевода лежит осторожность при выполнении любых эндоскопических процедур, хирургических манипуляций и любых медицинских вмешательств. Чтобы не допустить спонтанного разрыва органа, следует избегать переедания и злоупотребления алкоголем, тяжелых и резких физических нагрузок.
Публикации в СМИ
Повреждения пищевода
Патологическая анатомия • Неполные повреждения пищевода в пределах одной или нескольких оболочек, но не всей стенки органа • Полные повреждения пищевода на всю глубину стенки органа •• Повреждения шейного отдела пищевода — развивается около- или позадипищеводная гнойно-некротическая флегмона шеи •• Повреждения грудного отдела пищевода — медиастинит, при повреждениях плевры — плеврит, перикарда — перикардит •• Повреждения брюшного отдела пищевода — перитонит.
Клиническая картина • Боль по ходу пищевода • Ощущение инородного тела в пищеводе • Гиперсаливация • Рвота с кровью • Подкожная эмфизема • Выделение слюны через рану.
Диагностика • Обзорная рентгенография органов брюшной полости позволяет выявить эмфизему средостения или клетчатки шеи, гидропневмоторакс, пневмоперитонеум • Рентгеноскопия с водорастворимым контрастным веществом в различных положениях тела (на спине, боку, животе) позволяет определить локализацию и размер дефекта • ФЭГДС жёстким эзофагоскопом под наркозом.
ЛЕЧЕНИЕ
Хирургическое лечение • Радикальная операция — ликвидации дефекта в стенке пищевода (не позднее 12–24 ч с момента повреждения) • Паллиативные операции — широкое дренирование околопищеводной клетчатки тем или иным доступом: •• шейная боковая медиастинотомия •• трансторакальная медиастинотомия, одновременное дренирование средостения и плевральной полости четырьмя дренажами • Гастростомия для питания больного в послеоперационном периоде.
Консервативное лечение лишь дополняет оперативное • Полное исключение энтерального питания • Медикаментозная коррекция нарушений гомеостаза • Антибиотикотерапия направленного действия.
МКБ-10 • K22.3 Прободение пищевода
Код вставки на сайт
Повреждения пищевода
Патологическая анатомия • Неполные повреждения пищевода в пределах одной или нескольких оболочек, но не всей стенки органа • Полные повреждения пищевода на всю глубину стенки органа •• Повреждения шейного отдела пищевода — развивается около- или позадипищеводная гнойно-некротическая флегмона шеи •• Повреждения грудного отдела пищевода — медиастинит, при повреждениях плевры — плеврит, перикарда — перикардит •• Повреждения брюшного отдела пищевода — перитонит.
Клиническая картина • Боль по ходу пищевода • Ощущение инородного тела в пищеводе • Гиперсаливация • Рвота с кровью • Подкожная эмфизема • Выделение слюны через рану.
Диагностика • Обзорная рентгенография органов брюшной полости позволяет выявить эмфизему средостения или клетчатки шеи, гидропневмоторакс, пневмоперитонеум • Рентгеноскопия с водорастворимым контрастным веществом в различных положениях тела (на спине, боку, животе) позволяет определить локализацию и размер дефекта • ФЭГДС жёстким эзофагоскопом под наркозом.
ЛЕЧЕНИЕ
Хирургическое лечение • Радикальная операция — ликвидации дефекта в стенке пищевода (не позднее 12–24 ч с момента повреждения) • Паллиативные операции — широкое дренирование околопищеводной клетчатки тем или иным доступом: •• шейная боковая медиастинотомия •• трансторакальная медиастинотомия, одновременное дренирование средостения и плевральной полости четырьмя дренажами • Гастростомия для питания больного в послеоперационном периоде.
Консервативное лечение лишь дополняет оперативное • Полное исключение энтерального питания • Медикаментозная коррекция нарушений гомеостаза • Антибиотикотерапия направленного действия.
МКБ-10 • K22.3 Прободение пищевода
Разрыв пищевода что это
ГБУЗ «НИИ скорой помощи им. Н.В. Склифосовского» Департамента здравоохранения Москвы, Москва, Россия
Спонтанный разрыв пищевода
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2014;(6): 81-83
ГБУЗ «НИИ скорой помощи им. Н.В. Склифосовского» Департамента здравоохранения Москвы, Москва, Россия
ГБУЗ «НИИ скорой помощи им. Н.В. Склифосовского» Департамента здравоохранения Москвы, Москва, Россия
Первое достоверное описание спонтанного разрыва пищевода (СРП) связано с именем голландского хирурга Hermann Boerhaave (1668-1738 гг.), который в 1724 г. подробно описал разрыв пищевода во время рвоты после приема обильного количества пищи и жидкости, что в свою очередь явилось толчком для его последующего углубленного и детального изучения. Под синдромом Бурхаве (Boerhaave’s syndrome) следует понимать спонтанный (самопроизвольный) разрыв пищевода. В литературе имеется множество синонимов данного заболевания: спонтанный разрыв, нетравматический разрыв, послервотный разрыв пищевода, «банкетный» синдром и др. [4, 12, 33, 35].
H. Boerhaave описал крайне редкий вариант разрыва пищевода, а именно поперечный, тогда как в большинстве наблюдений встречается продольный разрыв пищевода, впервые описанный A. Dryden в 1788 г., а K. Myers (1858) принадлежит приоритет прижизненной его диагностики, при этом первый случай выздоровления пациента с синдромом Бурхаве, благодаря дренированию плевральной полости, был описан N. Frink в 1947 г. [4, 23].
СРП чаще всего страдает взрослое население, в основном мужчины (85-90%) в возрасте 50-60 лет, так как резистентность стенок пищевода с возрастом ослабевает (в детском возрасте пищевод выдерживает давление в 4 раза больше, чем у взрослых), в то же время в литературе описаны случаи СРП и у более молодых пациентов [19, 20, 24].
Повышение внутрипищеводного давления, происходящее во время рвотных движений, рассматривается как один из основных факторов в развитии синдрома Бурхаве, при этом отягчающими факторами, по единодушному мнению большинства исследователей, являются переедание и алкоголизм [21, 29, 30, 35].
Во время рвотных позывов происходит резкое напряжение мышц передней брюшной стенки, сокращение диафрагмы, мышечной оболочки желудка с одновременным раскрытием эзофагокардиального сфинктера, но при закрытом глоточно-пищеводном сфинктере, что приводит к резкому повышению давления в просвете пищевода (по данным литературы давление на границе эзофагокардиального сфинктера может достигать 200 мм рт.ст.). Подобный механизм СРП подтвержден экспериментальными данными Р.А. Сулиманова и соавт. (2004) и М. Маклул (2006).
СРП отличаются возникновением больших дефектов стенки (от 4-5 до 10-12 см) и чаще всего локализуются на левой стенке нижнегрудного отдела пищевода [20].
В большинстве наблюдений (до 95%) разрывы пищевода ориентированы продольно и локализуются в наиболее слабом отделе (на 3-6 см выше диафрагмы). Необходимо отметить и тот факт, что в патогенезе спонтанного разрыва пищевода также определенную роль играет особенность строения мышечных волокон левой стенки нижнесреднего отдела пищевода, обусловливающая наименьшее сопротивление разрыву в указанной зоне. В этой зоне мышечные волокна циркулярного слоя являются неполноценными из-за вхождения нервных стволов и кровеносных сосудов [20, 24, 32, 34]. Морфологические изменения в стенке пищевода, предшествующие СРП, подробно описаны в работе А.А. Сапожниковой, М.М. Абакумова и А.Н. Погодиной (1975) и характеризируются перестройкой слизистой оболочки в виде лейкоплакии и гиперплазии слизистых желез, гипертрофией мышечных волокон слизистой оболочки и перестройкой с атрофией части волокон циркулярного слоя, которые способствуют возникновению разрыва стенки в условиях повышенного внутриполостного давления при сохранном тонусе нижнего сфинктера пищевода.
При синдроме Бурхаве величина разрыва мышечной оболочки всегда превышает величину дефекта слизистой оболочки. Зачастую имеется сочетанное повреждение стенки пищевода и медиастинальной плевры, следствием чего является сообщение просвета последнего, как правило, с левой плевральной полостью [18, 27, 35].
Имеются сведения об определенной роли в возникновении СРП грыжи пищеводного отверстия диафрагмы, гастрита, эзофагита, варикозного расширения вен пищевода, эозинофильного эзофагита (опубликовано несколько сообщений об этом редком заболевании, осложненном СРП), которое до разрыва никак себя не проявляет [3, 11, 22, 27, 32, 35]. Однако роль вышеуказанных заболеваний в возникновении СРП не до конца исследована.
В настоящее время синдром Бурхаве рассматривается как симптомокомплекс, состоящий из рвоты, сильной боли в верхнем отделе брюшной полости или нижней части груди, отдающей в межлопаточную область, затрудненного дыхания, болезненного глотания, шокового состояния и интоксикации. Последняя обусловлена попаданием пищи и содержимого пищевода в средостение и в плевральную полость [3, 4, 11, 20, 28]. В первые часы после перфорации, как правило, преобладает болевая симптоматика неопределенной локализации, позднее на первый план выступают признаки гнойной интоксикации, медиастинита и плеврита. При этом среди общих признаков могут доминировать бледность и цианоз кожного покрова, холодный пот, одышка, тахикардия, озноб, гипертермия [18, 22, 26, 30].
Постановка своевременного и правильного диагноза при СРП является важнейшей и в то же время одной из трудных и не до конца решенных задач [3, 7, 16, 24, 29]. Раннее выявление повреждения пищевода и последующее выполнение хирургического вмешательства являются одним из основных факторов успеха в лечении этой категории больных [7, 16, 31, 34 ].
Диагностика СРП, по данным литературы, основана на оценке клинической картины и использовании рентгенологического исследования (обзорная рентгенография груди, а также контрастное исследование пищевода, желудка), рентгеновской компьютерной томографии (КТ) и эндоскопического исследования (фиброэзофагоскопия) [3, 6, 8, 15, 23, 27].
Рентгенологическое исследование рекомендуют начинать с обзорной рентгеноскопии и рентгенографии без применения контрастных веществ с целью выявления газа и жидкости в средостении и плевральных полостях, а также мягких тканях шеи. Затем независимо от результатов бесконтрастного исследования должно быть выполнено контрастирование пищевода, которое позволяет установить локализацию разрыва и наличие полости в средостении [1, 13, 23].
При контрастных рентгенологических методах исследования пищевода абсолютным критерием разрыва его стенки является затекание контрастного вещества за контуры пищевода, а также депонирование контрастного вещества в плевральной полости [2, 16, 17, 25, 33].
Что касается таких объективных методов исследования, как УЗИ, КТ, то их применение ограничивается небольшим числом наблюдений [20, 22, 27] и КТ-семиотика при СРП детально не разработана.
Некоторые авторы рекомендуют выполнять дренирование соответствующей плевральной полости, что позволяет заподозрить и установить повреждение стенки пищевода [34].
Фиброэзофагоскопия дает возможность оценить не только объем и характер разрыва, но и сопутствующие заболевания верхних отделов пищеварительного тракта [28, 31], однако это исследование может привести к разрыву медиастинальной плевры, напряженному пневмотораксу и острой сердечно-легочной недостаточности. С профилактической целью при этом рекомендуется предварительно выполнять дренирование плевральной полости [16, 21, 26].
Несмотря на то что около 90% больных при СРП обращаются за медицинской помощью в первые часы, все же нередко хирургическое вмешательство выполняют с опозданием из-за поздней диагностики [7, 14, 34]. По мнению ряда исследователей, задержка в оказании хирургической помощи более чем на 24 ч увеличивает смертность в 2 раза, а количество послеоперационных осложнений в 2,5 раза [9, 14, 18].
При выборе тактики лечения СРП одни авторы отдают предпочтение дренирующим операциям [19, 26], другие считают, что прогноз значительно улучшается при ушивании дефекта пищевода [4, 16, 28].
На сегодняшний день ряд авторов считают методом выбора при разрыве пищевода наложение шва на дефект его стенки [29, 32, 34], однако в полной мере такая тактика оправдала себя только при ранних сроках с момента разрыва [19, 21, 28, 30]. При поздних сроках возникает проблема несостоятельности шва как источника сохранения, прогрессирования гнойного медиастинита [26, 31, 34]. Фундопликационная манжета способствует герметизации швов пищевода, предотвращает рефлюкс содержимого желудка, обеспечивая оптимальные условия для заживления дефекта стенки [3, 5, 23, 28].
В случае наличия обширных разрывов (более 5 см), множественных дефектов пищевода, сочетания их с активным пищеводным кровотечением, а также при обнаружении некротических изменений стенки пищевода показана резекция грудного отдела пищевода. В послеоперационном периоде проводят активное дренирование средостения и плевральных полостей. С целью разгрузки пищевода и осуществления энтерального питания формируют гастростому, через просвет которой проводят зонд в тонкую кишку для обеспечения энтерального питания. Проведение интенсивной патогенетической корригирующей терапии во время операции и в раннем послеоперационном периоде является важным звеном хирургического лечения больных [3, 16, 32, 35].
При СРП применяют различные методы минимально инвазивной хирургии [23, 26, 31]. S. Landen и соавт. (2002) в работе, основанной на анализе литературных и собственных данных, указывают, что спектр миниинвазивной хирургии СРП довольно широк и включает торакоскопию, медиастиноскопию, лапароскопию, эндоскопическую установку металлических стентов и эндоскопическое клипирование. По мнению авторов, эти методы лечения могут с успехом использоваться как альтернатива хирургии и благодаря их применению можно избежать тяжелых, торакальных вмешательств с их осложнениями и высокой смертностью вследствие сепсиса [20, 25, 29].
Осложнениями СРП являются медиастинит, эмпиема плевры, перикардит, сепсис, абсцедирующая пневмония, аррозионное кровотечение из сосудов средостения, эзофагомедиастиноплевральные, бронхоплевральные свищи [5, 9, 10, 23, 28]. Чрезвычайно важна их ранняя диагностика.
Результаты лечения СРП остаются малоутешительными из-за быстрого развития гнойного медиастинита с тяжелыми септическими проявлениями [26, 28]. Даже при своевременном лечении множественные гнойно-инфекционные осложнения могут проявляться в первые 8-10 ч и служить основной причиной смерти больного [21, 27, 33]. В таких ситуациях тактика хирургического лечения в значительной мере определяет его исход [20, 24, 34, 35].
Таким образом, анализ отечественной и мировой литературы свидетельствует о том, что вопросы диагностики и лечения спонтанного разрыва пищевода, его осложнений во многом остаются нерешенными.