Публикации в СМИ
Грыжа межпозвонкового диска поясничного отдела позвоночника
Грыжа межпозвонкового диска поясничного отдела позвоночника — выпячивание или выпадение фрагментов межпозвонкового диска поясничного отдела в позвоночный канал, возникающее в результате остеохондроза позвоночника, травмы и приводящее к сдавлению нервных структур.
Частота. Грыжи дисков пояснично-крестцового отдела позвоночника — 300 на 100 000 населения. Преобладающий возраст — 30–50 лет. Преобладающий пол — мужской.
Локализация • Наиболее часто возникают грыжи двух последних межпозвонковых дисков: LV–SI (более распространённая локализация) и LIV–LV • Более редко наблюдают грыжи LIII–LIV и ещё реже (в основном при тяжёлой травме) — верхних поясничных дисков.
Классификация • По степени проникновения в позвоночный канал •• Протрузия диска (выпячивание) •• Пролапс (выпадение, прорыв пульпозного ядра через фиброзное кольцо) • По расположению во фронтальной плоскости: срединная, латеральная, парамедианная грыжи.
Патогенез и патоморфология
• См. Остеохондроз позвоночника.
• Передняя продольная связка значительно прочнее, чем задняя, поэтому выпадение грыжи происходит в направлении позвоночного канала. В поясничном отделе задняя продольная связка наиболее прочна в своей центральной части, поэтому диск обычно выпячивается в боковом направлении.
• Факторы компрессии, способные сдавливать нервные структуры (чаще всего — спинномозговые корешки) •• Проявления остеохондроза ••• Грыжи межпозвонковых дисков: выбухание студенистого ядра через места частичного разрыва волокон или образовавшееся отверстие в фиброзном кольце. Выпавшие фрагменты могут как сохранять связь с веществом диска, так и отделяться полностью (секвестрированные фрагменты, обычно выпадающие под заднюю продольную связку или сквозь неё) ••• Помимо грыжи (или совместно с ней) сдавление могут вызывать: разрастание костной ткани (остеофиты), гипертрофия жёлтой связки, расширение эпидуральных вен, склерозирование эпидуральной клетчатки, образование спаек, сужение межпозвонковых промежутков •• Сопутствующие врождённые аномалии (пороки развития позвоночника) — любой из вышеперечисленных факторов даже в минимальной степени выраженности вызывает сдавление корешка.
• Факторы, провоцирующие образование грыжи: постоянная микротравматизация диска (чрезмерные или частые сгибание и разгибание позвоночника, вибрация), реже — острая тяжёлая травма позвоночника.
• Сдавление спинномозгового корешка вызывает его ишемию, нарушение проводимости, в результате чего развиваются клинические проявления.
Клиническая картина
• Динамика клинических проявлений — на начальных этапах пациенты жалуются только на боль в пояснице, вертебральный и корешковый синдромы появляются позднее (стаж боли в пояснице несколько лет), морфологически им соответствует компрессия корешка, формирование грыжи диска.
• Боль в поясничной области (люмбалгия) — непостоянная, тупого, ноющего характера •• Выраженность боли постепенно нарастает •• Вероятные причины — растяжение задней продольной связки (в отличие от диска содержит болевые рецепторы), напряжение мышц, связочного аппарата •• Боль усиливается при движении, мышечном напряжении, подъёме тяжестей, кашле и чихании •• Характерны повторные обострения на протяжении нескольких лет.
• Вертебральный синдром •• Ограничение подвижности поясничного отдела позвоночника •• Напряжение паравертебральных мышц (возникает практически во всех случаях) вызывает болевые ощущения и препятствует полному выпрямлению спины •• Сглаживание поясничного лордоза (иногда переход его в кифоз) •• Болезненность при пальпации межостистых промежутков и паравертебральных мышц. Симптом звонка (при постукивании по межостистому промежутку, соответствующему локализации грыжи, появляется простреливающая боль в ноге) •• Изменение осанки с целью уменьшения боли ••• Сколиоз, открытый в больную сторону, — при парамедианной и срединной грыже (для уменьшения натяжения задней продольной связки) ••• Сколиоз, открытый в противоположную сторону, — при латеральной грыже (для уменьшения сдавления корешка) •• Вегетативные проявления: потливость, мраморность кожи.
• Корешковый синдром (радикулопатия) •• Боль — распространяется на ягодицу и далее по передней, задней или задненаружной поверхности бедра и голени (ишиалгия), возникает в зоне иннервации одного или нескольких корешков. Характер боли — стреляющий и ноющий •• Более половины больных связывают появление этой боли с конкретной травмой — падением, резким наклоном или поворотом туловища, подъёмом тяжести •• Изменения в зоне иннервации данного корешка ••• В мышцах, иннервируемых поражённым корешком, развиваются слабость, гипотония, атрофия; возможны фасцикуляции ••• В соответствующем дерматоме возникают парестезии и онемение ••• Снижение или выпадение проприоцептивных рефлексов •• Симптом кашлевого толчка — появление простреливающей боли или резкое её усиление в зоне иннервации сдавленного корешка при натуживании, кашле, чихании.
• Симптом Ласега — появление боли в пояснице и в дерматоме поражённого корешка (возможно также чувство онемения, ползания мурашек) при поднятии выпрямленной ноги у лежащего на спине пациента •• Боль исчезает (или ослабевает) при сгибании ноги в коленном суставе и усиливается при тыльном сгибании стопы •• У здорового человека ногу можно поднять почти до 90° без болевых ощущений, при патологии боль возникает даже при незначительном подъёме ноги.
• Острая компрессия корешков при патологии конского хвоста или спинного мозга •• Этиология — обычно срединная грыжа больших размеров •• Непосредственная причина — значительное физическое усилие, большая нагрузка на позвоночник (в т.ч. при мануальной терапии) •• Признаки — нижний вялый парапарез, нарушения чувствительности в аногенитальной области и функций тазовых органов (в первую очередь — задержка мочи).
• Синдром каудогенной перемежающейся хромоты — боль в ногах при ходьбе (вследствие преходящего сдавления конского хвоста), вынуждающая больного останавливаться.
Специальные методы исследования • Поясничная пункция — иногда умеренное повышение содержания белка. При полной блокаде субарахноидального пространства уровень белка в ликворе может резко повышаться; положительны ликвородинамические пробы (пробы на проходимость субарахноидального пространства) • Рентгенография позвоночника — признаки остеохондроза (уменьшение высоты диска, остеофиты) и сопутствующих пороков развития • МРТ • Миелография (рентгенография спинного мозга после введения контрастного вещества в субарахноидальное пространство) иногда в сочетании с последующей КТ позволяет диагностировать грыжу диска и стеноз позвоночного канала • КТ с высоким разрешением (МРТ и миелография предпочтительнее) • Электромиография позволяет дифференцировать сдавление корешка от периферической невропатии.
Дифференциальный диагноз • Туберкулёзный спондилит • Болезнь Бехтерева • Опухоли позвоночника и спинного мозга • Метастазы опухолей в позвоночник • Спондилолистез • Синдром Лериша • Нарушение кровообращения в дополнительной спинномозговой артерии Депрож–Готтерона • Метаболические спондилопатии • Диабетическая невропатия.
ЛЕЧЕНИЕ. Основной метод — консервативная терапия
Консервативная терапия • Тракционное лечение (вытяжение поясничного отдела позвоночника) • Эпидуральные блокады смесью растворов местного анестетика (обычно новокаина или лидокаина) и ГК (дексаметазон или гидрокортизон) • НПВС, анальгетики, сосудистые препараты, витаминотерапия • Массаж, физиотерапия, акупунктура • После купирования острой фазы — ЛФК для повышения мышечной силы.
Оперативное лечение
• Показания к операции •• Неэффективность адекватного консервативного лечения при наличии признаков стабильной компрессии корешка (особенно при появлении мышечной слабости) •• Неотложное хирургическое вмешательство — при сдавлении корешков конского хвоста.
• Суть операции — декомпрессия, высвобождение спинномозгового корешка от сдавления.
• Типы операций •• Лигаментэктомия (иссечение участка жёлтой связки с сохранностью дужек позвонков), удаление грыжи и кюретаж диска (выскабливание, механическое удаление) •• Ламинэктомия (удаление дужки и остистого отростка позвонка с сохранением суставных отростков) без кюретажа диска — наружная декомпрессия •• Лапароскопическая дискэктомия (доступ со стороны брюшной полости, передний) ••• Вскрытие диска, удаление его: механическое, лазерное выпаривание ••• Показано только при протрузии диска •• Микроскопическая ламинэктомия с последующим удалением грыжевого материала •• Чрескожный доступ (прокол троакаром сбоку через мышцы с вхождением в диск; далее различные варианты удаления вещества диска) •• Хемонуклеолизис — лизис грыжевого материала путём введения в поражённый диск фермента химопапаина. Показан только при протрузиях диска, сохранении его целостности.
Осложнения возникают редко • Гипермобильность, синдром ламинэктомированного позвоночника — после ламинэктомии нескольких позвонков • Повторное образование грыжи (вследствие неадекватного кюретажа диска, последующего дегенеративного процесса).
Прогноз благоприятный. Операция, выполненная по соответствующим показаниям, приводит к выздоровлению или резкому улучшению примерно в 70% случаев.
Синонимы • Грыжа пульпозного ядра • Пролапс межпозвонкового диска • Синдром межпозвонкового диска
МКБ-10. M51 Поражения межпозвоночных дисков других отделов
Симптом Ласега
О чем говорит синдром Ласега в неврологии?
Пожалуй, каждого из нас не раз заставала врасплох боль в спине. Чаще всего мы списываем ее типичный остеохондроз, а все лечение сводится к применению мазей и обезболивающих, ведь занятому современному человеку некогда искать причины недуга.
А между тем, в 21 веке боль в спине заняла первое место пьедестала почета среди потери трудоспособности и обогнав около трехсот других заболеваний. К тому же она значительно помолодела и теперь является частым гостем у пациентов около 30 лет. По статистике лидирует боль в поясничном отделе позвоночника. В качестве основных ее источников были установлены остеоартроз и миогенные нарушения, такие как спазмы, микротравматизация, ишемия паравертебральных мышц. Только 5% случаев может иметь патологию межпозвонковых дисков.
Сегодня речь пойдет о синдроме Ласега (Lasegue), лечение которого имеет ряд особенностей. Так, например, симптом Ласега при остеохондрозе поясничного отдела позвоночника имеет ряд показателей, которые помогут предотвратить нежелательные последствия. 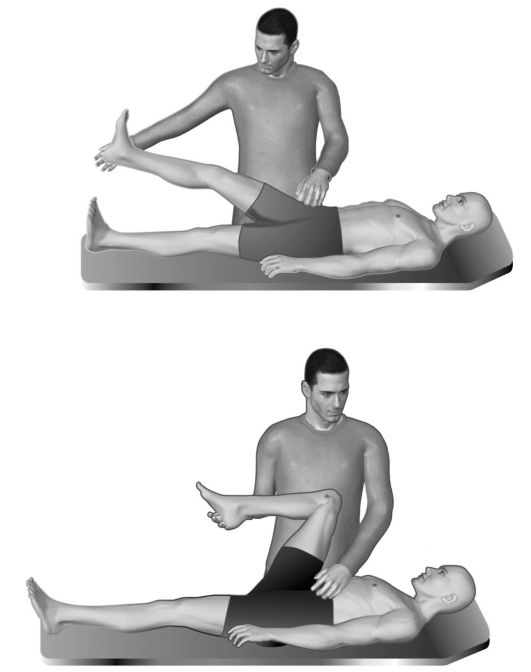
Симптом Ласега считают болезненность, возникающую в случае натяжения седалищного нерва, либо его корешков. Она вызывается при постепенном и медленном подъеме выпрямленной ноги, лежа на спине и локализуется в той области, где есть поврежденные корешки. Иначе его еще называют «патология подъема прямой ноги». Открыл симптом французский врач Эрнест Шарль Ласега, который ввел эту наблюдательную технику. Нельзя не отметить, что впоследствии она сыграла важную диагностическую роль в неврологии. Ведь порой установить верный диагноз довольно сложно, потому что пациенты не способны объективно оценить свои болевые ощущения и часто преувеличивают. Здесь на помощь приходят симптомы натяжения как признаки многих неврологических заболеваний позвоночника, которые проявляются спазмами мышц и вызывают острую боль. Оценка симптома Ласега позволяет распознавать природу происхождения и места локализации нарушения.
Причины возникновения данного симптома
Итак, положительный симптом Ласега. При каких заболеваниях он чаще всего проявляется?
Если верить практическим исследованиям, причиной симптома Ласега чаще всего оказывается поражение нерва пояснично-крестцового сплетения, к примеру, в результате таких заболеваний, как поясничный остеохондроз, грыжа, радикулит, наличие новообразований, а также тяжелый плод на позднем сроке беременности.
В норме у нервных окончаний имеется хороший запас длины. Они способны перемещаться по отношению к близлежащим тканям и натяжение нерва почти не возникает. Но, если отмечается развитие патологических изменений в структурах, например, фиброзное разрастание, деформация, то это может привести к перерастяжению нерва.
Еще одной причиной может стать органическое поражение седалищного нерва. Вызвать его могут сахарный диабет, различные инфекции и интоксикация.
Симптомы и классификация
Симптом Ласега определяется при натяжении и выражается в виде боли и интенсивности разной силы, возникающей в ответ на подъем нижней конечности.
Боль может напоминать прострелы при люмбоишиалгии и распространяться в область стопы. Также, может определяться такой симптом, как онемение нижних конечностей.
Поднятие прямой ноги бывает болезненным при патологии.
Так, в положении на спине, когда нижние конечности лежат на поверхности, седалищный нерв и его корешки абсолютно расслаблены боль не проявляется.
Если нижняя конечность поднимается с согнутым коленом, седалищный нерв и его корешки все еще не натянуты как следует.
А вот, если нижняя конечность поднята с разогнутым коленом, седалищный нерв, который теперь должен иметь большую длину, растягивается по нарастающей и в случае патологии обязательно вызовет боль.
В зависимости от характера боли и ее проявления различают три типа положительного симптома Ласега.
Диагностика выявления синдрома Ласега
Болевой синдром повсеместно отвечает мышечным спазмом в ответ на боль. Спазмы мышц в купе с имеющимися проблемами позвоночника приводит к блокировке нервных корешков и их натяжению. Резкие движения в этом случае повреждают нерв.
В случае болевого синдрома пояснично-крестцовой зоне становится задействованным седалищный нерв – самый большой нерв нижней конечности. В этом случае может определяться положительный симптом Ласега с двух сторон или изолированно с одной стороны.
Удобство определения симптома Ласега в градусах заключается том, что по величине угла можно определять степень изменений позвоночника (чем он меньше – тем больше степень проблемы). Впоследствии по увеличению угла можно определить траекторию лечения заболевания и его эффективность.
Как же проходит процесс диагностики?
Проверка на наличие симптома проводится только врачом невропатологом. Показанием для исследования являются жалобы на дискомфорт в области поясницы, ягодиц, мышц бедра при движении. Во время обследования больного просят прилечь на спину. Врач поднимает пациенту ногу, сгибая в тазобедренном суставе и удерживая колено. Подъем ноги, как правило, осуществляется максимум на 90°либо до момента наступления болевых ощущений по ходу седалищного нерва. При проведении теста весьма важно, определить под каким углом проявит себя боль.
Далее медицинский работник должен согнуть ногу пациента в колене и, в случае, если боль прекратится, то симптом Ласега можно считать положительным. После возвращения в исходное положение – выпрямление ноги боль должна возобновляться.
В случае, если острая боль не прекратилась, значит происхождение боли другое. Она вызвана не натяжением поражённого спинномозгового корешка, а заключается в других причинах.
При проведении теста обязательно нужно соблюдать предосторожности:
С другой стороны, растяжение всегда будет сопровождаться болезненными ощущениями при ущемлении нервного корешка в межпозвоночном отверстии или его дополнительного вытяжения из-за выпуклости грыжи диска. Это положительный симптом Ласега, который обычно очевиден при подъеме ноги менее чем на 60°.
Фактически по достижении 60° сгибания симптом Ласега не достоверен, так как седалищный нерв максимально растягивается при сгибании под 60°. Следовательно, боль может себя проявить при сгибании на 10°, 15°, 20°, что позволяет судить о симптоме Ласега и даже давать количественную характеристику.
Следует отметить, что у пожилых граждан наблюдается слабая мускулатура задней стороны бедра. Поэтому тест может диагностировать отрицательный симптом Ласега, для которого характерна боль в области мышц бедра.
Диагностика симптома Ласега имеет огромное клиническое значение в неврологии. Его оценка позволяет распознать природу болей и нарушений, предотвратив при этом серьезные последствия. Дополнительными методами диагностики обычно становится МРТ и рентген. Как правило, к самым распространенным болезням, сопровождающимися синдромом Ласега считаются остеохондроз позвоночника, новообразования в районе седалищного нерва, наличие межпозвоночной грыжи и смещение диска, повреждение седалищного нерва и другие.
Как же помочь пациенту, страдающему от данного недуга? Следует учесть, что купировать симптом Ласега можно в зависимости от природы заболевания, вызвавшего его. При проявлении болей в спине чаще всего состояние пациента требует покоя в тандеме с применением нестероидных противовоспалительных препаратов и анальгетиков.
В острый период больному нужно обеспечить постельный режим. Лучше всего, его уложить на твердую постель, для этого под обычный матрас подкладывают деревянный щит. Применяют также местные средства: грелку, мешочек с горячим песком, горчичники, банки. Помогут снять боль и местные раздражающие средства, которыми являются разные обезболивающие мази для втирания в болевые участки кожи.
Если случаются частые рецидивы, характеризующиеся острыми приступами боли, то пациентам может понадобиться помощь психотерапевта в комплексе с терапией антидепрессантами.
В Центре лечения позвоночника и суставов – клинике Ткачева Епифанова созданы все условия для современной диагностики и лечения болей в спине различного генеза, в том числе, проявляющихся симптомом Ласега. Ознакомиться с методами диагностики и лечения можно здесь: https://temed.ru
В период реабилитации лучше всего помогут такие методы, как:
Особое внимание следует уделить поддержанию диеты и нервной системы. Причиной ее нарушения как раз может быть неполноценное и несбалансированное питание, поэтому очень важно, чтобы человек ежедневно потреблял все необходимые для жизнедеятельности витамины и полный объем калорий, соответствующий его росту, весу, полу и способу жизни. Чтобы улучшить свое состоянием диетологи рекомендуют:
Также очень важно соблюдать правильную позицию туловища и координированную работу мышц при подъеме и переносе тяжести. Необходимо, чтобы спина была выпрямлена, а позвоночный столб прочно упирался в таз. Это обеспечит равномерную нагрузку на межпозвонковые диски, и они не будут подвержены деформации.
Не следует переносить тяжести перед собой и подвергать организм переохлаждению. Это также может нанести вред здоровью и спровоцировать боли.
Важное профилактическое значение имеет и периодическое изменение положения тела во время работы.
При периодических болях, особенно в области поясницы, следует позаботиться о правильной организации рабочего места, устранении неудобной позы, выполнении разгрузочной физкультуры.
Эти, на первый взгляд, простые профилактические мероприятия позволят избежать неприятный последствий.
Квалифицированные специалисты Центра лечения позвоночника и суставов – клиники Ткачева Епифанова проконсультируют по любым вопросам лечения и профилактики болей в спине различного генеза, в том числе, проявляющихся симптомом Ласега.
Симптом натяжения Ласега
Вертеброгенные болевые синдромы практически всегда вызывают рефлекторный мышечный спазм в ответ на боль. Спазм мышц в сочетании с имеющимися проблемами в позвоночнике приводит к тому, что нервные корешки становятся блокированными и малейшее движение приводит к их натяжению.
Резкие движения в этом случае могут привести к повреждению нерва, вплоть до надрыва нервных волокон. В случае пояснично-крестцовой локализации болевого синдрома становится задействованным седалищный нерв – самый массивный нерв нижней конечности. При такой ситуации может определяться положительный симптом Ласега с двух сторон или изолированно с одной стороны.
Симптом натяжения Ласега представляет собой возникновение боли при попытке поднять больным в лежачем положении выпрямленную ногу. Вызывают данный симптом в две фазы: вначале больного просят плавно поднимать выпрямленную ногу вверх, при этом в определенный момент возникает выраженный болевой синдром, может появиться иррадиация вплоть до ступни, судороги, чувство ползания мурашек. Данный признак имеет также объективную метрическую характеристику.
При появлении боли врач-невролог должен отметить угол подъема ноги относительно горизонтальной плоскости, при котором возникло неприятное ощущение.
Далее больного просят согнуть ногу в коленном суставе, при этом боль значимо уменьшается или уходит совсем. Если уменьшения боли не произошло можно заподозрить не вертеброгенную причину заболевания, а также психологические изменения (ипохондрия, истерия и т.п.).
Удобство определения симптома Ласега в градусах заключается также в том, что по величине угла можно предположить степень изменений позвоночника (чем меньше угол – тем больше выраженность изменений). Также по увеличению угла можно определить эффективность лечения заболевания.
Также при определении симптома одновременно врач-невролог может выявить изменения тонуса мышц, определить наличие фибриллярных подергиваний, отметить гипотрофию мышц на стороне поражения седалищного нерва (прогностически неблагоприятный признак) и многое другое.
Диагностика защемления седалищного нерва
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Прежде чем начинать лечение защемления седалищного нерва, важно разобраться в его причинах. Чаще всего это дегенеративные процессы в позвоночном столбе (остеохондроз, нарушения со стороны подвздошно-крестцового сочленения, протрузии и грыжи), хронический спазм мышц. Но иногда встречаются и более серьезные заболевания, поэтому важно проводить тщательную диагностику. В Клинике Бобыря работают опытные врачи, которые установят точный диагноз и порекомендуют эффективное лечение.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Защемление седалищного нерва – состояние, которое может быть вызвано разными причинами, связанными с патологическими процессами в позвоночном столбе, мышцах, крестцово-подвздошном сочленении. Важно установить правильный диагноз, так как от этого зависит эффективность лечения.
Для диагностики причин защемления седалищного нерва применяются следующие исследования:
Прием у врача
Во время первичного приема пациента с симптомами сдавления седалищного нерва врач собирает анамнез заболевания, жизни, проводит осмотр.
В первую очередь доктор, скорее всего, задаст вам следующие вопросы:
Врачу важно выяснить, какая у пациента профессия, связана ли его работа с интенсивными физическими нагрузками, поднятием тяжестей, или, напротив, продолжительным сидением на одном месте, занимается ли он спортом. Нужно уточнить, были ли ранее какие-либо проблемы с позвоночником.
Осмотр врача
При подозрении на защемление седалищного нерва врач осматривает область поясницы, крестца, проверяет тонус и силу мышц поясницы, нижних конечностей, оценивает с помощью специальной иглы и кисточки чувствительность по ходу седалищного нерва. Доктор надавливает на определенные точки, чтобы выявить болезненность.
Пациента могут попросить выполнить некоторые физические упражнения и спросить, не усиливается ли во время них боль. Это помогает судить о том, какой нерв поражен:
Также врач оценивает позу больного в положении стоя, его походку.
Для того чтобы выявить раздражение седалищного нерва, врач проверяет некоторые специальные симптомы:
Инструментальные методы исследования
В некоторых случаях диагностика причин защемления седалищного нерва ограничивается только осмотром врача. Не всегда нужны дополнительные методы диагностики. Осмотрев больного, доктор может назначить консервативное лечение и далее наблюдать за его состоянием. Если боль не проходит и усиливается, появляются расстройства движений и чувствительности, нужно провести обследование.
Существуют некоторые симптомы, которые называются «красными флагами». Если они обнаружены, это говорит о том, что у пациента может быть серьезная патология, и, как минимум, нужно сразу провести рентгенографию. Иногда стоит сразу начать с компьютерной томографии и МРТ.
Основные «красные флаги»:
Рентгенография позвоночного столба
Рентгенография – самый простой, быстрый, недорогой и доступный метод диагностики многих заболеваний позвоночника. Она не так информативна, как компьютерная томография или МРТ, но позволяет оперативно выявить или исключить грубые изменения со стороны позвонков.
Патологии, которые можно выявить с помощью рентгенографии, и которые могут быть связаны с защемлением седалищного нерва:
Рентгенография обычно продолжается около 5 минут. Современные цифровые аппараты позволяют получать четкие снимки, на которых хорошо визуализируются многие структуры.
Исследование не требует специальной подготовки. Женщины, которые беременны или пытаются зачать ребенка, должны сообщить об этом врачу, так как рентгенография противопоказана во время беременности.
Снимки делают в положении лежа или стоя, в разных проекциях, в фас, профиль, под определенными углами. Врач выбирает проекции, которые позволяют получить максимально информативные изображения.
УЗИ позвоночника
В некоторых случаях пациентам с симптомами защемления седалищного нерва показано ультразвуковое исследование позвоночного столба. Это также простой, доступный, но, в отличие от рентгенографии, совершенно безопасный метод диагностики, так как во время него не применяется рентгеновское излучение. УЗИ может показать патологии мягких тканей, которые не видны на рентгеновских снимках.
УЗИ позвоночника помогает выявить:
В то время как рентгенография противопоказана во время беременности, ультразвуковое исследование можно выполнять даже у будущих мам, так как это не повредит эмбриону и плоду. С помощью современных УЗИ-аппаратов можно обнаружить многие патологии даже на ранних стадиях.
Компьютерная томография
Компьютерная томография – более точный и информативный метод диагностики, по сравнению с рентгенографией. Этот метод позволяет создавать снимки с послойными «срезами» определенных областей тела, трехмерные изображения. Так как аппараты КТ сейчас есть во многих клиниках, зачастую многие врачи предпочитают в качестве первого метода диагностики именно ее, а не рентгенографию.
Основные преимущества компьютерной томографии в диагностике защемления седалищного нерва и патологий позвоночника:
Компьютерная томография более эффективно по сравнению с рентгенографией выявляет межпозвонковые протрузии и грыжи. Иногда для более точной диагностики прибегают к КТ-миелографии с применением рентгеноконтрастных растворов.
При стенозе позвоночного канала, переломах позвонков, инфекционных процессах, дегенеративных заболеваниях КТ может предоставить врачу много ценной информации, будучи выполнена отдельно или в сочетании с МРТ.
Магнитно-резонансная томография, как и компьютерная томография, позволяет получать снимки с послойными срезами и трехмерными изображениями, но во время нее вместо рентгеновского излучения используется сильное магнитное поле. Таким образом, это более безопасный метод диагностики. Например, нет никаких доказательств того, что МРТ у беременной женщины может нанести какой-либо вред будущему ребенку. Тем не менее, во время беременности это исследование назначают с осторожностью и только в случаях, когда без него нельзя обойтись. Особенно нежелательна МРТ в первом триместре.
МРТ лучше всего визуализирует мягкие ткани, но с помощью нее можно диагностировать и костные патологии. С помощью этого метода диагностики можно получить много ценной информации о состоянии спинного мозга, его корешков и седалищного нерва. Магнитно-резонансная томография помогает в планировании хирургических вмешательств. По сравнению с компьютерной томографией, она лучше визуализирует опухоли, абсцессы и другие мягкотканные образования.
Чтобы получить более четкие снимки, пациенту может быть введен внутривенно раствор гадолиния. Он намного реже вызывает аллергические реакции по сравнению с препаратами йода, которые применяют для контрастирования во время рентгенографии и КТ.
Но МРТ имеет и некоторые ограничения. Из-за сильного магнитного поля его нельзя проводить, если в теле пациента есть какие-либо металлические имплантаты или инородные тела. Аппараты для МРТ в основном рассчитаны на вес пациентов не более 150 кг. Во время исследования человек находится в замкнутом пространстве и должен лежать неподвижно, поэтому возникают сложности у лиц, страдающих клаустрофобией, психически больных в состоянии возбуждения.
Электромиография
Электромиография – исследование, во время которого проверяют электрическую активность мышц, нервов, нервно-мышечную передачу импульсов. Этот метод диагностики назначают, когда защемление седалищного нерва сопровождается нарушением чувствительности или движений, проявляющимся следующими симптомами:
Во время электромиографии применяют специальные электроды – они регистрируют электрические импульсы в тканях. Игольчатые электроды вводят непосредственно в исследуемые мышцы. С помощью них изучают электрическую активность мышц в состоянии покоя и напряжения. Накожные электроды размещают по ходу нерва, они регистрируют проходящие нервные импульсы.
Несмотря на то, электронейромиография бывает болезненной, это безопасный метод диагностики, он не приводит к осложнениям и позволяет врачу получить важные данные, оценить причину ухудшения чувствительности и движений, степень поражения нервных структур.
Денситометрия
Денситометрия – это усовершенствованная разновидность рентгенографии, во время которой измеряют плотность костной ткани. Процедура в первую очередь показана людям старшего возраста и нужна для того, чтобы разобраться, не вызваны ли проблемы с опорно-двигательной системой, повлекшие защемление седалищного нерва, остеопорозом.
Денситометрия – простое исследование, не требующее специальной подготовки. Она напоминает обычную рентгенографию, но во время нее используются более низкие дозы рентгеновского излучения. Перед процедурой нельзя принимать препараты кальция, как минимум, в течение 24 часов, так как из-за этого могут исказиться результаты.
Плотность костной ткани измеряют на бедре и поясничном отделе позвоночника. Аппарат испускает пучок рентгеновских лучей низкой интенсивности с двумя энергетическими пиками. Один пик поглощается мягкими тканями, а второй – костной. Если вычесть то, что поглощается мягкими тканями, из общего количества, получится фактическая минеральная плотность костей. Также денситометрия может быть проведена в режиме КТ и МРТ. Она позволяет выявить изменение плотности костной ткани на 2–5% и выявить остеопороз на ранних стадиях.
Осмотр специалиста по мягким мануальным техникам
Диагностика защемления седалищного нерва в остеопатии и других направлениях, где применяются мягкие мануальные техники, имеет свою специфику. Здесь главным диагностическим инструментом являются руки врача, которые в результате специального обучения и многолетней практики приобретают особую повышенную чувствительность.
Подходы к пониманию механизмов развития заболеваний у врачей-остеопатов несколько отличаются от принятых в неврологии, ортопедии, нейрохирургии. Они базируются на некоторых ключевых принципах:
В ходе остеопатической диагностики врач работает с пациентом на глубинном уровне, обнаруживает мельчайшие отклонения, которые неспособно уловить даже современное высокоточное диагностическое оборудование.
В Клинике Бобыря применяется авторская методика – дефанотерапия, – которую можно отнести к мягким мануальным техникам нового поколения. Врач во время первого сеанса тоже проводит мануальную диагностику. Главная задача такого специалиста – обнаружить участки патологического напряжения, которые приводят к нарушению правильного положения и работы позвоночного столба, затруднению кровотока и оттока лимфы, защемлению нервных корешков и стволов, как следствие, боли и другим симптомам.
Во время сеансов дефанотерапии эти проблемы исправляют с помощью специальных приемов, а в конце проводят нечто вроде психотренинга, дают установку на правильное положение позвоночного столба. Это помогает закрепить эффект и предотвратить обострения в будущем.
Если вас беспокоят боли в пояснице, прострелы, ишиас – приходите на прием к врачу в Клинике Бобыря. Специалист осмотрит вас, установит точный диагноз и составит оптимальную программу лечения.







