Первые симптомы рассеянного склероза
С течением времени симптомы рассеянного склероза могут видоизменяться, а также угасать или нарастать в зависимости от активности очагов [1].
На что обращать внимание?
Считается, что ни одно другое неврологическое заболевание не проявляется таким разнообразием симптомов, как рассеянный склероз (РС). Более того, нет двух больных РС с одинаковыми симптомами. Это происходит потому, что у каждого болезнь распространяет свои очаги поражения абсолютно индивидуально, поскольку процесс демиелинизации способен захватывать как головной, так и спинной мозг с разной степенью выраженности и в разной последовательности [1].
Когда рассеянный склероз атакует миелиновую оболочку, она начинает постепенно разрушаться, оставляя нервные волокна незащищенными. «Оголенные» нервные нити, лишенные защиты, с трудом передают информацию. Появляется определенный симптом, связанный с этими повреждениями. Но если миелин уничтожен не до конца, возникает процесс частичной ремиелинизации, и симптом может то исчезать, то появляться вновь. Когда же нервное волокно разрушается полностью, симптом остается с больным окончательно. Поэтому, если у больного исчезли симптомы, это не повод забыть о недуге и прекратить лечение. Ведь процесс разрушения миелина может продолжаться без видимых проявлений и привести к более серьезным нарушениям [1].
Часто при дебюте рассеянного склероза больной не связывает различные возникающие и исчезающие симптомы с какой-то болезнью. Ведь многие симптомы рассеянного склероза являются неспецифичными (например, головокружение, онемение или слабость) и могут проявляться при целом ряде заболеваний, не всегда связанных с демиелинизирующим процессом. Эта особенность симптоматики часто является причиной поздней диагностики рассеянного склероза. Может рассеянный склероз никак не проявляться клинически, бывают случаи, когда на МРТ уже определяются выраженные изменения, а симптомы проявляются слабо или не возникают совсем [1].
Встречаются случаи, когда в дебюте рассеянного склероза пациент длительное время обращает внимание только на общее чувство усталости, связывая это с нагрузками или стрессом. Часто у больного проявляется лишь одно отклонение. Реже пациентов беспокоит несколько различных симптомов одновременно. Это говорит о более длительном течении болезни [1].
Однако существуют специфические симптомы рассеянного склероза, при помощи которых врачи сразу могут диагностировать болезнь. К ним относятся нарушения зрения и синдром Лермитта [2, 3].
Несмотря на обширность и разнообразие симптоматики, проявления рассеянного склероза можно разделить на следующие группы [2, 3]:
1. Классические симптомы, характерные для рассеянного склероза:
2. Симптомы, часто встречающиеся при рассеянном склерозе:
3. Симптомы, редко встречающиеся при рассеянном склерозе:
В большинстве случаев симптомы рассеянного склероза сопровождаются различными психоэмоциональными расстройствами. Больной становится раздражительным, постоянно чувствует усталость, испытывает перепады настроения, ему становится трудно запоминать информацию. Иногда человек погружается в состояние депрессии или, наоборот, впадает в эйфорию [4].
Некоторые пациенты обращаются с жалобами на множество недомоганий, которые могут меняться время от времени. К примеру, в течение одной недели человек может ощутить несколько признаков рассеянного склероза: сперва симптомы диплопии, затем слабость в мышцах, после — ощущение онемения конечностей [4].
Так как иммунная система атакует нервные волокна по всему организму, поражения возникают в различных участках нервной системы. Важно, что с течением времени симптомы могут видоизменяться, а также угасать или нарастать в зависимости от активности очагов. Без надлежащего лечения больной рискует получить множественные отклонения, проявляющиеся абсолютно разными симптомами [4].
Таким образом, появление любого из вышеперечисленных симптомов должно послужить поводом для обращения к врачу с целью детальной диагностики и уточнения диагноза. В то же время диагноз рассеянный склероз не устанавливается только на основании симптоматики. Для точного определения диагноза применяются специальные критерии МакДональда, обязательно включающие МРТ-исследования [5].
Комментарий врача Тотолян Натальи Агафоновны
Комментарий о том, на что в первую очередь предстоит обратить внимание и каковы первые клинические проявления (первые симптомы рассеянного склероза), дает один из ведущих специалистов в лечении рассеянного склероза Наталья Агафоновна Тотолян.
Болевой синдром как проявление сенсорных нарушений при рассеянном склерозе
Баранова Ольга Михайловна
заочный аспирант кафедры неврологии и нейрохирургии
ГБОУ ВПО СамГМУ Минздрава РФ, Самара
Аннотация: Рассеянный склероз относится к инвалидизирующим заболеваниям и является актуальной медико-социальной проблемой. Среди сенсорных нарушений при рассеянном склерозе часто встречается болевой синдром, который снижает качество жизни пациентов и часто приводит к социальной дезадаптации. Рассмотрены виды болей при рассеянном склерозе, их локализация, связь с топическим расположением очагов демиелинизации. Обследовано 258 больных рассеянным склерозом с сенсорными нарушениями. Проанализирована частота встречаемости болевого синдрома среди этой группы пациентов.
Ключевые слова: рассеянный склероз; сенсорные нарушения; болевой синдром.
Введение. Рассеянный склероз (РС) – одна из наиболее социально и экономически значимых проблем современной неврологии. РС является хроническим прогрессирующим воспалительно-дегенеративным заболеванием центральной нервной системы, которое клинически проявляется рассеянной органической неврологической симптоматикой, а патоморфологически – очагами воспаления и демиелинизации с последующим образованием склеротических бляшек в белом веществе головного и/или спинного мозга. Развитие неврологической симптоматики при РС обусловлено нарушением проведения нервного импульса по демиелинизированным участкам проводящих путей головного и спинного мозга, реже – периферических нервов.
Жалобы, которые предъявляют больные, многообразны и зависят не только от локализации очагов демиелинизации в тех или иных отделах нервной системы, но также и от индивидуальных особенностей пациента. Так один и тот же симптом больные могут трактовать по-разному. Наиболее часто встречаются парестезии, гипестезии, гиперестезии, дизестезии, локализация которых разнообразна, а выраженность – лабильна. Также могут наблюдаться нарушения поверхностной (болевой, температурной, тактильной) и/или глубокой (суставно-мышечного чувства, вибрационной) чувствительности, боли различной интенсивности и локализации [3].
Цель исследования. Целью исследования явился анализ болевого синдрома как одного из видов сенсорных нарушений у больных с достоверным рассеянным склерозом в дебюте и в развернутой стадии заболевания.
Материалы и методы исследования. На базе Центра рассеянного склероза Самарской областной клинической больницы им. В.Д. Середавина и кафедры неврологии и нейрохирургии Самарского государственного медицинского университета был проведен многофакторный клинико-диагностический анализ 258 больных с достоверным рассеянным склерозом, предъявляющих жалобы на сенсорные нарушения. Под нашим наблюдением находились пациенты в возрасте от 18 до 60 лет с длительностью заболевания от 3 месяцев до 15 лет. На протяжении периода болезни им регулярно с периодичностью один раз в 6-12 месяцев проводилось стандартизированное неврологическое обследование и оценка функциональных систем по расширенной шкале инвалидизации EDSS ( Expanded Disability Status Scale ) [1, 8]. Проводились обследования: МРТ головного мозга (при необходимости – и спинного) и исследование мультимодальных (зрительных, слуховых, соматосенсорных) вызванных потенциалов. Методика вызванных потенциалов основана на исследовании электрических реакций мозга в ответ на внешние сенсорные стимулы [2]. Исследование вызванных потенциалов разной модальности (слуховые, зрительные, соматосенсорные) позволяет получить ценную информацию о состоянии афферентных проводников, обнаружить их патологические изменения и определить топику патологического процесса.
Результаты исследования и их обсуждение. Из 258 проанализированных нами пациентов, предъявляющих жалобы на сенсорные нарушения, 94 (36,4%) отметили хотя бы один болевой симптом. Чаще всего, у 62 (66,0%) из них отмечалась нейропатическая боль: тригеминальная невралгия, симптом Лермитта, нейропатическая боль в ногах; у остальных 32 (34,0%) была соматогенная (ноцицептивная, висцеральная) боль.
Соматогенные боли вызываются стимулами, исходящими из костей, мышц, соединительной ткани. Эти боли, как правило, хорошо локализованы. Больные с РС чаще описывают болезненные тонические спазмы мышц конечностей (чаще нижних), которые проявляются, кроме боли, медленными, мучительными напряжениями. Они провоцируются моторными или сенсорными стимулами. Как правило, болезненные тонические спазмы отмечаются у пациентов со значительным повышением мышечного тонуса. Продолжительность их невелика – секунды или минуты. Висцерогенные боли при РС инициируются активацией рецепторов мочевого пузыря и кишечника при развитии нарушений функции тазовых органов.
Синдромальный диагноз психогенных болей возможен при отсутствии их органической причины, или когда поведенческая реакция на боль неадекватна имеющейся причине. В этих случаях при обследовании больного часто можно найти и другие психические расстройства – депрессию, конверсионные проявления или нарушения сна. При рассеянном склерозе патофизиологическая оценка болей как психогенных требует большой осторожности.
Отдельного внимания заслуживают головные боли при РС. Они часто отмечаются больными, хотя на сегодняшний день причина их возникновения недостаточно изучена. Обычно такие боли имеют характер головных болей напряжения, а их интенсивность не связана с активностью заболевания.
При всем многообразии описанных видов болей при РС стоит отметить, что возможно также их сочетание. В наших наблюдениях из 62 пациентов с нейропатической болью чаще встречался симптом Лермитта (53 человека), который являлся моносимптомом, либо отмечался в комбинации с другими видами болей. Симптом Лермитта настолько характерен для РС, что раньше считался патогномоничным для данного заболевания.
Выводы. Таким образом, анализ наблюдений показывает, что болевой синдром – очень важный и достаточно частый клинико-диагностический критерий рассеянного склероза. Кроме того, наличие болевого синдрома у больных с РС способствует их большей инвалидизации и социальной дезадаптации. Это требует более внимательного изучения нервно-психического статуса пациентов и назначения дополнительной симптоматической терапии.
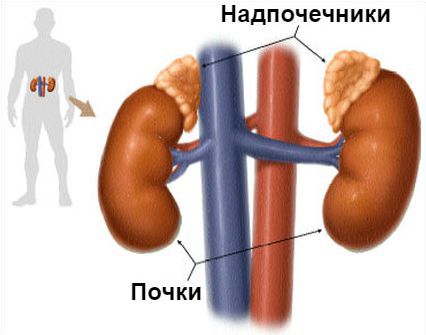
Синдром Кона
Первичный гиперальдостеронизм (Синдром Кона, ПГА) – это обобщающий термин для группы расстройств, характеризующихся избыточной автономной продукцией альдостерона надпочечником и которая не зависит от нормальной ренин-ангиотензиновой стимуляции.. При вторичном гиперальдостеронизме – гиперпродукция связана с повышением уровня ангиотензин II, вследствие возрастания активности ренина в плазме. Эти оба состояния имеют разные проявления. В первом случае клиническая картина обусловлена эффектом действия самого альдостерона, во втором – от причин вызвавших повышение уровня ренина.
О заболевании
На сегодняшний день единой общепринятой классификации ПГА не существует. Наиболее широкое распространение получила классификация ПГА по нозологическому принципу.
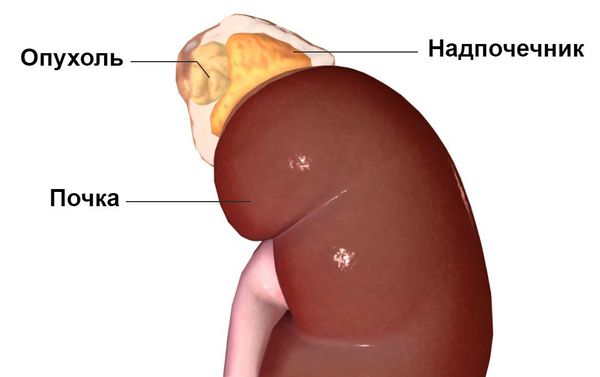
Опухоли большого размера (> 3 см) часто оказываются злокачественными.
ПГА чаще встречается у женщин, чем мужчин, в возрасте 30-50 лет. В 65 % случаев встречаются АСА. Эти опухоли небольшого размера (
Симптомы
Клинические проявления ПГА включают три синдрома:
Диагностика
В диагностике ПГА важно в первую очередь диагностировать гиперальдостеронизм, провести дифференциальную диагностику между первичным и вторичным гиперальдостеронизмом, установить характер и локализацию альдостеромы.
Лечение
Единственным эффективным методом лечения при альдостеронсекретирующей аденоме (АСА) является адреналэктомия.
Наряду с этим, методом выбора при идиопатическом гиперальдостеронизме (ИГА) является комбинированная гипотензивная терапия. Полноценная консервативная терапия при ИГА позволяет достигнуть хороших и удовлетворительных отдаленных результатов у 83,3% больных. Хирургическое лечение при идиопатическом гиперальдостеронизме не избавляет от заболевания, а лишь уменьшает его проявления. В связи с этим, хирургическое лечение больных идиопатическим гиперальдостеронизмом возможно только при неэффективности полноценной консервативной терапии.
Таким образом, если в основе симптоматической артериальной гипертензии лежит опухоль надпочечника – единственным радикальным методом является хирургическое лечение.
Показания к хирургическому лечению и конкретный вид операции определяет врач с обязательным учетом возраста пациента, характера и степени выраженности сопутствующих заболеваний.
Что такое синдром Конна (первичный гиперальдостеронизм)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лукьянова Сергея Анатольевича, хирурга-эндокринолога со стажем в 17 лет.
Определение болезни. Причины заболевания
Синдром Конна (первичный гиперальдостеронизм) — это гормональное расстройство, при котором надпочечники в избыточном количестве вырабатывают гормон альдостерон. Проявляется повышением артериального давления.
Основная задача альдостерона состоит в регулировании уровня натрия и калия в крови. Если этого гормона становится слишком много, организм начинает терять калий и удерживать слишком много воды, из-за чего объём крови и артериальное давление увеличиваются.
Хотя первичный гиперальдостеронизм всё ещё является значительной диагностической проблемой, его распознавание имеет решающее значение, поскольку артериальную гипертонию при этом заболевании можно полностью вылечить с помощью хирургического вмешательства (в отличие от гипертонической болезни, когда пациенты вынуждены пожизненно принимать гипотензивные препараты).
Симптомы синдрома Конна
Повышение артериального давления может быть как незначительным, так и очень высоким. Причём высокие цифры при синдроме Конна обычно трудно контролировать, поэтому пациенты вынуждены принимать по четыре препарата для снижения давления или даже больше.
Все перечисленные жалобы часто встречаются и при других заболеваниях. Заподозрить именно синдром Конна можно, если у пациента:
Патогенез синдрома Конна
В связи с высоким уровнем альдостерона почки начинают сильнее всасывать натрий, задерживать воду и выводить калий из организма. Повышенное всасывание натрия почками, в свою очередь, увеличивает объём плазмы, что является первичным инициирующим механизмом гипертонии. Все эти изменения могут вызвать воспаление и отёк тканей с последующим развитием фиброза в жизненно важных органах, таких как сердце, почки и сосудистая сеть. В результате этого в дальнейшем развивается хроническая почечная недостаточность, мерцательная аритмия, инсульт, ишемическая болезнь сердца и застойная сердечная недостаточность.
Не менее 6 % всех случаев первичного гиперальдостеронизма передаётся по наследству. Первый тип вызывается химерным геном, который содержит определённую последовательность структурных элементов ДНК гена 11β-гидроксилазы (CYP11B1). Этот ген регулируется АКТГ — адренокортикотропным гормоном, поэтому при первом типе заболевания также нарушается синтез глюкокортикоидов — других гормонов надпочечников. Тяжесть гиперальдостернизма может быть различной, отмечается раннее начало заболевания и высокая частота инсульта.
Клиническое течение второго типа неотличимо от спорадической формы болезни. Он диагностируется тогда, когда по крайней мере у двух членов семьи установлен этот диагноз. Генетическая основа данного типа остаётся неизвестной.
Третий тип ассоциируется с мутациями в гене KCNJ. Данные мутации приводят к нарушению транспорта калия и увеличению проводимости для натрия. В результате этого клеточная мембрана деполяризуется и вызывает открытие зависимых от каналов ионов кальция, который затем активирует выработку альдостерона. Для этого типа характерен дебют заболевания в раннем возрасте.
Недавно был описан новый, четвёртый тип семейного гиперальдостеронизма. Его вызывает мутация в гене CACNA1H, который кодирует работу кальциевых каналов. Этот тип также часто развивается ещё в детском возрасте и протекает с высоким артериальным давлением.
Достижения в области секвенирования генома человека (направленного на определение последовательности структурных элементов в молекуле ДНК) значительно продвинули наше понимание патогенеза первичного гиперальдостеронизма и показали, что чрезмерная выработка альдостерона при этой наиболее распространённой форме эндокринной гипертензии не так проста, как считалось ещё каких-то 10 лет назад.
Классификация и стадии развития синдрома Конна
Первичный гиперальдостеронизм классифицируется на основании анатомических характеристик и физиологических реакций.
Анатомически синдром Конна можно разделить на неопластический (аденомы, карциномы и эктопический гиперальдостеронизм) и неопухолевый (односторонняя или двусторонняя гиперплазия надпочечников).
Физиологически выделяют две формы заболевания:
Частота встречаемости различных типов заболевания:
Осложнения синдрома Конна
Риск возникновения сердечно-сосудистых проблем у пациентов с первичным гиперальдостеронизмом гораздо выше, чем у людей, которые имеют только высокое артериальное давление. Чтобы избежать возможных последствий синдрома Конна, больным с гипертонией, не поддающейся лечению, следует обратиться к эндокринологу для проведения обследования.
Диагностика синдрома Конна
Первичный гиперальдостеронизм диагностируется путём измерения в крови уровня альдостерона и ренина (гормона, вырабатываемого почками). Для более точной диагностики анализы необходимо сдавать утром. При синдроме Конна уровень альдостерона будет высоким, а уровень ренина — низким. При этом уровень калия может быть низким или нормальным.
Если результаты этих анализов будут положительными, то пациенту могут назначить дополнительные тесты для подтверждения диагноза. Они направлены на снижение количества альдостерона. Это можно сделать несколькими способами: ввести определённое лекарство, выполнить внутривенное вливание солевых растворов или ввести дополнительную соль с помощью диеты. Если после этих тестов уровень альдостерона останется высоким, а уровень ренина снизится, то диагноз подтверждается.
Альдостерон-рениновое соотношение (АРС). Этот анализ крови является скрининговым тестом, то есть он проводится при подозрении на гиперальдостеронизм. В настоящее время АРС является самым надёжным тестом по выявлению синдрома Конна. Однако различные методики определения этого соотношения часто приводят к ложноположительным или ложноотрицательным результатам. Об этом обязательно нужно помнить. Поэтому даже при высоком АРС, которое указывает на первичный гиперальдостеронизм, для подтверждения диагноза может потребоваться дополнительное тестирование.
Существует ряд правил по выполнению этого анализа:
Тест на подавление каптоприлом. Этот анализ крови измеряет реакцию альдостерона на каптоприл — лекарство, используемое для лечения высокого артериального давления. При отсутствии первичного гиперальдостеронизма уровень альдостерона в крови снизится более чем на 30 % от исходного.
24-часовая экскреция альдостерона с мочой. Для проведения этого теста пациент в течение пяти дней придерживается диеты с высоким содержанием соли, а затем сдаёт анализ мочи, собранной за сутки. Если уровень альдостерона в моче будет высоким, то наличие первичного гиперальдостеронизма будет подтверждено.
Тест на подавление физиологическим раствором. В этом тесте пациент получает солевой раствор через капельницу, затем ему измеряют уровень альдостерона и ренина. Первичный гиперальдостеронизм может быть подтверждён, если уровень альдостерона в крови после такой солевой нагрузки останется высоким, а уровень ренина понизится.
Для пациентов с доказанным первичным гиперальдостеронизмом следующим шагом является выяснение, каким заболеванием он вызван, — односторонним или двусторонним. Это очень важно, так как лечение каждого из них отличается. Компьютерная или магнитно-резонансная томография позволяют увидеть, есть ли опухоль в надпочечнике. Если пациент младше 40 лет и у него есть опухоль только в одном надпочечнике, то в этом случае можно приступать к лечению. Если пациент старше 40 лет и/или у него либо нет опухоли, либо есть опухоль, но в обоих надпочечниках, то возникает необходимость в проведении специального теста — селективного забора венозной крови из центральной вены надпочечников. В ходе этого теста хирург или рентгенолог берёт кровь непосредственно из вен обоих надпочечников, чтобы определить, какой именно орган вырабатывает патологическое количество гормона.
Лечение синдрома Конна
Лечение синдрома Конна зависит от его основной причины.
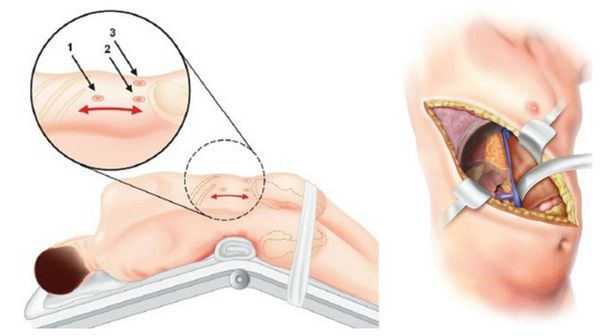
У пациентов с односторонней аденомой надпочечника единственным способом лечения является адреналэктомия — удаление опухоли вместе с надпочечником. Эта операция обычно выполняется ретроперитонеоскопически, т. е. через несколько очень маленьких разрезов со стороны спины. После односторонней адреналэктомии почти у 100 % пациентов снижается артериальное давление и нормализуется уровень калия в крови. При этом более чем у 50 % пациентов артериальная гипертензия полностью излечивается (без приёма лекарственных препаратов). Причинами стойкого повышения артериального давления после адреналэктомии может быть сопутствующая гипертоническая болезнь неизвестной причины и пожилой возраст пациентов.
В крайних случаях проводится открытая адреналэктомия. Во время такой операции выполняется широкий разрез через грудную, брюшною полость и диафрагму. По сравнению с таким вмешательством, эндоскопическая адреналэктомия снижает сроки пребывания в стационаре и сочетается с меньшим количеством осложнений. Уже через неделю при эндоскопической операции пациент может вернуться к работе и обычным физическим нагрузкам.
Медикаментозное лечение рекомендуется пациентам с крайне высоким уровнем риска оперативного лечения (например при тяжёлой сердечной недостаточности). Поскольку односторонняя эндоскопическая адреналэктомия может полностью избавить пациента от медикаментозного лечения, её необходимо выполнять во всех остальных случаях. При этом важно, чтобы такое лечение выполнял хирург-эндокринолог, имеющий большой опыт проведения эндоскопических адреналэктомий.
Перед операцией артериальное давление и уровень калия в крови необходимо привести в норму. Если достичь этого в короткие сроки не удаётся, то операцию следует отложить.
После операции следует измерять уровень активности альдостерона и ренина в плазме крови, чтобы сделать предварительные выводы об эффективности оперативного лечения. Также в послеоперационном периоде нужно отменить приём добавок калия, прекратить приём спиронолактона и, при необходимости, уменьшить антигипертензивную терапию. Обычно артериальное давление улучшается или нормализуется через 1-6 месяцев после односторонней адреналэктомии, но у некоторых пациентов оно может оставаться повышенным до 1 года.
Прогноз. Профилактика
Заболеваемость и смертность при синдроме Конна в первую очередь связаны с гипокалиемией и артериальной гипертензией. В случае своевременной диагностики болезнь излечивается полностью.
Профилактика синдрома Конна предполагает своевременное лечение болезней, которые могут его вызвать. Пациентам с длительно существующей или трудно контролируемой артериальной гипертензией рекомендуется проходить скрининг на гиперальдостеронизм. В зоне риска находятся молодые люди до 40 лет и те, чьи родители страдают гипертонией.