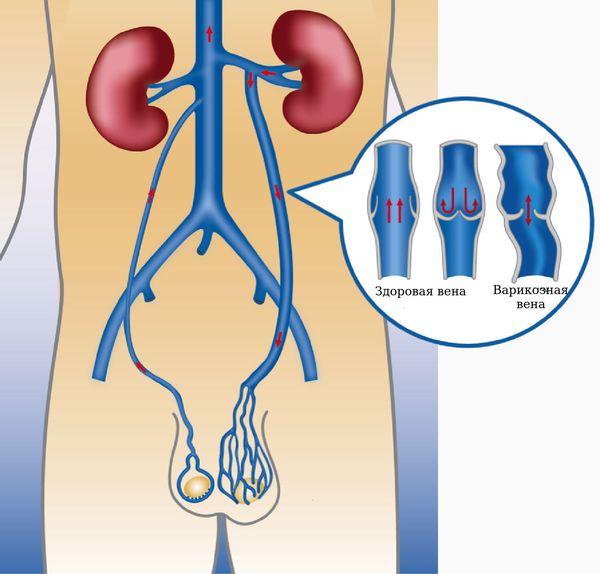
Синдром ореховки ( NCS ) приводит к наиболее часто от сжатия левой почечной вены (LRV) между брюшной аортой (АА) и верхней брыжеечной артерией (SMA), хотя существуют и другие варианты. Название происходит от того факта, что в сагиттальной плоскости и / или поперечной плоскости SMA и AA (при некотором воображении) кажутся щелкунчиком, раздавливающим орех (почечная вена). Кроме того, венозный возврат из левой гонадной вены, возвращающийся в левую почечную вену, блокируется, что вызывает боль в яичках (в просторечии называемую «ореховой болью»).
Существует широкий спектр клинических проявлений, а диагностические критерии четко не определены, что часто приводит к позднему или неправильному диагнозу.
СОДЕРЖАНИЕ
Признаки и симптомы
Все признаки и симптомы NCS связаны с обструкцией оттока левой почечной вены. Компрессия вызывает гипертензию почечной вены, что приводит к гематурии (которая может привести к анемии ) и боли в животе ( обычно боль в левом боку или тазовая боль ). Боль в животе может уменьшиться или усилиться в зависимости от положения. У пациентов также может быть ортостатическая протеинурия или присутствие белка в моче в зависимости от того, как они сидят или стоят.
Этиология
В нормальной анатомии LRV перемещается между SMA и AA. Иногда LRV проходит за AA и перед позвоночником. NCS подразделяется в зависимости от того, как перемещается LRV, при этом передний NCS захватывается SMA и AA, а задний NCS компрессируется AA и позвоночником. NCS также может быть вызван другими причинами, такими как сдавление раком поджелудочной железы, опухолями забрюшинного пространства и аневризмами брюшной аорты. Хотя существуют и другие подтипы, эти причины более редки по сравнению с захватом со стороны SMA и AA. Пациенты с NCS имеют тенденцию иметь высокий и худощавый рост, так как это может привести к уменьшению разрыва между SMA и AA для LRV.
Диагностика
Допплерография
Хотя его способность обнаруживать компрессию почечной вены зависит от положения пациента во время визуализации, DUS рекомендуется в качестве начального инструмента скрининга, поскольку он имеет высокую чувствительность (69–90%) и специфичность (89–100%). DUS измеряет переднезадний диаметр, и максимальная систолическая скорость, по крайней мере, в четыре раза быстрее, чем в несжатой вене, указывает на NCS.
КТ и МРТ
После этого можно использовать КТ и МРТ для подтверждения компрессии AA и SMA с исчерпывающими измерениями сосудистой сети брюшной полости. «Знак клюва» часто можно увидеть на КТ из-за компрессии LRV. Однако КТ и МРТ не могут продемонстрировать кровоток в сдавленной вене. Эти два метода могут быть использованы для подтверждения других доказательств NCS, таких как резервное кровообращение в яичниковые вены.
Венография
Дифференциальный диагноз
Консервативный менеджмент
Детям рекомендуется консервативное лечение, так как дальнейший рост может привести к увеличению ткани на развилке между SMA и AA, обеспечивая пространство для LRV для беспрепятственного прохождения крови. В этом случае лечение включает увеличение веса для увеличения количества жировой ткани и уменьшения компрессии. Венозная кровь также может быть направлена в вены, образовавшиеся в результате высокого кровяного давления, что может способствовать облегчению симптомов у людей с возрастом. У 75% пациентов подросткового возраста симптомы исчезли через два года. Лекарства, снижающие артериальное давление, такие как ингибиторы АПФ, также могут использоваться для уменьшения протеинурии.
Хирургическое лечение
Открытые и лапароскопические процедуры
Существует несколько различных процедур для управления NCS, включая:
Транспозиция LRV является наиболее распространенной процедурой, за которой следует аутотрансплантация почек и шунтирование LRV. Во всех случаях для открытых процедур данные для долгосрочного наблюдения ограничены. Что касается транспозиции LRV, большинство пациентов отметили улучшение симптомов через 70 месяцев после процедуры.
Лапароскопические процедуры включают лапароскопическое сплено-почечное венозное шунтирование и лапароскопическую транспозицию LRV-IVC. Они необычны по сравнению с открытыми процедурами, но результаты таких процедур аналогичны результатам открытых процедур. Хотя роботизированная хирургия возможна, данные о роботизированных процедурах относительно результатов и экономической эффективности ограничены.
Эндоваскулярные процедуры
Эндоваскулярные вмешательства включают использование стентов для улучшения кровотока в области поражения LRV. После катетеризации выполняется венография для визуализации сосудистой сети и может предоставить подтверждающий диагноз NCS перед стентированием. После стентирования у 97% пациентов симптомы улучшились к шестому месяцу после процедуры, а долгосрочное наблюдение не показало рецидива симптомов через 66 месяцев. Хотя это менее инвазивно, связанные с этим риски включают неправильное размещение стента, а также его смещение и миграцию в правое предсердие. Кроме того, пациенты должны проходить антикоагулянтную терапию после стентирования в течение трех месяцев.
Синдром Щелкунчика: операция в педиатрии (Hospital News, апрель 2019)
Обзор
25 апреля 2019 г. в журнале Hospital News (Канада) описана проведенная первая в мире операция в педиатрии при редком заболевании, известном как синдром Щелкунчика.
При данном синдроме левая почечная вена сдавливается между абдоминальной аортой и верхней брыжеечной артерией, что приводит к обструкции оттока венозной крови из левой почки и выраженным болям и гематурии.
Осложняющим фактором было то, что пациентка родилась только с одной почкой.
Как рассказал хирург, «лечение синдрома Щелкунчика обычно заключается в большой, открытой операции, где почка заново подсоединяется или шунтируется к полой вене в другом месте, либо с введением стента. Данные варианты таили в себе большой риск ввиду наличия единственной почки у пациентки, и мы хотели применить более лучший метод для снятия высокого давления в почке и таким образом уменьшить боли».
Совместно с врачами из отделения интервенционной радиологии был разработан новый и минимально инвазивный метод перенаправления тока крови из почки путем трансформации вены из тока крови в одном направлении, в вену с потоком крови в двух направлениях (смотрите рисунок).
До операции определили, что гонадная вена является подходящим кандидатом для разгрузки давления в почке. Гонадная вена имеет серию клапанов, которые поддерживают поток крови в одном направлении, но хирурги решили, что они смогут «открыть» клапаны, что позволит крови течь в двух направлениях.
Через небольшой разрез была выделена гонадная вена, под контролем рентгена в реальном времени был введен небольшой катетер для удаления клапанов вены. Затем подсоединили к другой вене применив такую же технику как в кардиохирургии, и разгрузили давление в почечной вене.
После операции у пациентки полностью прошли боли и она смогла вернуться к обычной активности. Сейчас она учит плавать маленьких детей и как и другие тинейджеры собирается поступать в университет.
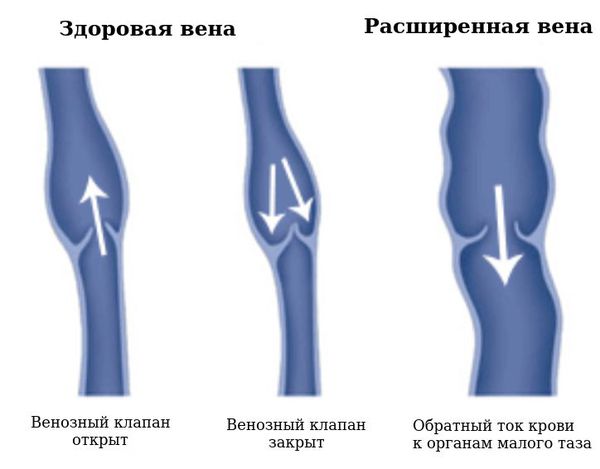
Что такое варикозное расширение вен таза? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахметзянова Рустема Вилевича, сосудистого хирурга со стажем в 27 лет.
Определение болезни. Причины заболевания
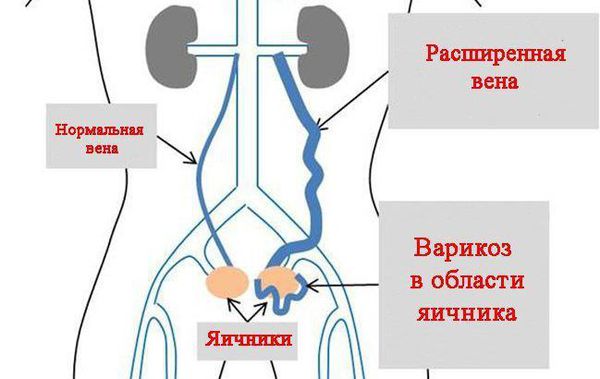
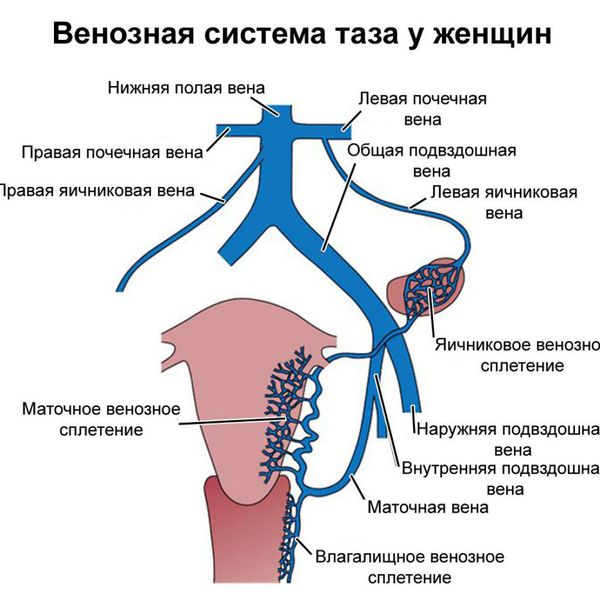
Яичниковая вена — парный сосуд, несущий венозную кровь от яичников. Правая яичниковая вена впадает в нижнюю полую вену, которая непосредственно открывается в правое предсердие. Кровь из левой яичниковой вены направляется сначала в левую почечную вену, а затем в нижнюю полую вену.
К внутритазовым венозным сплетениям относят совокупность вен различного калибра, окутывающих определённые органы и многократно соединяющихся между собой. Это гроздевидное сплетение яичника, маточно-влагалищное, мочепузырное, пресакральное и прямокишечное сплетения, которые также соединяются между собой и отводят венозную кровь от соответствующих органов. Кровь из гроздевидного сплетения течёт преимущественно в яичниковые вены, из других сплетений — во внутренние подвздошные вены, откуда через общие подвздошные вены она попадает в нижнюю полую вену.
Варикозная болезнь таза, в англоязычной литературе более известная как pelvic congestion syndrome, является сравнительно «молодой», т. к. выделять её стали недавно. Тем не менее, это весьма актуальная и самостоятельная форма заболевания, а свидетелями её проявлений являются не только сосудистые хирурги, флебологии и гинекологи, но и достаточно широкий ряд врачей других специальностей. Т. е. пациентки с ВБТ лечатся у различных специалистов, находящих для себя что-то знакомое из арсенала жалоб этой категории больных.
Причины заболевания
Варикозная болезнь таза связана с хроническим застоем венозной крови в малом тазу. Условия для возникновения этого процесса возникают на фоне различных провоцирующих факторов, протекающих с течением жизни женщины. Главенствующими из них являются многократные беременности и роды. Частота развития заболевания прямо пропорционально коррелирует с количеством беременностей. Другие факторы риска:
Симптомы варикозного расширения вен таза
Характерно усиление болей к концу рабочего дня при длительном нахождении в положении стоя и сидя, а также при перегревании и тяжёлых физических нагрузках. Болевой синдром может обостряться из-за хронических заболеваний, а также под воздействием экзогенных (внешних) причин в виде переохлаждения, переутомления, стресса. Боли уменьшаются в горизонтальном положении с поднятыми вверх ногами.
Переполнение кровью пресакрального венозного сплетения проявляется болями в области крестца и копчика во время длительного сидения. Венозный застой в органах мочевыделения приводит к появлению болей в поясничных и паховых областях (обычно болевые ощущения усиливаются к концу рабочего дня и/или после физической нагрузки), а также нарушению функции тазовых органов в виде болезненного и частого мочеиспускания, недержания мочи, ощущения неполного опорожнения мочевого пузыря, ложных позывов к опорожнению мочевого пузыря.
Вторым наиболее частым симптомом ВБТ является наличие атипичного варикоза (вульварный, промежностный и ягодичный варикоз). В данном случае наблюдают варикозное расширение вен на наружных половых органах: в промежности, в нижних отделах живота и над лоном, в паховых областях, на задней поверхности бедра, ягодицах. Варикозное расширение вен представлено видимыми выступающими извитыми венозными сосудами с мешкообразными узловыми выпячиваниями вследствие истончения венозной стенки и расширения просвета сосуда.
Этот симптом является единственным так называемым патогномоничным признаком заболевания, т. е. его наличие сразу же позволяет заподозрить у пациентки ВБТ. У половины пациенток заболевание сочетается с варикозной болезнью нижних конечностей и хроническим геморроем.
Следующим и наиболее драматичным симптомом является диспареуния (боли, возникающие во время интимной близости). Данный симптом имеет определённую особенность и зачастую сохраняется на протяжении длительного (до нескольких дней) периода, что приводит к нарушению и боязни сексуальных отношений. Часто возникают болевые ощущения и повышенная чувствительность в области промежности и наружных половых органов, а также отёчность указанных областей, которая усиливается во второй половине дня.
Для этой категории пациенток также характерны нарушения менструального цикла в виде длительных либо обильных, иногда нерегулярных кровотечений, которым предшествует предменструальный синдром.
Также стоит отметить ухудшение психосоматического состояния больных женщин, которое связано с нарушением привычного образа жизни.
Патогенез варикозного расширения вен таза
Строение венозной системы женского малого таза в силу анатомических и физиологических особенностей, а также непрерывной зависимостью от гормонов, изначально предрасположено к варикозным изменениям.
Классификация и стадии развития варикозного расширения вен таза
Согласно Российским клиническим рекомендациям по диагностике и лечению хронических заболеваний вен 2018 года, классификация варикозной болезни таза ещё не сформирована окончательно, что объясняется особенностями расположения варикозно изменённых вен и клинической картиной заболевания.
На сегодняшний день классификация ВБТ выглядит следующим образом.
По клиническим проявлениям:
По течению:
По распространённости поражения тазовых вен:
Осложнения варикозного расширения вен таза
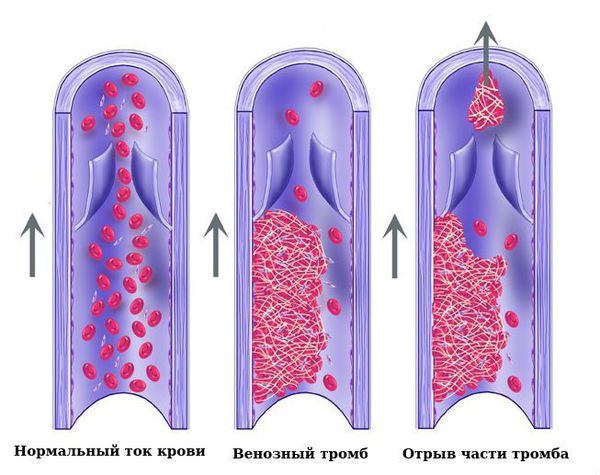
Наиболее грозными осложнениями ВБТ являются венозные тромбоэмболические осложнения, при которых в просвете венозных сосудов образуются тромбы, т. е. сгустки крови, перекрывающие сосудистый просвет с тенденцией к объёмному росту вдоль сосуда. Основной опасностью этого состояния является переход тромбов на основные венозные магистрали, которые могут вызвать возникновение посттромботической болезни с поражением подвздошных и почечных вен, нижней полой вены. Самым драматическим исходом данных событий является отрыв нефиксированной части тромба с развитием тромбоэмболии лёгочной артерии, являющейся одной из основных причин инвалидизации и смертности.
При поражении вен промежности и половых губ определяются покраснение и болезненные уплотнения в проекции расширенных вен.
При тромбозе яичниковых вен и тазовых венозных сплетений определяются интенсивные ноющие боли в животе и малом тазу, сопровождающиеся подъёмом температуры. К счастью, в ряде случаев нераспространённый тромбоз венозных сплетений может протекать бессимптомно.
Переход тромботического процесса на глубокие вены может сопровождаться отёком и распирающими болями нижних конечностей, нарушением почечной функции.
Диагностика варикозного расширения вен таза
Трансвагинально исследуют вены параметрия (части клетчатки малого таза, которая окружает матку), гроздевидных сплетений и аркуатных в ен (вен мышечной стенки матки). Вари козно изменённые вены представляют собой извитые, неравномерно расширенные конгломераты различного диаметра.
Выявление в процессе ультразвукового исследования любых отклонений от нормальных показателей требует проведения третьего диагностического этапа с применением высокоточных лучевых методов диагностики. К последним относят мультиспиральную компьютерную, магнитно-резонансную и рентгеноконтрастную флебографию, радионуклидную сцинтиграфию. Эти исследования являются наиболее объективными методами выявления патологии вен таза. С их помощью можно получить детальную картину патологически изменённых сосудов в трёхмерном изображении, определить анатомические взаимоотношения, выявить другую (не сосудистую) патологию органов малого таза.
Безусловно, при выявлении в ходе любого диагностического этапа какой-либо сопутствующей патологии необходима консультация врача соответствующей специальности.
Лечение варикозного расширения вен таза
Лечение ВБТ требует глубокого понимания патофизиологических процессов, протекающих при данном заболевании, и должно проводиться в специализированных учреждениях, имеющих положительный опыт излечения данной категории больных.
Оно направлено на максимальное устранение факторов риска, нормализацию венозного оттока, купирование воспалительных реакций и включает в себя коррекцию образа жизни, компрессионную и медикаментозную терапию.
Необходимым компонентом лечения является ношение эластичного трикотажа: колготок либо шорт II компрессионного класса. Они улучшают отток крови из вен нижних конечностей, венозных сплетений промежности и ягодиц. Компрессионный эффект может быть усилен за счёт применения специальных латексных подушечек, накладываемых на область тазовых ямок и зон проекций устий больших подкожных вен.
При отсутствии положительного эффекта от консервативных мероприятий возникает необходимость в применении оперативных вмешательств. Хирургическое лечение показано пациенткам с клиническими признаками тазового венозного полнокровия, расширением яичниковых вен и тазовых венозных сплетений с патологическим рефлюксом крови по ним, наличием компрессионных синдромов, которые верифицированы результатами инструментальных исследований.
Особенность варикозной болезни таза заключается в том, что её хирургическое лечение зависит от формы и характера течения заболевания и включает арсенал различных по своей сути оперативных вмешательств.
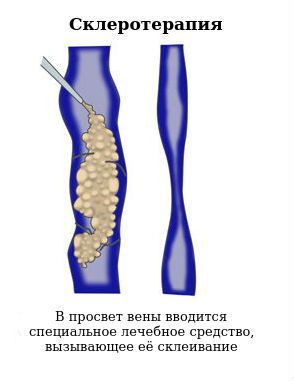
Современные хирургические методы можно разделить на 4 вида оперативных вмешательств: склерозирующие, резекционные, эндоваскулярные и шунтирующие.
Ликвидация варикозно расширенных вен половых органов и промежности проводится путём склеротерапии (в просвет вены вводится специальное лечебное средство, вызывающее её склеивание) либо операции минифлебэктомии, заключающейся в хирургическом удалении этих изменённых вен.
Прогноз. Профилактика
Естественное течение заболевания при отсутствии специализированного лечения ведёт к усугублению клинической симптоматики с ухудшением качества жизни больных.
Профилактика варикозной болезни таза в большей степени сводится к устранению факторов риска заболевания и коррекции образа жизни, что подробно описано в разделе о консервативном лечении данной патологии.

Как выглядит варикоз половых губ?
Обычно это расширенные сосуды в области промежности и входа во влагалище, иногда такой варикоз распространяется с малых половых губ (фото) на кожу промежности. Генитальные варикозные узлы могут воспаляться, травмироваться, тромбироваться и кровоточить. Поэтому такой варикоз желательно устранять до развития осложнений.
 Предрасполагающие факторы в развитии варикоза половых органов у женщин
Предрасполагающие факторы в развитии варикоза половых органов у женщин
Варикоз на половых губах имеет генетическую предрасположенность — механизм болезни схож с варикозным расширением нижних конечностей. В основе лежит дисфункция клапанов гонадных вен. Физические нагрузки, частые беременности, переполнение кровью половых органов при затяжном половом акте способствуют растяжению сосудистых с развитием венозного застоя.
Появление варикоза половых губ при беременности наступает обычно во втором триместре и достигает максимума ближе к родам. После родов этот варикоз, который развивался при беременности на половых губах чаще всего регрессирует, но иногда остаётся на всю жизнь из-за изменения структуры сосудистых стенок.
Артерио-венозные компрессии
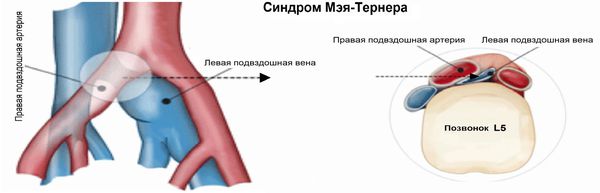
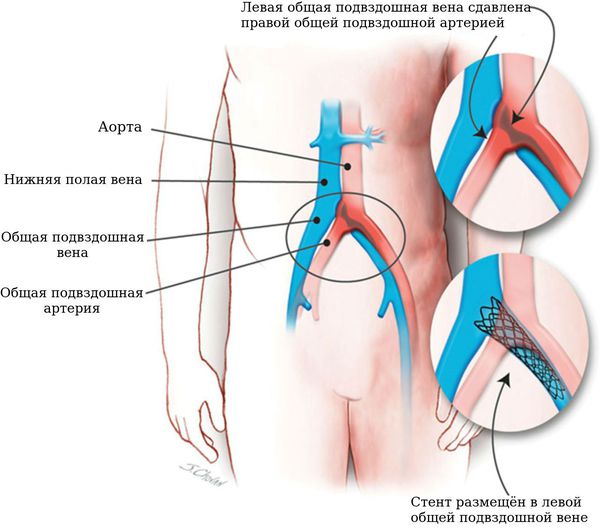
Синдром Мея-Тернера — ситуация, при которой происходит придавливание левой общей подвздошной вены правой общей подвздошной артерией, приводя к расширению общей подвздошной вены ниже места сдавления и переполнению сосудов малого таза венозной кровью. А также нередко мы наблюдаем развитие варикозного — расширения левой нижней конечности, формирование стойкого отёка мягких тканей левой н/конечности и даже трофических расстройств (пигментация). Чаще всего при синдроме Мея-Тернера варикоз на наружных половых губах развивается при беременности и остаётся после неё навсегда (фото).
Довольно часто можно наблюдать развитие варикозной болезни таза у пациентов, перенесших ранее тромбоз глубоких вен (в особенности проксимального тромбоза) когда наблюдается остаточное сужение просвета или полная окклюзия просвета общей подвздошной вены. В таком случае резко затруднён отток крови от органов малого таза и как следствие расширение просвета сосудов и развитие варикозной болезни таза.
это порок развития поверхностных или глубоких вен, возникающий на ранних фазах формирования сосудистой системы эмбриона в период от 4 до 8 недель внутриутробного развития. Венозные дисплазии приводят к появлению варикоза малых губ. Диагноз дисплазии можно установить при условии исключения других причин расширения генитальных сосудов. Дисплазии выглядят, как плотные сосудистые пятна, которые плохо опорожняются при сдавливании. Они больше напоминают опухолевидные образования, чем расширенные варикозные вены.
Симптомы и жалобы при промежностном варикозе
В классическом варианте наблюдается триада симптомов:
Группа риска
Прогноз заболевания
Синдром Щелкунчика
Синдром Щелкунчика – причины, симптомы, лечение
Синдром щелкунчика (синдром сдавления левой почечной вены аортой и верхней брыжеечной артерией) является анатомическим дефектом. Это заболевание связано с компрессией левой почечной вены аортой и верхней брыжеечной артерией. Симптомы здесь включают: боль в спине (в пояснице или крестце) живота, вульводиния, гематурия (включая кровь в моче у ребенка) или боль в левом яичнике. Лечение синдрома щелкунчика иногда требует хирургического вмешательства.
Синдром Щелкунчика – каковы причины?
Синдром Щелкунчика (синдром сдавления левой почечной вены через аорту и верхнюю брыжеечную артерию, дилатация левой почечной вены) – это состояние, при котором левая почечная вена сдавливается аортой и верхней брыжеечной артерией. Эта ситуация вызывает ряд симптомов, включая боль в животе, усталость, гематурию (кровь в моче) и протеинурию. Иногда синдром щелкунчика проходит сам по себе. Если симптомы серьезные, может потребоваться лечение у специалиста, даже пересадка почки.
Синдром Щелкунчика относится к целой группе состояний, известных как синдромы сдавления сосудов. Однако классифицировать его как типичное заболевание сложно, поскольку это анатомический дефект сосудов. Синдром Щелкунчика возникает, когда верхняя брыжеечная артерия под очень небольшим углом отходит от брюшной аорты.
Симптомы синдрома щелкунчика
В связи с тем, что синдром щелкунчика – это анатомический дефект сосудов, кровь в моче у детей может быть его первым признаком.
Синдром Щелкунчика – анализ мочи или УЗИ брюшной полости?
Синдром обычно впервые подозревают после получения результатов анализа мочи. Заболевание характеризуется типичной протеинурией и гематурией. Моча с кровью появляется в результате соединения венозных синусов и соседних почечных чашечек.
Следующий этап диагностики – УЗИ брюшной полости и компьютерная томография, возможно, магнитно-резонансная томография. Диагноз обычно можно поставить на основании этих визуализационных тестов. В случае сомнительных результатов проводится ретроградная венография левой почечной вены с измерением давления в предстенозной и нижней полой вене. Этот тест выполняется редко из-за множества возможных осложнений.
Как лечить дилатацию левой почечной вены?
Часто синдром щелкунчика проходит сам по себе без лечения. В основном это происходит у детей, подростков и молодых людей. Это связано с ростом и изменением пропорций тела и положения внутренних органов по отношению друг к другу.
Со временем давление на почечную вену может уменьшиться или полностью исчезнуть. Однако, когда эта аномалия сохраняется, необходимо принять решение о том, что делать дальше. В легких случаях рекомендуется только наблюдение за пациентом и регулярный контроль в виде лабораторных исследований. Другим людям становится необходимо хирургическое лечение.
Синдром Щелкунчика – хирургическое лечение
До недавнего времени тяжелые случаи давления на почечную вену лечили только хирургическим путем. Была проведена операция, заключающаяся в разблокировке сжатого сосуда и восстановлении потока. В настоящее время благодаря современным методам интервенционной радиологии, эндоваскулярному лечению или т.н. гибридная процедура, то есть сочетание эндоваскулярного лечения с малоинвазивной хирургией.
Такие процедуры включают установку стента в суженную почечную вену и устранение последствий заболевания, то есть обычно закрытие варикозного расширения вен, возникшего в результате заболевания (например, посредством эмболизации). Лечение этого типа синдрома щелкунчика обычно может полностью устранить проблему.
Невролог высшей квалификационной категории (стаж работы 14 лет), врач нейрофункциональной диагностики (стаж работы 12 лет); автор научных публикаций по вертеброневрологии; участникнаучных конференций по неврологии и функциональной диагностике всероссийского и международного значения.






 Предрасполагающие факторы в развитии варикоза половых органов у женщин
Предрасполагающие факторы в развитии варикоза половых органов у женщин