Рефлюкс нефропатия у детей что это
Пузырно-мочеточниковый рефлюкс у детей
Содержание статьи
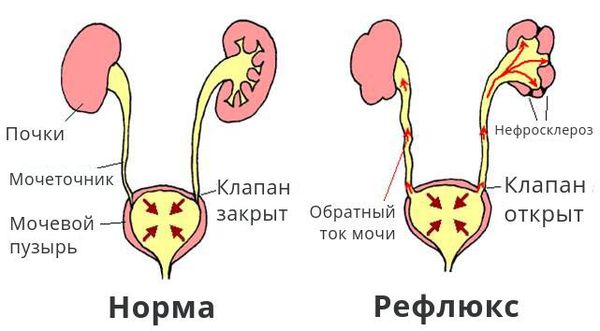
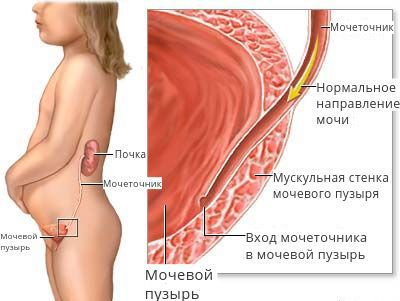
Пузырно-мочеточниковый рефлюкс (ПМР) – заболевание, при котором происходит обратный заброс мочи из мочевого пузыря в почку. Этот процесс обуславливается неправильной работой сфинктера, который запирает ток мочи в обратном направлении к мочеточнику и почке.
Это одна из самых распространенных урологических патологий, особенно среди детей. Врожденный ПМР диагностируется у 1 % детей. В первый год жизни девочки болеют в 5 раз чаще мальчиков. В более взрослом возрасте ситуация меняется в противоположную сторону. Многие пациенты в результате ПМР становятся инвалидами, потому что это заболевание имеет высокий риск серьезных осложнений – почечная недостаточность, гнойные патологии почек, вторичная артериальная гипертензия. Источник:
Ю.А. Ермолаева, О.П. Харина, С.Н. Иванов, Г.П. Филиппов
Современные представления о пузырно-мочеточниковом рефлюксе и рефлюкс-нефропатии в детском возрасте (обзор литературы) // Сибирский медицинский журнал, 2008, №4 (выпуск 2), с.111-119
Формы и степени ПМР у детей
Заболевание может быть первичным и вторичным. Причина ПМР первичного типа – врожденный дефект устья мочеточника либо стенки мочевого пузыря. Вторичное заболевание – это продолжение болезней мочевыводящей системы, например рецидивирующего цистита.
Также болезнь может быть постоянной или транзиторной. Постоянный ПМР присутствует всегда, а транзиторный появляется при других заболеваниях – остром простатите, цистите.
Степени ПМР
Рефлюкс малого объема мочи ограничен тазовым отделом мочеточника, который не расширен. Симптомов нет, риск осложнений минимален.
Заброс мочи по всей протяженности мочеточника, но без его расширения. Моча не доходит до почек и чашечно-лоханочной системы. Ярко выраженных симптомов нет, появляется небольшой риск получения инфекции, рефлюкс быстро прогрессирует.
Моча попадает в почки, но лоханки не расширяются. Почечная функция может быть снижена на 20 %. Мочеточник расширяется, моча застаивается в выделительной системе, что повышает риск инфекционного осложнения. Появляются средне выраженные симптомы.
Мочеточник существенно расширен, чашечно-лоханочная область деформирована, функция почек снижена на 50 %, вырабатывается меньше мочи. Выражена симптоматика, повышается температура тела, появляются отеки. Если ПМР двухсторонний, могут развиваться угрожающие жизни ребенка состояния.
Сохраняются все признаки предыдущих степеней, почки сильно поражены, их паренхима истончена. Мочеточник приобретает коленообразные изгибы. Нарастают симптомы почечной недостаточности – тошнота, рвота, снижение мочевыделения, кожный зуд.
Причины развития пузырно-мочеточникового рефлюкса
Общие причины появления пузырно-мочеточникового рефлюкса:
Какие симптомы ПМР могут быть у ребенка?
На ранних стадиях болезнь может протекать без симптомов. Первые признаки появляются при отсутствии лечения или присоединении инфекции.
При врожденном или приобретенном рефлюксе в раннем возрасте для детей характерны:
При утяжелении состояния развивается задержка мочи, повышается температура тела. Это признаки того, что присоединилась инфекция. У детей грудного возраста признаки инфекции – это отсутствие аппетита, диарея, раздражительность, лихорадка. Источник:
Н.А. Пекарева, Е.Ю. Пантелеева, С.А. Лоскутова
Особенности течения и диагностики пузырно-мочеточникового рефлюкса у детей // Педиатрия. Журнал им. Г.Н. Сперанского, 2008, т.87, №3, с.31-36
Чем старше ребенок, тем выраженнее рефлюкс, если отсутствует лечение:
Диагностика заболевания у детей
Диагноз ставит детский уролог. Обычно достаточно опроса пациента и его осмотра. Дополнительные методы диагностики позволяют определить причину и тяжесть патологии:
Методы лечения у детей
Для коррекции ПМР у детей может применяться диета, медикаментозное лечение, физиотерапия и операция, если у ребенка есть к ней показания.
Диета
Детям с таким заболеванием показан стол №7 по Певзнеру. Общие клинические рекомендации по диете №7 при ПМР у детей:
Необходимо исключить пряности, острые блюда, ограничить белок. В качестве источников белка разрешены яйца, нежирная птица, мясо, рыба. Количество белковых продуктов в рационе ребенка назначает его лечащий врач.
Полностью исключают из рациона:
Медикаментозное лечение
Для профилактики и лечения инфекций мочевыделительной системы ребенку показаны антибиотики, уросептики, фитотерапия или иммунотерапия. Применение антибиотиков оправдано тем, что чем меньше рецидивов пиелонефрита, тем ниже риск развития ПМР. После курса лечения, через полгода-год, делаю контрольную цистографию.
При I-III степени ПМР эффективность медикаментозного лечения достигает 70 %, у маленьких детей – до 90 %.
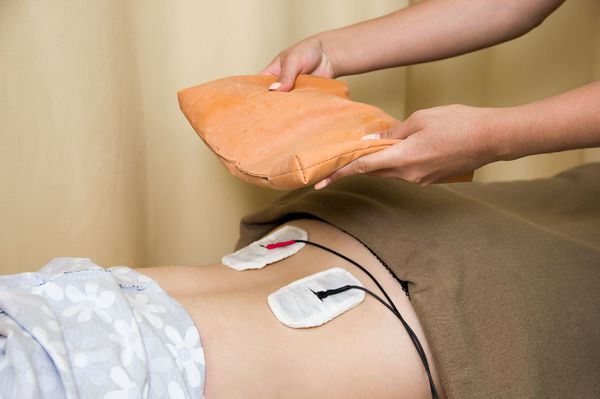
Физиотерапия
Физиотерапия – вспомогательный способ лечения, который сильно повышает эффективность основного лечения. Методы физиотерапии зависят от рефлекторной функции мышечной оболочки мочевого пузыря.
При гипорефлекторности назначают электрофорез с хлоридом кальция, прозерином, ультразвук на мочевой пузырь, электростимуляцию.
При гиперрефлекторности показаны: электрофорез с папаверином, атропином, ультразвук на мочевой пузырь, расслабляющая электростимуляция, магнитотерапия.
Хирургическое лечение
Если у ребенка высокая степень ПМР или неадаптированный мочевой пузырь, то показана операция. Она проводится по эндоскопической методике. Показания к операции:
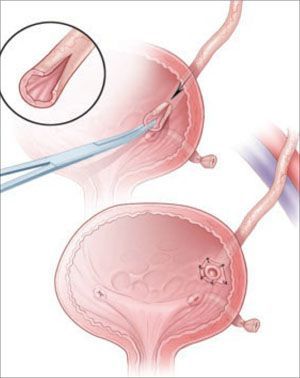
Эндоскопическая операция проводится для того, чтобы усилить клапанный механизм. Для этого какое-либо вещество («Уродекс», коллаген или «Вантрис») имплантируется в подслизистый отдел устья мочеточника. Эта методика малоинвазивна, дети быстро восстанавливаются, есть возможность проводить вмешательства повторно. Недостаток – постепенное рассасывание или миграция введенного вещества, что приводит к необходимости оперировать снова.
Классическая хирургическая операция может быть, в зависимости от доступа, внутрипузырной, внепузырной или комбинированной. Общий принцип всех вмешательств – создание клапанного механизма путем формирования подслизистого тоннеля. Отношение диаметра мочеточника к длине тоннеля – 1:5. Самые распространенные операции – Коэна, Политано-Леадбеттера, Жиль-Вернэ, Гленн-Андерсона, Лич-Грегуара.
Если рефлюкс возникает вторично, то лечение сосредоточено на устранении тех факторов, которые его вызывают.
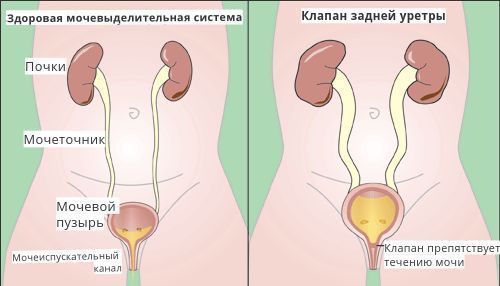
Если у ребенка присутствует такая врожденная патология, как клапан задней уретры, то створки это клапана резицируются эндоскопически. После этого устанавливается уретральный катетер и мочевой пузырь дренируется. Через 10 дней делают контрольную уретроскопию для решения вопроса о дальнейшем дренировании.
Методы профилактики
Если у ребенка хронический ПМР, то повышается риск инфицирования. Поэтому нужно регулярно показывать ребенка детскому урологу. Чтобы моча не задерживалась в мочевом пузыре, надо своевременно лечить болезни, которые вызывают такое состояние, – МКБ, стриктуры и др.
Диагностика рефлюкс-нефропатии у детей раннего возраста
Н.М. Зайкова, канд. мед. наук, В.В. Длин, д-р мед. наук, Научно-исследовательский клинический институт педиатрии им. Ю.Е. Вельтищева ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, г. Москва
Опубликовано в журнале:
«Практика педиатра» № 2, 2021, стр. 54-59
Ключевые слова: диагностика, дети раннего возраста, пузырно-мочеточниковый рефлюкс, рефлюкс-нефропатия
Резюме. Обзор посвящен диагностике пузырно-мочеточникового рефлюкса, особенностям формирования и течения рефлюкс-нефропатии у детей раннего возраста (до 3 лет) с рецидивирующей инфекцией мочевыделительной системы. Проблема при обследовании детей в возрасте до 36 мес с пузырно-мочеточниковым рефлюксом и рецидивирующей инфекцией мочевыделительной системы состоит в том, что рефлюкс-нефропатия является осложнением этих состояний и не имеет собственной клинической картины. На сегодняшний день ведущие эксперты в педиатрии и педиатрической нефрологии сходятся во мнении, что достоверный объективный скрининг рефлюкс-нефропатии у детей раннего возраста, в том числе методом нефросцинтиграфии с димеркаптосукциновой кислотой, меченной 99m Тс, невозможен, поэтому ввиду высокой частоты рефлюкс-нефропатии выявление ее диагностических маркеров у детей, особенно раннего возраста, остается крайне актуальным.
Для цитирования: Зайкова Н.М., Длин В.В. Диагностика рефлюкс-нефропатии у детей раннего возраста. Практика педиатра 2021;(2):54-9.
Пузырно-мочеточниковый рефлюкс (ПМР) входит в состав CAKUT-синдрома 3. В рамках CAKUT-синдрома чаще (57-77%) диагностируют тяжелый ПМР (III-IV степени), причем двустороннее поражение у детей младшего возраста наблюдается в 50,9% случаев [2]. У младенцев без CAKUT-синдрома в 0,21-1,80% случаев выявляют ПМР I—II степени, который бесследно исчезает на 1-м году жизни [5, 6]. Формирование нефросклероза у детей с ПМР и инфекцией мочевыделительной системы (ИМС) рассматривается как проявление рефлюкс-нефропатии (РН) [6—8]. Подтверждена связь между степенью тяжести ПМР и частотой рецидивирования ИМС: при увеличении степени ПМР с I до III число детей с 1 обострением уменьшается с 35,0 до 14,2%, в то время как число больных с 3 обострениями возрастает от 7,0 до 42,8% [9].
В многочисленных исследованиях установлено, что диагностика почечного повреждения, особенно у детей раннего возраста, крайне сложна [11, 15]. Ввиду того, что РН на начальном этапе развития не имеет явной клинической картины, разработка алгоритма раннего (до развития протеинурии) выявления склерозирования почечной ткани у детей с ПМР позволит предупредить развитие и прогрессирование РН.
Ультразвуковое исследование и экскреторная урография
Методы УЗИ и экскреторной урографии наиболее информативны при рубцовых изменениях почечной ткани, сформировавшихся внутриутробно [1620]. УЗИ в подавляющем большинстве случаев позволяет определить размеры почек для контроля их роста на фоне лечения ПМР в динамике, но не информативно на ранних этапах развития РН [17]. Диагностическим критерием РН при УЗИ считается уменьшение размеров почки, нечеткость ее контуров, очаговое усиление эхогенности паренхимы [17]. УЗИ не является абсолютно точным методом диагностики РН, но неинвазивность и сравнительная простота его проведения позволяют рекомендовать его для скрининга ПМР и РН 20. В ходе 5-летнего наблюдения за 184 детьми установлено, что выявление пиелоэктазии при перинатальном УЗИ плода в декретированные сроки беременности позволило своевременно осуществить эффективную постнатальную диагностику, по результатам которой у 61,4% новорожденных подтвердилось наличие ПМР, а у 38,6% новорожденных данная аномалия мочевыделительной системы была исключена [20]. В фундаментальных исследованиях L. Andres-Jensen и соавт. [21], S. Nef и соавт. [22] продемонстрирована высокая информативность пренатальной ультразвуковой диагностики, что позволило предотвратить рождение детей с аномалиями развития ОМС и уменьшило риск развития терминальной хронической почечной недостаточности.
Рентгенологические методы исследования позволяют обнаружить истончение почечной паренхимы и деформацию чашечно-лоханочной системы, в основном когда рубцовые образования располагаются в нижних и верхних полюсах. К тому же выявление почечных рубцов с помощью экскреторной урографии возможно лишь в случае развития тяжелой стадии РН 29.
Следовательно, эхографические и рентгенологические методы, традиционно применяемые для диагностики уже сформировавшейся РН, малоинформативны для оценки ранних очаговых склеротических изменений в почечной паренхиме при ПМР.
Нефросцинтиграфия
Статическая нефросцинтиграфия с димеркаптосукциновой кислотой, меченной 99m Тс ( 99m Тс-ДМСА), считается «золотым стандартом» в оценке поражения почечной паренхимы при ПМР, а также широко используется для динамического наблюдения и прогнозирования течения РН [9, 31, 32]. Последние исследования свидетельствуют о высокой чувствительности и специфичности данного метода в выявлении вовлеченности паренхимы в патологический процесс при ПМР после перенесенного пиелонефрита и в диагностике рубцовых изменений почек [33, 34]. 99m Тс-ДМСА задерживается клетками проксимальных канальцев и петлей Генле и характеризуется очень низкой экскрецией. Поражения почечной паренхимы, обнаруженные радиоизотопными методами, позволяют не только диагностировать острые воспалительные изменения и рубцовый процесс, но и отличить их от хронических поражений, что нивелирует потребность в дополнительном рентгенологическом исследовании, дает возможность судить о степени ухудшения функции паренхимы, характере, размере и топике очагов нефросклероза, провести дифференциальную диагностику и динамическую оценку качества лечения [35]. Многие авторы утверждают, что статическая нефросцинтиграфия с 99m Тс-ДМСА превосходит УЗИ в точности обнаружения очагов склероза (рубцов) у детей после пиелонефрита [34, 36]. Установлено, что у детей в возрасте до 19 лет ни УЗИ почек, ни нефросцинтиграфия с 99т Тс-ДМСА не позволяют определить степень тяжести ПМР, хотя отсутствие склероза по данным сцинтиграфии свидетельствует об отсутствии высокой степени ПМР [36]. A. Balestracci и соавт. при нефросцинтиграфии с 99m Тс-ДМСА обнаружили рубцовые изменения у 122 детей с ПМР различной степени, и только у 4 детей с низкой степенью ПМР не было рубцовых изменений (чувствительность 92%) [37].
Определение степени тяжести ренального повреждения на фоне ПМР без проведения нефросцинтиграфии с 99т Тс-ДМСА, особенно у детей раннего возраста, вызывает затруднения. В связи с этим необходима разработка дополнительных методов ранней диагностики и прогнозирования прогрессирования РН у детей младшего возраста с ПМР.
Актуальность данной проблемы обусловлена также тем, что до настоящего времени нет достаточно надежных диагностических маркеров, с помощью которых можно было бы прогнозировать ранее развитие и прогрессирующее течение РН у детей раннего возраста. Вопрос о ранней диагностике РН у детей раннего возраста с ПМР в научной литературе освещен недостаточно. Хорошо изучена степень участия различных регуляторов воспаления, фиброза и апоптоза в формировании и прогрессировании РН у детей и их значимость как ранних маркеров прогрессирования хронической болезни почек 40. Е.М. Чичугой определены основные маркеры раннего повреждения почек у детей с обструктивной уропатией или с ПМР: снижение функционального почечного резерва и нарушение кортикального кровотока, протеинурия, артериальная гипертензия [39]. Однако, по данным других авторов, эти маркеры информативны лишь при длительно текущем почечном поражении, когда развились основные осложнения почечного процесса, и поэтому не всегда могут быть использованы в качестве прогностических маркеров при ранней диагностике 44. Но для детей раннего возраста с ПМР крайне важна именно ранняя диагностика РН, еще до появления рубцовых изменений, которые могут быть визуализированы при нефросцинтиграфии.
Патогенез тубулоинтерстициальных изменений при ПМР можно представить как взаимодействие неиммунных и иммунных факторов, включающих протеинурию, тубулярную ишемию, гипоксию, элементы перекисного окисления липидов, белковые и ферментные факторы, уменьшение нормально функционирующей почечной массы, нарушение реабсорбции тубулярной жидкости, влияние иммунных клеток, цитокинов, профиброгенные факторы и др. 52.
Биомаркеры
Биомаркерами любой воспалительной реакции являются С-реактивный белок, скорость оседания эритроцитов, лейкоцитоз [53]. Недостатком данных маркеров считается невозможность различить ИМС и воспаление при другой нозологии. Нередко стандартные маркеры воспаления при ИМС на фоне ПМР у детей отсутствуют или имеют сомнительные значения. В последние годы внимание исследователей привлекают такие ранние маркеры почечного повреждения у детей с ПМР, как интерлейкины 6, 8, 10, KIM-1 (kidney injury molecule 1), VEGF-А (vascular endothelial growth factor A), L-FABP (liver type fatty-acid binding protein), NGAL (neutrophil gelatinase-associated lipocalin), провоспалительные цитокины, прокальцитонин, однако они недостаточно изучены у детей раннего возраста [49, 52-57].
При заболеваниях почек у детей уровень прокальцитонина в крови коррелировал с уровнем провоспалительных цитокинов при остром пиелонефрите, а также установлена диагностическая ценность этого маркера у детей с различной тяжестью ПМР на фоне ИМС. Доказана его высокая специфичность как маркера почечного повреждения при ИМС и ПМР при уровне >0,5 нг/мл в крови, но его информативность недостаточна для определения тяжести повреждения почек у пациентов с ПМР [59]. Высокий уровень прокальцитонина в крови пациентов с РН коррелирует с тяжестью склеротических изменений почечной ткани по данным статической неф-росцинтиграфии 59.
При достаточной изученности концентрации прокальцитонина в крови сведения о его уровне в моче, напротив, весьма скудны. M. Meisner и соавт. отметили, что экскреция прокальцитонина с мочой достоверно уменьшалась у больных c тяжелым повреждением почек при сепсисе [61]. Уровень прокальцитонина в моче у детей с фебрильной ИМС в анамнезе был почти в 2 раза выше, чем у детей с изолированной лейкоцитурией. Выявлена взаимосвязь между степенью тяжести РН и уровнем прокальцитонина в моче: в группе детей без признаков РН уровень прокальцитонина был статистически значимо ниже, чем в группе детей с РН. У детей со сниженной скоростью клубочковой фильтрации уровень прокальцитонина в моче был выше, чем у детей с нормальной скоростью (р
Что такое пузырно-мочеточниковый рефлюкс? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаевой Елены Петровны, нефролога со стажем в 25 лет.
Определение болезни. Причины заболевания
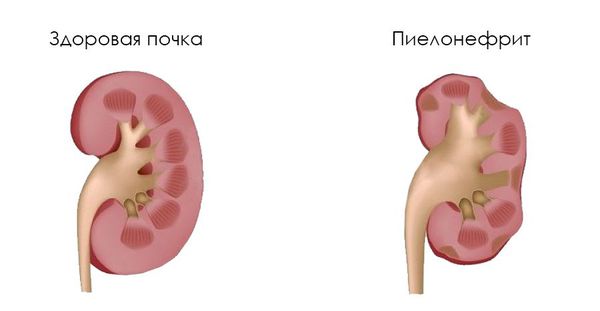
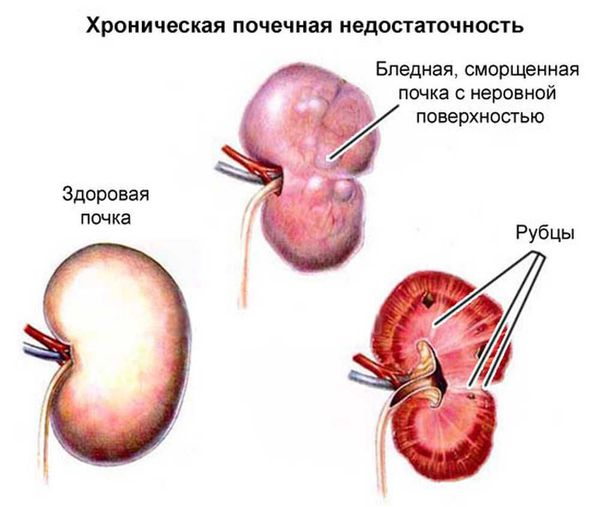
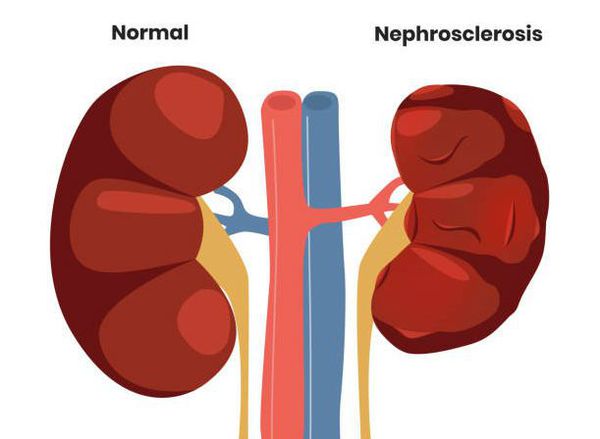
Обратный ток мочи впоследствии приводит к рефлюкс-нефропатии (нефросклерозу, фиброзу). Суть патологии в том, что структурно-функциональные единицы почки (нефроны) погибают и их замещает соединительная ткань. В результате почки уплотняются, сморщиваются, уменьшаются в размерах и перестают выполнять свои функции, вплоть до развития терминальной почечной недостаточности.
ПМР у детского населения чаще всего является результатом врождённой аномалии развития анатомических образований (мочеточников, УВС), вовлечённых в процесс физиологической динамики мочи. В этом случае рефлюкс считается первичным и иногда сочетается с другими пороками органов мочевой системы.
Нарушение резервуарной и эвакуаторной функции мочевого пузыря (нейрогенная дисфункция мочевого пузыря — НДМП), сопровождающееся повышением внутрипузырного давления, является достаточно частой причиной появления пузырно-мочеточникового рефлюкса у детей и взрослых.
Причиной ПМР могут стать врождённые аномалии развития органов мочевой системы:
Также пузырно-мочеточниковый рефлюкс может выступить в составе серьёзных генетических синдромов:
У взрослых пациентов затруднённый поток мочи с последующим забросом её в вышележащие отделы мочевыделительного тракта является результатом множества причин:
Симптомы пузырно-мочеточникового рефлюкса
Наиболее вероятными признаками пузырно-мочеточникового рефлюкса являются эпизоды повышения температуры, чаще до фебрильных цифр (от 38 до 39 °С), без установленной причины. При этом объективный осмотр пациента не выявляет каких-либо признаков инфекционного процесса. Однако коварство рассматриваемого патологического состояния заключается в его способности маскироваться под другие заболевания, либо в некоторых случаях протекать бессимптомно. В таких случаях своевременная диагностика затруднена, что увеличивает вероятность и скорость развития нефросклероза.
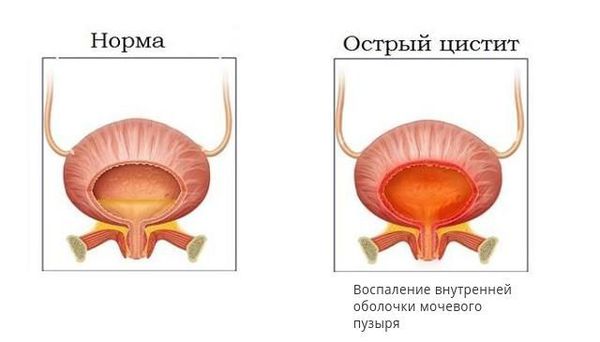
Клиника острого цистита также является «тревожным звонком» в пользу возможного рефлюкса. При этом самыми характерными оказываются симптомы расстройства процесса мочеиспускания: поллакиурия (учащённое мочеиспускание), олигакиурия (редкие мочеиспускания), странгурия (болезненность при произвольном извержении мочи), ложные позывы к акту мочеиспускания, чувство неполного опорожнения мочевого пузыря и др. Вместе с этим происходит изменение мочевого осадка, для которого характерно повышение количества лейкоцитов и эритроцитов и особенно капля алой крови в конце акта мочеиспускания.
Ещё до постановки диагноза больные нередко обращают внимание на помутнение мочи, неприятный запах, изменение консистенции. В первую очередь это свидетельствует о наличии инфекции мочевыводящих путей, осложнившей пузырно-мочеточниковый рефлюкс. Среди изолированных нарушений акта мочеиспускания особенное значение придают двух-, трёхфазным мочеиспусканиям, которые являются результатом истечения мочи, скопившейся в вышележащих отделах мочевыделительной системы при активном рефлюксе. Иногда единственным признаком заболевания может выступить непроизвольное мочеиспускание в ночное время, появившиеся случаи дневного недержания, либо неудержания мочи в сочетании с мочевым синдромом (изменением объёма, состава и структуры мочи) или без него.
Повторные случаи инфекции мочевой системы неустановленной локализации, бессимптомная бактериурия (повышенное содержание бактерий в моче) также позволяют заподозрить пузырно-мочеточниковый рефлюкс. А иногда могут быть его единственным проявлением, что, несомненно, диктует необходимость наблюдения за пациентом.
Нередко допустить наличие ПМР позволяет длительный постоянный, либо повторяющийся болевой синдром. Дети старшего возраста и взрослые, как правило, жалуются на боли в поясничной области, самостоятельные и после мочеиспускания. Боль также может локализоваться в крестце, а у пациентов раннего дошкольного возраста — в животе. При этом не представляется возможным связать её возникновение с приёмом пищи или актом дефекации, что исключает болезни желудочно-кишечного тракта.
Некоторые клинические признаки: пастозность (отёчность) лица, отёки на ногах, периодическое или постоянное повышение артериального давления, астения, остеопороз и др., к сожалению, иногда являются первыми проявлениями болезни. Также они свидетельствуют о латентном хроническом пиелонефрите, разрастании соединительной ткани с образованием рубцов (фиброзировании почек/рефлюкс-нефропатии) и хронической почечной недостаточности.
В некоторых случаях в результате длительного субклинического инфекционно-воспалительного процесса в мочевыделительной системе с развитием рефлюкс-нефропатии и почечной недостаточности выявляется задержка физического развития. Это может стать отправным критерием для дальнейшей диагностики и выявления дополнительных симптомов пузырно-мочеточникового рефлюкса. Клинико-лабораторные признаки анемии без обнаружения её причин и стойкости к стандартной терапии также могут указывать на длительно-существующий ретроградный ток мочи с развитием воспаления и выраженного нарушения почечных функций.
Патогенез пузырно-мочеточникового рефлюкса
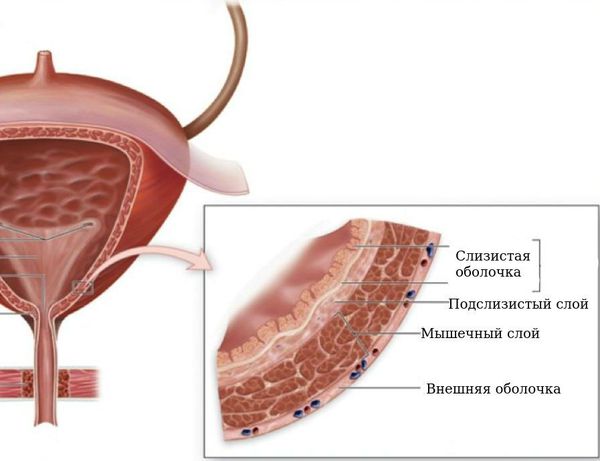
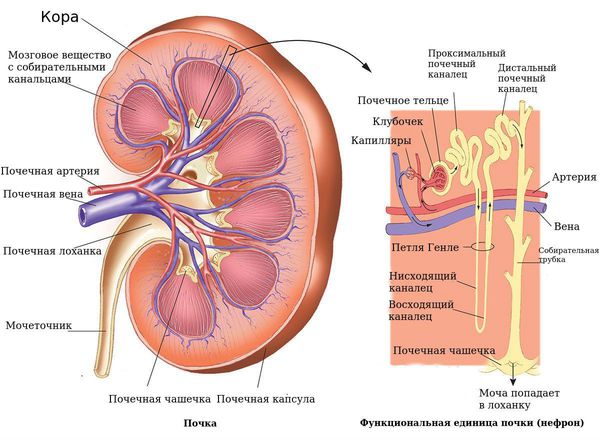
Формирование физиологически полноценного пузырно-мочеточникового соустья с достаточным количеством мышечных и элластических структур начинается с эмбрионального периода развития и заканчивается в школьном возрасте. К 9-14 годам снаружи от циркулярного слоя начинает формироваться третий слой из продольных пучков гладкомышечных волокон.
Этот слой завершает процесс формирования физиологических сфинктеров, или гидравлических жомов, что препятствует обратному забросу мочи из мочевого пузыря в вышерасположенные отделы мочевыделительной системы. В этом случае внутрипузырная часть мочеточника, заключаясь между слизистым и мышечным слоями мочевого пузыря, становится сомкнутой при наполнении последнего мочой. При правильном формировании замыкательных механизмов эластичность и мышечный тонус помогают неизменённому мочеточнику адаптироваться к меняющемуся объёму мочевого пузыря и давлению в нём.
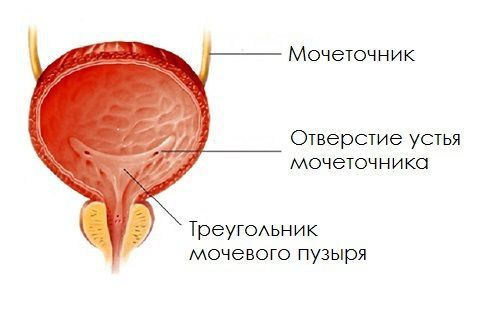
Если подслизистый отдел мочеточника уменьшен или практически отсутствует, если в мочепузырном треугольнике недостаточно гладкомышечных и соединительнотканных клеток, если давление в мочевом пузыре повышается по ряду ранее перечисленных причин, то формируется уретеротригональный дефект и происходит обратный заброс мочи, что способствует инфицированию вышерасположенных отделов мочевого тракта.
При этом микроорганизмы (чаще кишечная палочка, протей, клебсиелла и др.) благодаря наличию жгутиков и ворсинок более легко, чем в случае нормальной нисходящей уродинамики, адгезируются (прилипают) на уроэпителии, подавляя его местную иммунную защиту (макрофаги, лимфоциты, иммуноглобулин А, цитокины, белок Тамма — Хорсфалла и др.). Далее бактерии размножаются и выделяют продукты своей жизнедеятельности, вызывая общеинтоксикационные симптомы, а также расстройства мочеиспускания, болевые ощущения и т. п. Запускается каскад защитных реакций организма:
Высокая эпизодическая лихорадка в случае ПМР является отражением синтеза первичных и вторичных пирогенов — факторов, вызывающих подъём температуры тела (IL-1, IL-6, FNО – фактора некроза опухоли и др.). Они активизируются в результате растяжения лоханки и давления на почечную ткань или вследствие течения инфекционного процесса в мочевых путях.
Болевой синдром при течении рефлюкса может появиться по разным причинам:
Классификация и стадии развития пузырно-мочеточникового рефлюкса
В зависимости от причины выделяют два типа пузырно-мочеточникового рефлюкса:
По частоте возникновения пузырно-мочеточниковый рефлюкс бывает двух видов:
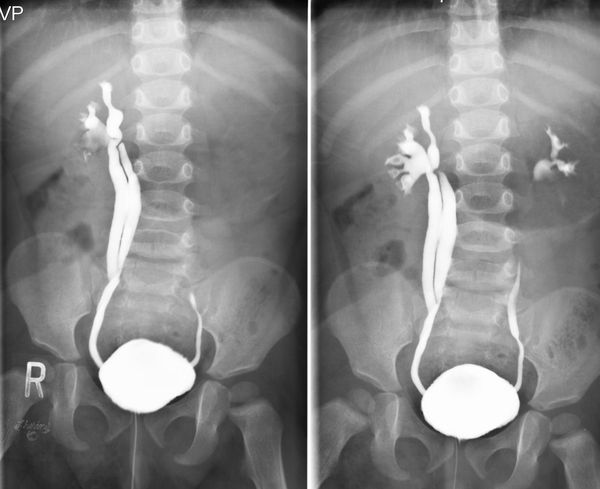
По тяжести протекания, согласно данным рентгеноурологического исследования (микционной цистографии), различают следующие формы рефлюкса:
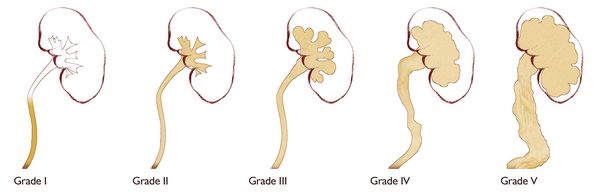
По физиологической выраженности различают пять степеней рефлюкса, выявляемые при микционной цистоуретерографии:
I степень — забрасывание рентгеноконтрастного вещества в дистальный отдел мочеточника без изменения его диаметра.
II степень — заполнение рентгеноконтрастным веществом мочеточника и чашечно-лоханочной системы без их расширения.
III степень — полостная система заполнена, мочеточник и лоханка расширены, но контуры чашечек не деформированы.
IV степень — расширенный мочеточник несколько извит, чашечки значительно уплощены, происходит умеренное истончение паренхимы почек.
Следует отметить, что помимо указанных критериев классификации при постановке диагноза необходимо учитывать осложнение рефлюкса, факт наличия рефлюкс-нефропатии, степень нарушения почечных функций.
Осложнения пузырно-мочеточникового рефлюкса
Диагностика пузырно-мочеточникового рефлюкса
Своевременное выявление пузырно-мочеточникового рефлюкса, качественное лечение и мониторинг позволяют предотвратить серьёзные осложнения с разрушительными последствиями для органа и организма в целом.
Тщательно собранный анамнез (включая семейный) составляет основу диагностики. Необходимо выяснить:
Физикальное обследование имеет не последнее значение в постановке диагноза. При этом обращают внимание на физическое развитие ребёнка, цвет кожи и слизистых, эластичность и влажность. Их патологические изменения могут быть признаком скрытого воспалительного процесса в мочевой системе, в том числе хронической почечной недостаточности. Наличие отёков различной локализации предоставляет возможность заподозрить снижение водовыделительной функции почек, сопутствующей ПМР. Необходимы осмотр и пальпация живота и поясничной области с оценкой болезненности в рёберно-позвоночных, рёберно-поясничных, мочеточниковых точках. Обязательным при любом виде объективного обследования является измерение артериального давления, частоты дыхательных движений, сердечных сокращений. Больному или его законному представителю необходимо в течение 2-3 суток регистрировать ритм спонтанных мочеиспусканий. Это поможет выявить картину функционального состояния мочевого пузыря.
Общий анализ крови косвенно указывает на какое-либо почечное страдание (анемию, лейкоцитоз, ускоренное СОЭ). Биохимичекий анализ крови с изменением нормальных показателей креатинина, мочевины, мочевой кислоты, электролитов свидетельствует о нарушенных канальцевых и клубочковых функциях. Проба Реберга, либо расчёт показателя скорости клубочковой фильтрации (очищения крови от продуктов обмена), рассчитанной по формуле Шварца, уточняет степень нарушения в почках.
Общий анализ мочи помимо воспалительных изменений, характерных для ПМР, может показать стойкую изолированную протеинурию (увеличение количества белка в моче), которая отражает присутствие рубцового процесса в почках при рефлюкс-нефропатии. Факт нарушения процессов концентрирования мочи при получении результатов диагностических проб (пробы Зимницкого) свидетельствует о снижении канальцевых функций. Регулярный посев мочи при установленном рефлюксе (не менее одного раза в шесть месяцев) помогает уточнить этиологию и стадию течения воспалительного процесса.
Из инструментальных методов исследования самым доступным является УЗИ органов мочевой системы, при котором обнаруживают косвенные признаки рефлюкса:
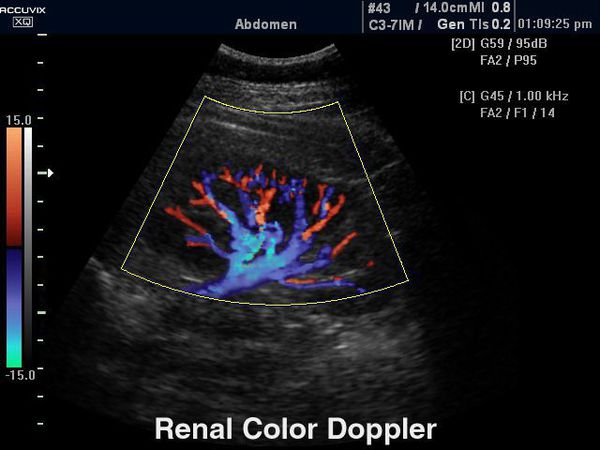
Доплерография (дуплексное сканирование почечного кровотока) позволяет определить состояние интраренальной гемодинамики, что ранее других методик визуализирует начало рефлюкс-нефропатии.
Первостепенным рентгеноконтрастным методом диагностики является микционная цистоуретрография (МЦУГ), позволяющая подтвердить, либо исключить заподозренный пузырно-мочеточниковый рефлюкс, а также установить его степень.
При радиоизотопной цистографии (РЦ) воздействие радиации значительно меньше, чем при МЦУГ, однако анатомические детали отражаются несколько слабее.
Всем больным с установленным ПМР ΙIΙ-IV степени показано проведение экскреторной урографии. Исследование осуществляется путём внутривенного введения рентгеноконтрастного препарата с последующим выполнением рентгенологических снимков. Данный метод позволяет визуализировать верхние мочевые пути и оценить их функциональность.
Иногда выполняется уродинамическое исследование:
Такое тестирование особенно важно для пациентов, у которых подозревается вторичный рефлюкс (при спинномозговой грыже или у мальчиков с клапанами задней уретры). Но в большинстве случаев у пациентов с нейрогенными дисфункциями мочеиспускания диагностика и оценка состояния в отдалённом периоде должна ограничиться неинвазивными методами (УЗИ мочевого пузыря, ритм спонтанных мочеиспусканий).
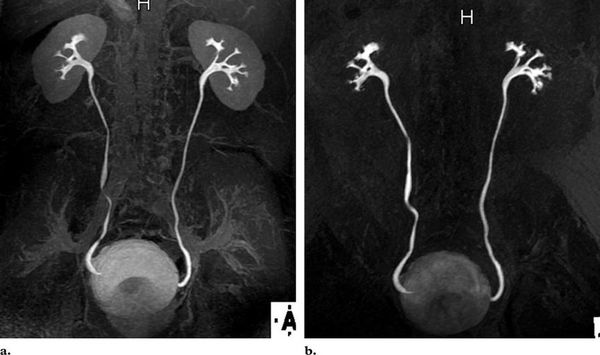
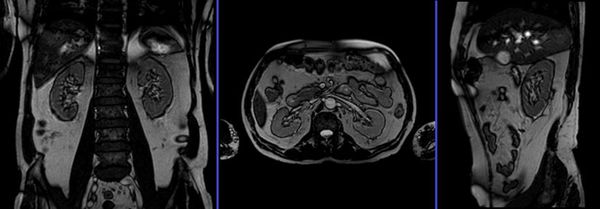
Статическая и динамическая нефросцинтиграфия (введение и регистрация выведения радиоизотопа) с последующей оценкой на сцинтиграмме послойной структуры, размеров почек при уже установленном ПМР проводиться регулярно. Радиоизотопная ренография оценивает работу почек и скорость выведения мочи из организма справа и слева в отдельности, частота исследований определяется индивидуально. Магнитно-резонансная томография, позволяющая подробно оценить паренхиму, наличие рубцов и аномалий, является нечастой альтернативой экскреторной урографии.
Обязательным является наблюдение специалистов: терапевта/педиатра, нефролога, уролога, стоматолога, оториноларинголога, по показаниям — невролога, офтальмолога, ортопеда. Целью наблюдения должна быть профилактика инфекций и перманентного повреждения почечной паренхимы, а также его поздних осложнений. Для этого назначается антибиотикопрофилактика, ренопротективная терапия и/или хирургическая коррекция рефлюкса.
Лечение пузырно-мочеточникового рефлюкса
В настоящее время не существует чётких представлений о выборе и эффективности способов и методов лечения в каждой конкретной клинической ситуации. Лечебные варианты представлены консервативной терапией и оперативными вмешательствами (эндоскопические, лапароскопические и открытые операции), изолированно или в комбинации.
Индивидуальный выбор и успех лечения пузырно-мочеточникого рефлюкса зависит от идентификации его степени, возраста больного, стадии течения воспалительного процесса, наличия почечных рубцов, функционального состояния поражённой почки, ёмкости и функции мочевого пузыря, наличия сочетанных аномалий мочевого тракта, сопутствующей патологии, длительности течения болезни и возраста пациента.
Консервативная терапия подразумевает комплекс мероприятий, целью которых является:
В состав консервативной терапии входят соблюдение достаточного питьевого режима, диеты с ограничением поваренной соли, жирной, жареной пищи, копчёностей, маринадов, консервантов, пряностей. В рацион стоит включить пищу, богатую витаминами, обладающую оптимальной калорийностью. Рекомендован достаточный уровень физической активности, ежедневное опорожнение кишечника. Обязателен режим принудительных мочеиспусканий (один раз в 1,5-2,0 часа), при этом иногда прибегают к временной, либо постоянной катетеризации мочевого пузыря.
Антибиотикотерапия проводится с учётом выявленной, либо природной чувствительности препарата к инфекционному агенту, рост которого определён при бактериальном посеве мочи. В качестве лечения выбирают «защищённые» пенициллины, цефалоспорины IΙ-IΙI поколения, фторхинолоны в возрастных дозировках. При снижении функции почек проводится коррекция дозы, либо кратности применения в зависимости от степени нарушения. Для лечения артериальной гипертензии и профилактики нефросклероза используют ингибиторы АПФ, ангиотензина ΙI, кальциевых каналов, бета-блокаторы. При этом выбор препарата осуществляется с учётом ведущих патогенетических механизмов, степени выраженности, сопутствующей патологии, возраста больного.
Коррекция дискоординации мочевого пузыря проводится в зависимости от источника нарушения (уровня регуляции нормального акта мочеиспускания), формы (гиперрефлекторной, гипорефлекторной, арефлекторной, норморефлекторной). Используются лекартсвенные препараты: М-холиноблокаторы, антагонисты мускариновых рецепторов, ингибиторы ацетилхолинэстеразы, ноотропы, седативные средства, витамины группы В.
Физиолечение представлено лекарственным электрофорезом, диадинамометрией, амплипульс-, лазеротерапией. Разработан комплекс лечебной физкультуры, направленный на укрепление мышц промежности. Противорецидивные курсы продолжаются в течение долгих месяцев с использованием уроантисептиков нитрофуранового ряда в дозах 1/5-1/15 от нормальных.
Показаниями к оперативному лечению являются:
Лапароскопическое вмешательство является альтернативой открытой операции, отличается меньшими инвазивностью и временем, затраченным на коррекцию. При лапароскопии вероятность и выраженность послеоперационных осложнений сведена к минимуму, восстановление проходит гораздо быстрее.
Эндоскопическое лечение подразумевает трансуретральное внедрение в подслизистый слой биоимплантов на основе тифлона, коллагена, силикона, геля для формирования состоятельности (замкнутости) пузырно-мочеточникового сегмента. При неэффективности вмешательства могут повторяться с вариациями вида операции.
При лечении вторичного ПМР на начальных этапах предлагается устранение причины, вызвавшей заболевание. Например, лечение нейрогенной дисфункции мочевого пузыря или хирургическое разрушение клапана задней уретры, ликвидация стенотического (суженного) участка мочеиспускательного канала у мальчиков, меатотомия (рассечение наружного отверстия уретры при её сужении) у девочек.
При потере функции почкой или выраженном её нарушении, проводится нефруретерэктомия (удаление почки с мочеточником).
Прогноз. Профилактика
Профилактика пузырно-мочеточникового рефлюкса заключается в планировании, правильном ведении беременности, внимательном физикальном осмотре пациента вне зависимости от возраста и клинической ситуации, своевременном опорожнении мочевого пузыря и кишечника. Широко распространено медико-генетическое консультирование. Рекомендуется не пренебрегать регулярной диспансеризацией, лечением на ранних стадиях любой патологии мочеполового тракта.
Для профилактики возможных тяжёлых и опасных для жизни осложнений пузырно-мочеточникого рефлюкса большое значение имеет выбор оптимальных методов оперативного лечения, консервативной терапии, в первую очередь антибактериальной. Мультидисциплинарный подход, грамотное ведение документации, внимательное наблюдение за пациентом позволяют предупредить возникновение и развитие серьёзных последствий.
Прогноз заболевания во многом зависит от своевременной диагностики и адекватности терапии, а также от степени рефлюкса и скорости развития рефлюкс-нефропатии.
Возможно спонтанное разрешение рефлюкса, чаще всего за счёт созревания корковых и спинальных механизмов регуляции произвольных микций и пузырно-мочеточникового сегмента. Вероятность самоизлечения тем выше, чем меньше степень рефлюкса и возраст ребёнка.
Ранняя постановка диагноза, особенно при ПМР невысокой степени, правильный выбор способа лечения в большинстве случаев позволяет избавиться от рефлюкса без тяжёлых последствий. В противном случае формируются грозные осложнения — вторичное сморщивание почки (почек) с последующей утратой их функций. Последнее приводит к почечной недостаточности, которая со временем может грозить трансплантацией органа, что значительно снизит качество жизни больного, а также может привести к гибели от различных осложнений.