Регрессия болезни что это
Регрессия болезни что это
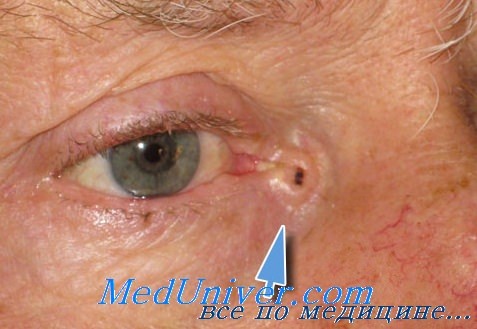
Небольшие раковые образования века и их окружения, остающиеся в покое, не только очень медленно растут и развиваются, но могут иногда совершенно самопроизвольно, без какого-либо специального лечения, потерять свою потенциальную склонность К дальнейшему развитию и, напротив, приобрести склонность к регрессии.
В таких случаях опухоль, первоначально остановившись на некоторое время в своем развитии, неожиданно начинает регрессировать и подвергается постепенному и неуклонному обратному развитию, пока полностью не рассасывается также незаметно, как она в свое время возникла и начала расти.
После этого на веке или на коже в его окружении, где локализовалась такая опухоль, не остается никаких следов бывшего здесь небольшого новообразования.
Сказанное подтверждается имеющимися в литературе сведениями о таком самопроизвольном обратном развитии небольших, но несомненно раковых опухолей. Согласно сообщению Лиша (Lisch), Закс (Sachs), и другие авторы сумели убедиться в том, что в здоровом организме возможно обратное развитие возникшей опухоли и притом не только в самых ранних стадиях ее роста.
Лишу удалось наблюдать случаи, когда рецидивы, возникшие было на веках вследствие недостаточной эксцизии опухоли, приостанавливали свой дальнейший рост и подвергались самопроизвольному обратному развитию, при этом погибали раковые клетки в неудаленных частях опухоли или во вновь возникших рецидивах.
Механизм регрессии развившегося уже было комплекса раковых клеток, успевшего даже и внешне проявить себя в виде небольшого новообразования — раковой опухоли, может быть уяснен только с позиции учения И. П. Павлова о роли и значении коры больших полушарий головного мозга в качестве регуляторного центра, обладающего способностью осуществлять посредством нервных механизмов защитные и компенсаторные функции в любом месте организма.
Процесс самоизлечения происходит либо путем некроза, изъязвления и последующего рубцевания развившейся уже опухоли кожи, либо путем инкапсулирования потерявших потенцию к дальнейшему росту раковых клеток опухолевого зачатка и последующей гибели их в таком инкапсулированном состоянии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Миома матки в стадии регресса
Стадии миомы матки
Существует три стадии миомы матки – созревание, увеличение размера новообразования и регресс опухоли.
Регресс опухоли матки представляет собой процесс уменьшения размеров миоматозных узлов в результате прохождения курса лечения или особенностей заболевания. Подтвердить регресс можно только при помощи УЗИ органов малого таза. Уменьшение размеров характерно для миом средних и небольших размеров. Как правило, крупные образования не способны к регрессу и исчезновению.
Факторы, влияющие на регресс
Устойчивость стабильности подавляющего состояния миомы зависит от множества факторов, но прежде всего это нормализация гормонального уровня. Уменьшение размера образования возможно при превышении скорости разрушения миоматозных клеток над скоростью гипертрофии и пролиферации. В процессе выравнивания гормонального фона блокируется гиперплазия.
Повлиять на регресс миомы может:
В редких случаях вызвать уменьшение размеров опухоли способна беременность. У беременной женщины гормональный фон изменяется – прогестерона становится больше, а эстрогенов меньше. За счет этого образование прекращает активный рост и регрессирует. Однако способ достаточно опасный, поскольку имеется негативное влияние на плод и высокий риск осложнений течения беременности.
Временный регресс
Регресс миомы в любой момент может обратиться в обратную сторону, т.е. благоприятные условия для выздоровления нарушаются. Из-за этого нельзя быть уверенным в стабильности улучшения состояния женщины. Необходимо каждые шесть месяцев проводить диагностику здоровья гинекологической сферы.
Обратный процесс формирования миоматозных узлов иногда случается при:
Если после наступления менопаузы уменьшение узлов прекратилось и фиксируется возобновление активного питания опухоли, то этот процесс сигнализирует о делении атипичных клеток и высоком риске малигнизации – перерождения в рак.
Регресс во время климакса
Вероятность развития регресса миомы у женщин в период менопаузы возможна в следующих случаях:
Исчезнуть могут узлы интрамурального или субсерозного типа. Постепенно миоматозный узел уменьшается в размере и полностью регрессирует без остаточных следов в слое эндометрия.
Спрогнозировать степень регресса миомы матки можно с помощью ангиографии во время эмболизации маточных артерий. Процедура дополняется рентгеном с использованием контрастирования.
Что такое психосоматика и как это лечить?

— В 80—90-е годы прошлого века у нас в институте (Первый Московский государственный медицинский университет имени И. М. Сеченова. — Прим. ред.) работал очень известный психолог профессор Ю. М.Орлов. Ему принадлежала теория «саногенного мышления». Её смысл сводился к тому, что если мыслить правильно, культивировать хорошие эмоции и бороться с плохими, то можно предотвратить множество заболеваний. Надо признать, что для неокрепших умов юных медиков его теория выглядела весьма убедительно…
Могут ли эмоции влиять на здоровье? Определённо да. Быть причиной — нет. Негативные эмоции активизируют симпатическую нервную систему, что, в свою очередь, приводит к повышению артериального давления, увеличению частоты пульса и спазму сосудов. Всем известны истории, когда на фоне, например, испуга или гнева у людей случались инфаркты и инсульты. Повторю: эмоция в этом случае не причина заболевания, а лишь провоцирующий фактор, триггер.
В отдельных случаях негативная эмоция, конечно, может стать и причиной заболевания. Например, если со злости ударить кулаком по стене, можно сломать руку. Вот вам вполне отчётливая причинно-следственная связь. Кстати, не надо забывать и о существовании обратной взаимосвязи. Нередко причиной негативных эмоций становятся хронические телесные страдания. Вспомните Бабу-ягу с костяной ногой — возможно, она была бы очень милой старушкой, если бы не хроническая боль в тазобедренном суставе…
«Все болезни от нервов» — это миф?
Это даже не миф, это просто старая студенческая шутка. Полная цитата звучит так: «Все болезни — от нервов, и только пять — от любви» (имеется в виду пять классических венерических болезней). Впрочем, хронический стресс — действительно доказанный фактор риска развития как минимум сердечно-сосудистых заболеваний. Несколько лет назад при помощи позитронно-эмиссионной томографии (высокоточного исследования, позволяющего изучать обменные процессы в различных тканях) учёные выявили механизмы, трансформирующие стресс в хроническое воспаление, которое, в свою очередь, служит ключевым механизмом развития атеросклероза.
— Однако повторяю снова и снова: стресс не причина болезней, а один из факторов риска, который работает лишь сообща с другими факторами, прежде всего генетическими.
Психосоматическое расстройства: каковы причины и механизмы их возникновения?
Психосоматические заболевания — это группа болезней, которые проявляются телесными страданиями (то есть симптомами заболеваний внутренних органов), но их основная причина всё же кроется в неполадках со стороны нервной системы. К ним относят целый спектр желудочно-кишечных расстройств (функциональная желудочная диспепсия и синдром раздражённого кишечника), фибромиалгию (специфический болевой синдром в проекции суставов), гипервентиляционный синдром (ощущение нехватки кислорода и потребность в частом дыхании) и много чего ещё.
То, как связаны между собой психические страдания и соматические симптомы, поясню на примере самой распространённой жалобы, с которой пациенты приходят к кардиологу — ощущения учащённого сердцебиения. Тахикардия (частый пульс) в норме возникает, когда надо отреагировать на внешний раздражитель, например убежать от опасности. В этой ситуации мышцам нужно больше крови, следовательно, сердце должно увеличить частоту сокращений. Но когда опасность проходит, пульс нормализуется. Пациент с невротическим расстройством внешне спокоен, за ним никто не гонится, ему никого не нужно догонять, но головной мозг даёт сигнал: «Ты в опасности, убегай!» В результате активируется симпатическая нервная система, повышается давление и учащается пульс. Пациент чувствует себя плохо… В этом случае лечить тахикардию как отдельный симптом по меньшей мере нелепо — надо лечить само невротическое заболевание, причём лечить таких пациентов должен не кардиолог, а психиатр или психотерапевт.
Что касается детской психосоматики, расскажу ещё одну историю. Недавно на приём пришла молодая женщина. Она выглядела очень встревоженной и всё время пыталась меня расспросить о здоровье своего мужа, хотя, по моим представлениям, её муж вполне мог сам прийти на приём. В разговоре выяснилось, что муж (много работающий и хорошо зарабатывающий человек) дома постоянно кричит на жену и ребёнка, при этом ещё успешно манипулирует своим повышенным давлением, но лечиться не хочет. В конце нашей встречи женщина спросила, нет ли у меня на примете хорошего невролога, специалиста по детским тикам… Стоит продолжать рассказ? По-моему, не надо быть доктором Хаусом, чтобы понять простую вещь: большинство преходящих неврологических и невротических симптомов у детей — это проблема с родителями.
Что такое «чикагская семёрка» и насколько актуальна такая классификация в наши дни?
Классификации психосоматических расстройств мне не очень нужны в повседневной работе, да и про «чикагскую семёрку» я впервые узнал благодаря этому вопросу. Прочитал и ужаснулся. Неужели в XXI веке кто-то всерьёз может рассматривать их как «болезни неотреагированных эмоций»! Перечислю эти семь заболеваний с указанием их истинных причин:
Болезнь Паркинсона возникает из-за стремления к контролю? Аденоиды у детей появляются, когда они чувствуют, что родители их не любят?
Приведённые примеры — плод неуёмного воображения диванных психологов. У обеих болезней есть гораздо более понятные причинные факторы, хотя и не до конца изученные. А вот психосоматические заболевания желудочно-кишечного тракта (функциональная диспепсия, синдром раздражённого кишечника) действительно характерны для людей мнительных, тревожных и неуверенных в себе. В древности даже существовала поговорка: любой невропат — колопат (colon — лат. «толстая кишка»).
Ипохондрия — это тоже психосоматика?
Строго говоря, «ипохондрическое расстройство» — это не психосоматика, это чистая «психика», то есть настоящее тревожное невротическое расстройство, в рамках которого пациент бесконечно ищет у себя соматические заболевания и цепляется к самым безобидным симптомам. Моя почта переполнена письмами от ипохондриков, которые, обнаружив у себя несколько десятков экстрасистол (внеочередных сокращений сердца), тут же интересуются, какова теперь у них вероятность внезапной смерти.
Как происходит диагностика психосоматических расстройств?
Пациенты с психосоматическими расстройствами могут посещать врачей любой специальности. У кого-то болезни проявляются немотивированной одышкой и сердцебиением, у кого-то тошнотой, рвотой и поносом, а у некоторых — болевыми синдромами.
— Главный диагностический критерий — обследование, зачастую неоднократное — не позволяет обнаружить никаких признаков органического заболевания. Именно этот факт должен навести на мысль о необходимости консультации с психиатром или психотерапевтом.
Основа диагностики — беседа с пациентом. Уже только на основании того, как пациент излагает жалобы, можно задуматься о наличии психосоматических расстройств. Если врач располагает достаточным временем для выяснения обстоятельств, связанных с началом или обострением заболевания, если найдёт аккуратные слова для выяснения психотравмирующих ситуаций, то картина болезни начнёт вырисовываться. Как я уже сказал, диссоциация между жалобами и отсутствием органической патологии — важный аргумент в пользу «психосоматики». Конечно, разумный объём дообследования всегда необходим, но он не должен быть избыточным.
Приведу в пример одно из классических психосоматических заболеваний — синдром раздражённого кишечника (СРК). В России считают, что для установки диагноза нужно обязательно сделать колоноскопию — непростое и недешёвое эндоскопическое обследование толстого кишечника. Во всём мире считают иначе. Если длительные симптомы кишечного дискомфорта (поносы или запоры, вздутие живота и так далее) не сопровождаются наличием так называемых «красных флагов» (снижение веса, кровь в кале, воспалительные изменения в анализах крови, поздний возраст начала болезни и наличие онкологических заболеваний у близких родственников), то мучить пациента такой непростой процедурой, как колоноскопия, смысла нет — диагноз СРК весьма вероятен.
Сколько лет проходит от обращения пациента с психосоматическим расстройством до постановки ему корректного диагноза? Бывает по-разному. Мне кажется, что если правильно построить общение с пациентом, то это совсем не сложно. Но мы этому хорошо обучены. Дело в том, что наш ныне покойный учитель, бывший директор клиники факультетской терапии Первого меда (ныне Сеченовский университет) профессор В. И. Маколкин большое внимание уделял изучению психосоматической патологии, в результате чего на базе клиники был фактически создан небольшой психосоматический центр. Сотрудники клиники довольно хорошо ориентируются в патологии такого рода, кроме того, нас поддерживает команда из нескольких психиатров.
Иногда случается, что от начала заболевания до получения профессиональной помощи проходят годы. Сложно сказать, с чем это связано. Скорее всего, с тем, что коллеги «не видят» психосоматику или же стесняются отправить пациентов к психиатру, опасаясь, что пациенты их неправильно поймут.
Как лечить психосоматику?
Всё зависит от ситуации; понятие «психосоматические расстройства» слишком широкое. В лёгких случаях специфическое лечение вообще не требуется, достаточно детальной беседы врача с пациентом и разъяснения сути происходящего. Дело в том, что порой пациента тревожат не столько сами симптомы, сколько неизвестность и подозрение на серьёзные органические заболевания. Если объяснить, что за «ощущением неполного вдоха» или «покалываниями в сердце» не стоят органические болезни сердца и лёгких, многих пациентов это вполне удовлетворит.
В отдельных случаях врач-интернист (терапевт, кардиолог, гастроэнтеролог и другие) самостоятельно может назначить психотропную терапию, если он умеет, конечно, это делать. Скажем, квалифицированный гастроэнтеролог вполне может и должен сам назначать антидепрессанты пациентам с функциональными заболеваниями желудочно-кишечного тракта, не прибегая к помощи психиатров. Зачем антидепрессанты гастроэнтерологическим пациентам? Они нужны для того, чтобы разорвать патологическую связь между сигналами в головном мозге и симптомами со стороны желудочно-кишечного тракта. Кстати, антидепрессанты давно уже перестали быть специфическими препаратами для лечения депрессии. Их с успехом применяют и в терапии некоторых болевых синдромов.
Если интернист чувствует, что пациенту нужна серьёзная комбинированная терапия, то лучше подключить к лечению психиатра, так как психофармакология довольно сложна и арсенал препаратов многообразен. Желательно консультироваться не просто с психиатром из районного диспансера, а со специалистом, который имеет опыт работы именно с психосоматическими пациентами.
Психотерапия (то есть лечение в разговорном жанре) может быть весьма полезна многим пациентам с психосоматическими расстройствами. Есть только два минуса: это дорого и долго. Противопоказание к психотерапии — симптомы «большого» психического заболевания (бредовые расстройства, галлюцинации), впрочем, это уже выходит за рамки темы «психосоматика».
А вот что пациенту точно не нужно — это видимость лечения с использованием пустышек: витаминов, «общеукрепляющих», «метаболических», «сосудистых» препаратов и так далее.
Могут ли психосоматические заболевания со временем трансформироваться в соматические патологии?
Маловероятно. Вернёмся в начало. Факторами риска они могут быть, причиной — нет. То есть гипервентиляционный синдром не превратится в астму, СРК не станет язвенным колитом, фибромиалгия не трансформируется в ревматоидный артрит. Важно только понимать, что с возрастом увеличивается риск настоящих соматических заболеваний. Нужно только не пропустить их начало.
Что такое психогигиена и чем она может помочь?
И последнее. Если чувствуете, что что-то в жизни идёт совсем не так и самостоятельно выкарабкаться не получается, не стесняйтесь обращаться к специалистам в области психиатрии и психотерапии. Современная психиатрия ушла далеко вперёд по сравнению с классическим представлением о ней в фильме «Полёт над гнездом кукушки».
Если вы хотите грамотно использовать все возможности современной медицины, а также не стать жертвой сомнительного лечения и избыточной диагностики, книги из курса «Академии доктора Родионова» — вам в помощь. Все авторы серии не только практикующие врачи и специалисты, но и наши постоянные эксперты (за что им огромное спасибо).
Современные представления о регрессии атеросклероза коронарных артерий
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Я с удовольствием хочу представить профессора Марата Владиславовича Ежова, который сделает нам сообщение «Современные представления о регрессии атеросклероза коронарных артерий».
Марат Владиславович Ежов, доктор медицинских наук, профессор:
– Спасибо большое, глубокоуважаемый Владимир Трофимович! Уважаемые коллеги!
Я рад новой встрече с вами. Тем более что с момента нашей последней встречи в мире кардиологии и в частности в разделе, который касается проблемы обратного развития атеросклероза, произошли определенные изменения. Мы получили новые данные. Кроме того, у нас есть собственные уникальные данные, которые позволяют нам с оптимизмом смотреть в будущее.
Атеросклероз – это процесс, который начинает развиваться во второй, в третьей декаде жизни. Только после того, как наступает отрицательное ремоделирование сосуда (сужение его) и компенсаторные механизмы, связанные с положительным ремоделированием сосуда или с феноменом Глагова, истощаются, появляются первые симптомы заболевания «грудная жаба».
В прошлом году были представлены результаты исследования «PROSPECT». Это исследование так называемой натуральной истории течения коронарного атеросклероза. Вы видите в верхней части слайда, что включили 700 больных с острым коронарным синдром (ОКС). У них имелось изменение в одной или двух магистральных коронарных артериях.
После успешного выполнения стентирования проводилось внутрисосудистое ультразвуковое исследование (УЗИ) проксимальных и средних сегментов всех трех магистральных артерий.
Что важно подчеркнуть.
Почему мы не можем предсказать развитие следующего ОКС, следующее обострение заболевания?
Бляшек в крупных сегментах коронарных артерий у каждого пациента может быть много, несколько (более 3-4).
Вы видите на правой части слайда, что исследование «PROSPECT» подтвердило данные вскрытий, которые вы видите на левой части слайда. Они были опубликованы еще в 1995-м году.
Большинство инфарктов миокарда происходит в изменениях коронарных артерий, которые имеют степень сужения, не превышающую 50%. Вы видите, что результаты исследования «PROSPECT», полученные in vivo при внутрисосудистом УЗИ, полностью повторяют результаты патоморфологических исследований.
При ОКС (вы видите данные так называемой виртуальной гистологии: красный цвет означает некротическое липидное ядро) фиброатерома с тонкой капсулой встречается у каждого 4-го пациента. То есть – нестабильная атерома.
По нашим данным, когда мы выполнили внутрисосудистое УЗИ у 30-ти больных со стабильной ишемической болезнью сердца и визуализировали 76 начальных или пограничных стенозов коронарных артерий, также каждая 4-я бляшка имеет нестабильный фенотип и большее содержание некротической зоны.
Исследование, куда включались больные после успешного эндоваскулярного лечения. Общее количество больных – более 1200. Обратите внимание на их судьбу на протяжении пяти лет наблюдения.
Красные овалы, круги означают коронарные события, связанные со стентированным сегментом. Мы видим, что, начиная со второго года наблюдений, количество этих событий невелико. Оно не превышает 2%.
Тогда как красные круги, связанные с прогрессированием атеросклероза коронарных артерий во всех остальных сегментах (мы помним, что количество бляшек там может быть три и более), обусловливают высокий рост коронарных событий на протяжении пяти лет наблюдения.
Прогрессия атеросклероза, как правило, в большинстве случаев связана с надрывом атеромы. Так выглядит атеросклеротический надрыв атеромы с помощью патоморфологии, внутрисосудистого УЗИ и компьютерной графики.
Гистологические признаки (мы уже об этом ранее говорили) нестабильной атеромы хорошо известны.
• Богатое липидное ядро.
• Тонкая фиброзная покрышка.
• Повышенная инфильтрация клетками воспаления.
Как теперь уже хорошо известно, исходя из современных клинических исследований и мощной доказательной базы, стабилизация и даже регрессия атеросклероза может наступить, если мы снижаем уровень холестерина липопротеидов низкой плотности ниже 1,8 ммоль/литр. Или добиваемся снижения этого показателя на 50% от исходного.
Необходимым условием (как мы хорошо понимаем на сегодняшний день), предотвращения дестабилизации бляшки является применение статинов в адекватных (высоких), дозировках.
Первое исследование, которое мы здесь часто цитировали, это «REVERSAL». Оно показало, что с помощью «Аторвастатина» («Atorvastatin») в дозе 80 мг наступает стабилизация атеросклеротических бляшек в коронарных артериях. Данные получены с помощью внутрисосудистого УЗИ.
Левый столбик характеризует стандартную терапию статинами: идет прогрессия атеросклероза в коронарных артериях.
В исследовании «ASTEROID» «Розувастатин» («Rosuvastatin») назначали в дозе 40 мг в течение двух лет. Это было первое (правда, неконтролируемое) исследование, которое показало, что возможна регрессия атеросклероза в коронарных артериях по всем срезам. Процентный объем атеромы уменьшался примерно на 1% в абсолютном измерении. У 78% больных были отмечены признаки регрессии атеросклероза.
Все это привело к тому, что около трех лет назад стартовало исследование «SATURN», где два современных статина в максимальных дозировках в прямом сравнении назначались больным со стабильной ишемической болезнью сердца в течение двух лет. Атерому оценивали с помощью внутрисосудистого ультразвука.
Большое количество российских центров участвовало.
Наконец, в декабре были представлены результаты этого исследования. Основные по первичной и вторичной конечной точке представлены на данном слайде.
Если по первичной точке, по процентному объему атеромы различия между группами «Аторвастатина» и «Розувастатина» не было, то во вторичной конечной точке, оценивающейся в общем объеме атеромы в кубических мм, «Розувастатин» продемонстрировал свое преимущество.
Примерно на 2 кубических мм он обыграл «Аторвастатин». Вероятно, это было за счет более выраженного гиполипидемического эффекта. Кроме того, в среднем, по окончании исследований несколько выше был уровень холестерина липопротеидов высокой плотности.
Также очень важный аспект для практического здравоохранения заключается в том, в течение двух лет наблюдения на максимальных дозах обоих статинов был крайне низок процент так называемых твердых конечных точек: смертельных исходов и нефатального инфаркта миокарда. Ничтожно мало было количество повышения уровня ферментов крови.
Надо сказать (и это отмечают все исследователи), такое лечение хорошо переносилось больными.
Применительно к ситуации в нашей стране можно сказать, что «Розувастатин» в дозе 40 мг у нас присутствует только в одной форме. Это препарат «Мертенил» («Mertenil»). Вы видите, что в месяц это достаточно доступно для наших больных.
Оригинальный препарат имеется только в дозе 20 мг. Если бы нам потребовалось его назначать даже на протяжении какого-то срока (год или два в дозировке 40 мг), это стоило бы в 3 раза дороже, чем препарат «Мертенил».
Тем не менее, каждый из нас понимает: несмотря на все наши усилия, так называемая лучшая медикаментозная терапия бывает бессильна.
Больной, который у нас наблюдается более 10-ти лет. В 2000-м году ишемическая болезнь сердца стартовала с нижнего инфаркта миокарда. В 2004-м году ему было выполнено стентирование передней нисходящей и огибающей артерии. В течение полутора лет он принимал двойную антиагрегантную терапию.
Как только он ее прекратил, у него, к сожалению, произошел тромбоз стента в огибающей артерии с развитием переднего инфаркта миокарда. В 2006-м году вновь было выполнено стентирование огибающей артерии.
Буквально через 4 месяца у него появились новые стенозы в огибающей правой коронарной артерии. Вновь было стентирование. Еще через 5 лет (совсем недавно) в связи с возобновлением стенокардии у него было выполнено стентирование нового стеноза в правой коронарной артерии.
При этом у него нет явных факторов риска атеросклероза: гиперлипидемии, гипертонии. Мы не будем говорить о нарушениях ритма сердца – это в данной ситуации идет как сопутствующий диагноз. Кроме того, вы видите, что при срыве ритма (сегодня уже эта тема поднималась), при мерцании предсердия он переносит еще и инсульт в 2010-м году.
Почему такое агрессивное течение ишемической болезни сердца, агрессивное течение атеросклероза.
Несмотря на все наши увещевания, больной продолжает курить. Очень интересная тема, которая, к сожалению, выходит за рамки сегодняшнего возможного обсуждения.
В 1996-м году он перенес лимфогранулематоз с многократными курсами химио- и лучевой терапии на область средостения.
У него повышенный уровень липопротеида (а). Мы как-то уже об этом говорили. Я позволю себе напомнить, что это уникальная частица, которая состоит, с одной стороны, из липопротеидов низкой плотности, но к ним присоединена длинная цепочка. Это апобелок (а), который имеет высокую степень структурной гомологии с молекулой плазминогена.
Считается, что чем выше уровень липопротеида (а), тем больше он на себе переносит липопротеидов низкой плотности. Соответственно, тот уровень холестерина ЛНП, который мы оцениваем по формуле Фридвальда, при наличии высоких значений липопротеида (а) будет артефактным. Он состоит, как минимум, из свободного холестерина ЛНП и того, который заключен в частице липопротеида (а).
Напомню, что в 2010-м году был опубликован Консенсус экспертов Европейского общества по атеросклерозу.
Было подчеркнуто, что уровень этого показателя необходимо определять:
• всем пациентам с ишемической болезнью сердца в молодом возрасте;
• больным, которые, несмотря на постоянный прием статинов, переносят повторное коронарное событие;
• лицам с высоким риском сердечно-сосудистых осложнений.
В прошлом году были выпущены рекомендации Европейского общества кардиологов и Европейского общества по атеросклерозу по ведению дислипидемий.
В них с классом доказательности IIа было сказано, что для скрининга и характеристики дислипидемии перед началом лечения уровень липопротеида (а) рекомендуется определять у больных высокого риска и отягощенных семейным анамнезом по сердечно-сосудистым заболеваниям.
Более двух лет назад мы начали проспективное полуторагодовое исследование. Более 50-ти больных включились в него. Половина из них получала стандартную терапию статинами в дозах для поддержания идеального уровня холестерина липопротеидов низкой плотности. Другая половина больных получала статины и методы экстракорпоральной очистки крови (афереза), который, в первую очередь, снижал высокий уровень липопротеида (а).
Исходно и по окончании исследования больные проходили контрольную коронарную ангиографию и внутрисосудистое УЗИ с функцией виртуальной гистологии.
Конечно же, основная гипотеза данного исследования заключалась в том, что специфическая элиминация патогенного фактора липопротеида (а) может привести к регрессии атеросклероза.
Основная наша задача была – доказательство атерогенности или атеротромбогенности липопротеида (а).
Сегодня я могу показать вам первые результаты этого исследования на примере двух больных. В частности, мужчина, который в 34 года перенес инфаркт миокарда. Из факторов риска у него только курение и липопротеид (а) – около 80 мг/дл. Он был включен в 2009-м году. В течение двух лет проходил процедуры афереза липопротеида (а).
Вы видите данные количественного ангиографического анализа всех трех магистральных артерий. Черные столбики – это данные 2009-го года. Серые столбики – 2011-го года. Во всех магистральных коронарных артериях отмечено уменьшение степени стенозирования.
Данные внутрисосудистого УЗИ атеромы правой коронарной артерии. Левые столбики – общий объем атеромы уменьшился на 12 мм3. Средние столбики – зона некроза уменьшилась на 1 мм3. При этом вы видите по картинкам, что увеличилось содержание кальция в коронарной атероме.
Крайние столбики – соотношение зоны некроза к зоне кальциноза. Считается, что чем выше этот показатель, тем хуже. Это признак нестабильности атеромы. Индекс уязвимости в данном случае снизился с 3-х до 1,5.
Другой больной, который также на протяжении двух лет проходил процедуры афереза липидов. Вы видите по картинке, что уменьшилась зона некроза, но снизилось и содержание кальция. При этом общий объем атеромы уменьшился практически в 2 раза. Зона некроза с 9,4 мм3 до 3,3 мм3. Снизилось содержание кальция. Несколько снизился индекс уязвимости.
Что означает наше исследование для практики, для практикующих врачей.
Это модель для применения новых липотропных средств, которые в дополнение к терапии статинами могут привести к обратному развитию атеросклероза.
Если мы посмотрим на те препараты, которые имеются сегодня в арсенале кардиологов, терапевтов – как они влияют на основные показатели, которые нас интересуют. Естественно, это те препараты, которые мы можем применять в дополнение к статинам.
«Эзетимиб» («Ezetimibe»). Дополнительное влияние на липиды. На динамику атеросклероза – данные противоречивы. На прогноз (за исключением исследования «SHARP») – данных нет.
«Фенофибрат» («Fenofibrate»). На липиды влияет положительно. На динамику атеросклероза – практически никак. На прогноз, мы знаем, положительных данных нет.
Никотиновая кислота. Положительно влияет на все фракции липидов, включая снижение уровня липопротеида (а) на 30%. Положительно влияет в комбинации со статинами на динамику атеросклероза коронарных и сонных артерий.
Также, по данным мета-анализа, положительное влияние на прогноз. Но в прошлом году в исследовании «AIM-HIGH» у больных с низким значением холестерина липопротеидов высокой плотности никаких преимуществ не было продемонстрировано.
По «Омега3» данных недостаточно, чтобы их сегодня обсуждать.
Каковы перспективы. Новые классы препаратов.
«Анацетрапиб» («Anacetrapib»), ингибитор белка-переносчика эфиров холестерина. Он успешно прошел вторую фазу клинических испытаний. Он, как вы знаете, существенно увеличивает уровень холестерина липопротеидов высокой плотности и снижает липопротеид (а).
Агонист тиреоидных рецепторов «Эпротиром» («Eprotirome»). Также положительное влияние на липиды крови.
Антисмысловая терапия, когда мы влияем на матричную РНК синтеза того или иного белка.
В частности, «Мипомерсен» («Mipomersen»). Это препарат, который подавляет синтез апобелка В, основного белка-переносчика атерогенных липопротеидов.
Вы видите следующий препарат (аббревиатура). Он проходит пока стадию доклинических исследований. Он наиболее интересен, потому что существенно снижает синтез апобелка (а).
Наконец, RVX222. Это препарат, который, наоборот, стимулирует синтез апобелка (А), который является переносчиком липопротеидов высокой плотности.
К сожалению, программа по изучению «Эпротирома» как перспективного препарата-агониста тиреоидных рецепторов была закрыта в феврале после успешной второй фазы, где он назначался у пациентов с семейной гиперхолестеринемией в течение 12-ти недель. При длительном приеме у собак препарат в высоких и низких дозах приводил к разрушению хрящевой ткани, тогда как в контрольной группе эти эффекты отсутствовали.
Я хотел бы заключить, что для стабилизации и регрессии атеросклероза коронарных (и не только коронарных) артерий необходимо, в первую очередь:
• модифицировать стандартные факторы риска;
• если мы применяем статины, то современные и в высоких дозировках;
• при недостижении целевых уровней холестерина липопротеидов низкой плотности, при высоком уровне липопротеида (а), следует рассмотреть вопросы комбинированной терапии и применение афереза липидов.