Реканализация пупочной вены что это
Что такое реканализация вен в разных видах
Довольно часто после тромбоза у пациентов развивается посттромботическая болезнь: у 40-70% больных после трех лет, у 50% в течение 5 лет. На тяжесть заболевания оказывает влияние степень реканализации. Сосуды в результате естественных процессов могут восстановиться сами, а если этого не происходит, помогает медикаментозная терапия и хирургия. Расскажем вам, что значит реканализация, какая она бывает и что делать, если тромб не растворяется естественным путем.
Реканализация вен: что это
Свертывание крови — это естественный процесс, помогающий нам выживать при кровопотере. В норме образование тромбов — природный механизм, запускающийся после травм. В большинстве случаев сгустки сами рассасываются и не требуют удаления. Происходит естественное восстановление проходимости сосуда за счет наличия в организме плазмина.
Полная реканализация вен — это абсолютное восстановление сосуда и его функций. Но бывает еще частичная реканализация вен — это неполное восстановление проходимости, которое может и не мешать жизни.
При полной или частичной реканализации тромб рассасывается, а поврежденный сосуд снова наполняется кровью в той или иной сстепени. Если этого не происходит, вена или артерия деформируется, а клапаны повреждаются. Все это ведет к замедлению кровотока, застою крови и образованию новых сгустков.
Важно учитывать, что такое реканализация при тромбозе. На начальной стадии болезни тромботические массы еще не зафиксированы на стенке сосуда, возникает так называемый флотирующий тромб с высокой степенью угрозы отрыва. Оторвавшийся сгусток вместе с током крови начинает двигаться по сосуду, достигая легких. Тромбоэмболия зачастую заканчивается смертью. Спасенные пациенты находятся в группе риска.
В иных ситуациях тромбы становятся более плотными, обрастают атеросклеротическими отложениями, формируя бляшку. Такой сгусток сам разрушиться не может, поэтому пациентам назначают медикаменты или операцию.
Признаки реканализации при тромбозе: что это
В каких ситуациях необходим контроль врача за процессом реканализации? В основном это касается заболеваний, связанных с сердечно-сосудистой системой:
Ведущая роль в венозном оттоке принадлежит нижним конечностям. Ноги наиболее подвержены тромбозу глубоких вен, именно это заболевание часто приводит к ТЭЛА. Поэтому столь важно понимать, как проходит реканализация тромба нижних конечностей, что это и вовремя обратить внимание на симптомы. В отличие от варикоза, затрагивающего поверхностные вены, обнаружить тромбоз глубоких сосудов самостоятельно сложно, а подчас невозможно. На закупорку могут указывать боли, отеки, повышение температуры.
Кроме ССЗ, тромбоз могут вызвать: травмы; хирургические вмешательства, заболевания крови, малоподвижный образ жизни, прием гормонов, беременность, онкология, химиотерапия.
В группе риска пожилые, недавно родившие и люди с излишним весом. Этим группам требуется тщательное наблюдение врача.
Способы реканализации
Понять, растворился ли тромб, можно с помощью методов диагностики: дуплексного сканирования или УЗИ. Важно обратить внимание на отсутствие геморрагических осложнений при лечении венозного тромбоза. Если нет риска отрыва тромба и полной закупорки сосуда, врачи рекомендуют консервативное лечение.
Если тромб представляет угрозу жизни, его удаляют с помощью малоиназивных эндоваскулярных методик, таких как тромбэктомия. Часто применяется ангиопластика, когда тромб устраняется с помощью введенного в сосуд баллона, возможно в комплексе со стентированием, при котором сосуд укрепляется металлическим каркасом с лечебным покрытием.
Если кровоток восстановить уже невозможно, создаются обходные пути с помощью шунтирования.
Помните, что процесс реканализации крайне важен для сохранения здоровья. Если естественному ходу что-то мешает, от тромбов можно избавиться с помощью лекарств или хирургически. Медикаменты не назначают при противопоказаниях, например, при высоком риске кровотечений. После обнаружения тромбов, их следует удалить, а затем постоянно наблюдаться у врача. Даже после успешного лечения тромбоз может вернуться, а тромб образоваться даже в стентированном сосуде. Чтобы сохранить здоровье, придерживайтесь рекомендаций врача и вовремя проходите диагностику. Сделать это вы можете в «Чеховском сосудистом центре» в Московской области.
УЗИ при циррозе печени (продолжение)
Спленомегалия на ультрасонографии
Спленомегалия на УЗИ при циррозе может быть значительной, но не такой сильной, как у пациентов с лимфомой. Эхотекстура селезенки однородна у большинства пациентов. Пунктуальные эхогенные очаги, разбросанные по паренхиме селезенки, соответствуют сидерофиброзным узелкам Гамна-Ганди.
Асцит при циррозе на УЗИ
Асцит быстро проявляется на УЗИ между печенью и передней брюшной стенкой, боковой брюшной стенкой или диафрагмой. Жидкость рассматривается как тонкий гипоэхогенный слой, который необходимо искать в боковых и задних отделах гепаторенальной брюшины, а также в других брюшных углублениях. Когда асцит в изобилии, он омывает печень и делает ее легко видимой, несмотря на втягивание и ослабление эхосигнала. Ультразвуковое сканирование печени при обследовании в реальном времени позволяет оценить подвижность печени в асцитической жидкости (признак «кубика льда»). Если есть сомнения в наличии асцита, пациент может быть перемещен в разные положения.
Желтуха и ультразвуковое исследование
Основное значение УЗИ у пациентов с циррозом и желтухой заключается в том, чтобы исключить наличие дилатации внутри- и внепеченочных желчных протоков и желчного пузыря. Признаки желтухи будут подробно обсуждаться других статьях. Имейте в виду ложные изображения трубчатых структур из-за расширенных ветвей артерий.
Злокачественная гепатома (гепатокарцинома)
При циррозе печени неправильная эхотекстура обычно рассеивается по всей печени. Узлы, а также локальные изменения эхогенности, даже незначительные, согласуются с гепатокарциномой. Как я описывал ранее, пристальное внимание должно быть уделено местной сосудистой сети. Отображение вен, пересекающих аномальную зону без изменений, позволяет исключить злокачественное поражение. Наоборот, сужение и/или сужение вен внутри пораженных зон их нерегулярное ветвление являются подозрительными. Цветные допплеровские артериальные сигналы с высокоскоростными сдвигами согласуются с гепатокарциномой. То же относится и к вывлению тромбоза портального бассейна, проксимальной или более дистальной части.
Портальная гипертензия на ультрасонографии
Они могут также показать сеть желудочных варикозов, которые лучше демонстрируются при заполненном жидкостью желудке или с помощью эндоскопического УЗИ. Фактически, без этих дополнительных исследований варикоз в воротах селезенки трудно отличить от варикозов, возникших в селезеночно-желудочной связке или в стенках желудка. Дилатация левой желудочной вены согласуется с большим варикозным расширением вен пищевода и желудка. Эта вена находится вблизи бифуркации чревного ствола.
Варикозное расширение также отображается вне печени вблизи кармана Морисона. Современные УЗИ аппараты с высоким разрешением могут продемонстрировать варикозные изменения в стенке желчного пузыря. Этот эффект легче определяется цветным допплером. Как и при других варикозах, венозная форма волны обнаруживается в крупных варикозных венах желчного пузыря. Внутрипеченочные венозные шунты могут быть также обнаружены при ультразвуковом сканировании. Поток внутри шунта является портально-кавальным при портальной гипертензии, кавально-портальным при синдроме Бадда-Киари. Также коллатеральные вены могут развиваться в забрюшинном отделе. Некоторые из этих коллатеральных сосудов представляют собой спонтанные спленоренальные анастомозы. Таким образом, вариации раскрытия вено-венозных анастомозов проявляются в различных вариантах. Однако, принимая во внимание большое количество случаев декомпенсированного цирроза, обследованных в динамике на УЗИ, на самом деле отображается лишь небольшое количество субдиафрагмальных варикозов. Само портально-брыжеечное слияние также может быть расширено. Диаметр воротной вены весьма варьируется от одного пациента к другому, но должен быть менее 11 см.
Обычно указывают, что верхний предел диаметра портальной вены составляет 16 мм, что намного выше, чем встречается на самом деле. Мы лично встречали диаметр портальной вены при циррозе до 12 мм. В любом случае, в эпоху допплера, этот вид измерения потерял большую часть своего интереса. В некоторых давних случаях портальной гипертензии может происходить вертикализация воротной вены. Показано, что при портальной гипертензии портальная система теряет дыхательную изменчивость. Диаметр воротной вены у брыжеечно-портального слияния или верхней брыжеечной вены следует измерять через несколько секунд глубокого приостановленного вдоха, а затем через несколько секунд после полного прекращения выдоха. Измерение, которое я считаю наиболее надежным, производится в сагиттальных срезах, потому что оно наиболее воспроизводимо. Полная потеря изменения диаметра является отличным и очень специфическим признаком портальной гипертонии на УЗИ. Возможна варикозная дилатация основных ветвей портальной системы. Можно также показать другие специфические ультразвуковые признаки: во-первых, это реканализация пупочной вены (на самом деле, это действительно параумбиликальная вена, сама вена непроходима). В печени видна открытая пупочная вена, выходящая из левой портальной ветви, а за ней следует более каудально в пределах пупочной складки, вдоль крестообразной связки параумбиликальная вена.
Также возможно видеть пупочную вену дистально: она имеет вид трубчатого элемента, соединяющего ворота печени с брюшной стенкой, и находится она в контакте с глубокой поверхностью правой доли. Ее можно увидеть вдоль брюшной стенки над пупком, если используется дистанционный и/или высокочастотный зонд или если у пациента асцит. В течение длительно сохраняющейся портальной гипертонии могут появляться кальцификации в пределах стенки ствола и ветвей портальной вены.
Клинический случай
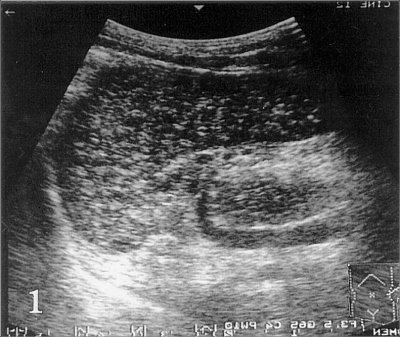
Рис. 1. На эхограмме селезенки больного циррозом печени и портальной гипертензией определяются мелкие диффузные гиперэхогенные включения (точечные кальцификаты).
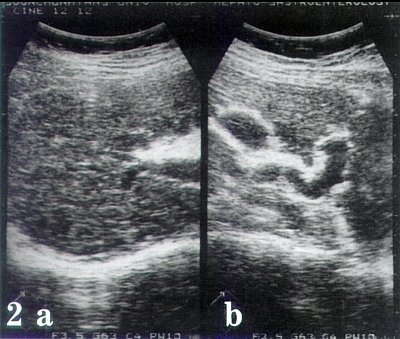
Рис. 2. Эхограммы больного циррозом печени и портальной гипертензией.
a) Повышение эхогенности и неоднородная структура печеночной паренхимы с наличием узлов.
b) Видна расширенная пупочная вена.
Каков Ваш диагноз?
Ответ: Тельца Гамна-Гэнди (Gamna-Gandy) в селезенке больного циррозом печени с портальной гипертензией.
Обсуждение
На эхограмме в левой косой проекции (рис. 1) визуализируются диффузные гиперэхогенные включения (точечные кальцификаты) в селезенке, состоящие из телец Гамна-Гэнди. При сканировании в правом подреберье (рис 2b) визиализируется печень повышенной эхогенности, с неоднородной структурой, образованием узлов в ее паранхиме и расширением пупочной вены.
Тельца Гамна-Гэнди представляют собой ограниченные организованные кровоизлияния в селезенке, вызванные портальной гипертензией. Тельца Гамна-Гэнди состоят из фиброзной ткани, гемосидерина и кальция.
Они обычно расположены в перифолликулярной и трабекулярной зоне и состоят из фиброзной ткани, с вкраплениями гемосидерина и кальция. Yasuhara с соавторами при проведении УЗ-исследования определяли тельца Гамна-Гэнди в виде диффузных гиперэхогенных включений, подобные повреждения они обнаружили на аутопсии у 12,9% больных циррозом печени. Изучив корреляцию морфологических и эхографических признаков, авторы пришли к выводу, что эхография позволяет увидеть в селезенке тельца Гамна-Гэнди диаметром больше 1 мм и широко распространенные. Тельца Гамна-Гэнди определяются при портальной гипертензии, синдроме Банти, наследственном сфероцитозе, застойной сердечной недостаточности, внутрибрюшинном воспалении или при прорастании воротной вены карциномой желудка либо карциномой поджелудочной железы. Тяжелые хронические заболевания и их осложнения могут вызывать образование расссеянных кальцифицированных очагов. Наиболее частой причиной является туберкулез. Рассеянные кальцификаты возникают также при длительно текущем гистоплазмозе или токсоплазмозе. При цистицеркозе они обнаруживаются значительно реже. Длительно существующая застойная селезенка вызывает значительное увеличение органа. Селезенка становится плотной, и плотность ее увеличивается по мере нарастания застойных явлении. Капсула селезенки становится утолщенной и фиброзированной, но не вовлекается в процесс. На срезе ткань селезенки напоминает мясо, цвет ее варьирует от серо-красного до темно-красного, в зависимости от степени фиброза. Часто мальпигиевы тельца не видны. Небольшие серо-коричневые плотные узлы, рассеянные в красной пульпе селезенки, составляют так называемые тельца Гамна-Гэнди.
Длинник селезенки, измеренный эхографически, должен быть меньше или равен 11 см. При получении множественных серийных сечений можно определить объем селезенки. Увеличение селезенки происходит при любом состоянии, вызывающем генерализованную лимфоаденопатию, портальную гипертензию или экстрамедуллярныи эритропоэз. В отличие от массивной сплено-мегалии, которая может наблюдаться при некоторых хронических инфекциях или лейкемии, как правило, при портальной гипертензии отмечается лишь умеренная спленомегалия, длинник селезенки составляет 12-16 см. Таким образом, у каждого больного циррозом печени должна быть исследована селезенка для обнаружения портосистемных анастомозов в забрюшинном пространстве, в малом сальнике или воротах селезенки. Визуализацию околопупочной вены пациента можно рассматривать как достаточно специфичный признак портальной гипертензии.
Патологическими признаками цирроза печени являются разрушение паренхимы с образованием узлов регенерации и фиброз, приводящие к нарушению архитектоники печени. Это состояние является результатом широкого круга причин, которые могут быть классифицированы по этиологическому или морфологическому принципу, либо при использовании комбинации обоих. Основными ультразвуковыми признаками являются нарушения структуры печени с нарастанием выраженности диффузной гетерогенности ткани с множественными участками повышенной эхогености и ухудшение визуализации воротной вены. Рубцовые процессы в печени необратимы и часто прогрессируют.
Ультразвуковая оценка структуры печени оказывает помощь в диагностике цирроза печени. Хотя цирротическая печень может быть нормальных размеров, обычно отмечается тенденция к сморщиванию печени по мере прогрессирования заболевания. Кроме того, правая доля печени может уменьшаться, в то время как каудальная доля занимает относительно большую часть печеночного объема. Соотношение каудальной доли к правой доле можно получить при поперечном сканировании непосредственно ниже бифуркации воротной вены: в норме соотношение меньше 0,6, при циррозе печени оно превышает 0,65; данный признак обладает 100% специфичностью и чувствительностью 84% и 43% в двух различных группах наблюдений.
При ультразвуковом исследовании при циррозе печени повышается эхогенность паренхимы, описываемая как грубая эхоструктура или высокоамплитудные эхосигналы. Узлы-регенераты могут вызвать генерализованную гранулярность эхоструктуры печени при мелкоузловом циррозе, в то время как более крупные узлы при крупноузловых поражениях нарушают ровность контура печени, которая становится бугристой. Узлы на поверхности печени легче определяются при асците. Большие узлы могут замаскировать опухоли, в этом случае дифференциальный диагноз затруднен, поскольку цирроз является фактором риска в развитии рака печени, а ультразвуковое исследование используется при скрининге этого осложнения. Сосудистые изменения при циррозе играют основную роль в уменьшении объема печеночной паренхимы и могут свидетельствовать о наступлении необратимой стадии цирроза. При циррозе печеночный фиброз вызывает ослабление поглощения эхосигналов и неравномерный стеноз внутрипеченочных ветвей воротной вены и печеночной артерии, а вышележащие печеночные сосуды редуцируются.
Портальная гипертензия развивается в том случае, когда повышается сопротивление портальному кровотоку и (или) при увеличении портального кровотока. Последствиями этих механизмов могут быть расширение внепеченочных портальных сосудов и развитие спонтанных портосистемных коллатералей. Ультразвуковое исследование верхних отделов брюшной полости позволяет увидеть некоторые коллатеральные пути и изменения основных сосудов системы воротной вены.
Портальные сосуды были измерены у здоровых и у пациентов с портальной гипертензией, получены большие различия верхней границы нормы диаметра воротной вены. Измерение воротной вены следует проводить в базальных условиях (спокойное дыхание, в положении лежа на спине, натощак). В общем, портальная гипертензия диагностируется при диаметре портальной вены более 15 мм. Основные внутрипеченочные ветви воротной вены обычно также расширены при портальной гипертензии, в то время как периферические внутрипеченочные ветви суживаются и становятся извилистыми, вероятно, в связи с паренхиматозными изменениями. Другим важным признаком портальной гипертензии является колебание диаметра селезеночной и верхней брыжеечной вен во время дыхания.
У пациентов с портальной гипертензией обычно происходит расширение коллатеральных сосудов, связывающих систему воротной вены с повышенным давлением, с системной циркуляцией, где давление низкое. Это высокоспецифичный ультразвуковой признак. Пупочная вена проходит в круглой связке в левой доле печени и легко визуализируется как сосуд более 3 мм в диаметре, который открывается при портальной гипертензии. Реканализация пупочной вены, определяемая при УЗ-исследовании, является высокоспецифичным признаком портальной гипертензии, хотя определяется не всегда. Другие коллатерали, такие как левая желудочная вена и забрюшинная вена, проходящая вокруг поджелудочной железы, сложны для визуализации из-за наличия газа в кишечнике. Левая желудочная вена обычно соединяется с дистальной частью селезеночной вены или с местом слияния верхней брыжеечной и селезеночной вен, и может быть значительно расширена. Значительное увеличение диаметра левой желудочной вены позволяет предположить наличие варикозно расширенных вен пищевода.
Синдром портальной гипертензии
Введение
Кровь, питающая ряд органов брюшной полости, отводится по единому венозному руслу. Эта вена называется (учитывая ее расположение) воротной или портальной веной печени; она имеет множество ответвлений и является наиболее крупной веной в организме человека, достигая в диаметре 8-12 мм. Как и в любом ином магистральном кровеносном сосуде, в воротной вене должно постоянно поддерживаться определенное кровяное давление – здесь оно в норме составляет от 5-7 до 10-12 мм рт. ст. Хроническое превышение этого уровня приводит к общим нарушениям гемо- и гидродинамики брюшной полости, дегенеративным изменениям в тканях и другим тяжелым последствиям, которые в совокупности образуют синдром портальной гипертензии.
По определению, синдром не является самостоятельным заболеванием; это устойчивое, повторяющееся сочетание взаимосвязанных клинических симптомов, которое может формироваться в силу разных причин, но обладает собственными специфическими закономерностями развития и протекания. Это в полной мере касается и синдрома портальной гипертензии.
Причины
Выделяют две основные группы причин развития портальной гипертензии: внепеченочные и внутрипеченочные. На этих же критериях (конкретная локализация блока воротной вены) построены общепринятые ее классификации, обычно включающие под- или предпеченочную форму, внутрипеченочную (с несколькими подтипами), надпеченочную и смешанную.
Согласно доступной медицинской статистике, наиболее распространенной (85-90%) является внутрипеченочная локализация нарушений портально-венозного оттока. В этиологическом плане внутрипеченочная портальная гипертензия чаще всего обусловлена циррозом печени или иным процессом дегенеративного замещения паренхиматозных клеток соединительной тканью.
Предпеченочная форма составляет 10-12% в общем объеме портальной гипертензии и, как правило, развивается вследствие механического давления (например, злокачественной опухолью), врожденных или приобретенных аномалий анатомического строения вены, воспалительного процесса в миокарде, обструктивного тромбоза Бадда-Киари и пр.
Частота надпеченочной (постпеченочной) формы не превышает 3-4%; причинами обычно становятся прорастание опухоли, тромбоз, эндофлебит печеночных вен.
В целом, к перечню этиопатогенетических факторов портальной гипертензии следует добавить все разновидности гепатитов, онкозаболевания, патологию билиарной (желчевыводящей) и сердечнососудистой систем, последствия травм и некоторых хирургических вмешательств, отравления (медикаментами, грибами, соединениями меди и пр.), ожоги. Кроме того, портальная гипертензия нередко развивается на фоне жизнеугрожающих состояний в ходе реанимационных мероприятий.
Симптоматика
Классическая триада симптомов включает варикозное расширение вен пищевода и верхних отделов желудка (в 85% случаев), спленомегалию (селезенка в той или иной степени увеличена практически всегда) и асцит (массивное скопление жидкости в брюшной полости).
Ранние проявления синдрома портальной гипертензии могут быть неспецифическими: признаки диспепсии (абдоминальные боли и тяжесть в животе, тошнота, различные проблемы с дефекацией, метеоризм и т.д.). Кроме того, по мере нарастания выраженности нарушений кровоснабжения печени снижается ее способность к выполнению дезинтоксикационных функций, что отражается и на функционировании мозга, – развивается т.н. печеночная энцефалопатия с присущей ей психоневрологической симптоматикой. При тяжелой печеночной недостаточности наблюдается желтуха. Прямую угрозу жизни несут (и нередко приводят к летальному исходу) внутренние кровотечения из растянутых и истонченных венозных стенок.
Выраженность, стадийность и скорость появления симптомов в значительной мере различаются при разных типах портальной гипертензии. Так, «водянка живота» (асцит) в одних случаях развивается постепенно, в других остро, и т.д.
Диагностика
Диагноз устанавливается путем сопоставления жалоб, анамнестических данных, результатов клинического осмотра и инструментального обследования. В частности, необходимой и обязательной является ФГДС (фиброгастродуоденоскопия), в ходе которой визуализируются вены пищевода и желудка, оценивается их статус и собирается другая клинически значимая информация. Назначают УЗИ в дуплекс-режиме, рентгенографию, по необходимости – дополнительные методы исследования селезенки и гепатобилиарной системы (сканирование печени, спленоманометрия, спленопортография, КТ, МРТ и т.д.).
Лечение
Синдром портальной гипертензии, в целом, весьма проблематичен в терапевтическом плане. Амбулаторное консервативное лечение и курсы поддерживающей терапии могут занимать несколько лет; назначаются «прицельные» гипотензивные средства для снижения давления в воротной, нижней полой и печеночных венах, вазо- и гепатопротекторы. Однако с усугублением ситуации амбулаторное лечение становится все менее эффективным, и пациента приходится госпитализировать, – сроки стационарного лечения варьируют от двух недель до месяца и более.
Масштабы и цели хирургического вмешательства, – если оно целесообразно и необходимо, – определяются особенностями конкретного случая: в различных ситуациях основной задачей может быть восстановление венозной проходимости, коррекция путей отвода крови, удаление из брюшной полости избыточной жидкости при асците, склерозирование расширенных и кровоточащих вен пищевода, и т.д. Однако относительными или абсолютными противопоказаниями к операции могут становиться сопутствующие хронические заболевания, беременность, пожилой возраст, тяжелое общее состояние пациента (обусловленное, например, выраженной печеночной недостаточностью).
Отдаленный прогноз при некоторых формах синдрома портальной гипертензии (внутрипеченочная, надпеченочная) неблагоприятен, особенно при пищеводно-желудочных геморрагиях у больных циррозом печени. В других случаях оперативное вмешательство может значительно улучшить ситуацию. Однако единственным радикальным лечением в настоящее время остается трансплантация печени.
Возможности эхографии в диагностике цирроза печени и портальной гипертензии
М.Г. ТУХБАТУЛЛИН, Г.Р. АХУНОВА, З.М. ГАЛЕЕВА
Казанская государственная медицинская академия, 420012, г. Казань, ул. Бутлерова, д. 36
Тухбатуллин Мунир Габдулфатович — доктор медицинских наук, профессор, заведующий кафедрой ультразвуковой диагностики, тел. (843) 233-30-17, e-mail: kafedra-uzi.kgma@mail.ru
Ахунова Гульнара Ринатовна — кандидат медицинских наук, ассистент кафедры ультразвуковой диагностики, тел. (843) 233-30-17, e-mail: gulnara-ahunova@mail.ru
Галеева Зарина Мунировна — кандидат медицинских наук, доцент кафедры терапии, тел. (843) 236-87-86, e-mail: zarina26@bk.ru
Статья посвящена диагностике цирроза печени и портальной гипертензии с применением эхографии в серошкальном и допплеровских режимах. В статье приведены данные о физиологии портального кровообращения, описана методика проведения ультразвукового исследования сосудов гепатобилиарной системы, изложена классификация цирроза печени, а также особенности портальной гемодинамики при циррозе печени, представлены эхографические критерии цирроза печени и портальной гипертензии на основании изучения литературных данных и собственных многолетних наблюдений.
Ключевые слова: цирроз печени, портальная гипертензия, ультразвуковая диагностика.
M.G. TUKHBATULLIN, G.R. AKHUNOVA, Z.M. GALEEVA
Kazan State Medical Academy, 36 Butlerova St., Kazan, Russian Federation 420012
Possibilities of sonography for the diagnosis of liver cirrhosis and portal hypertension
Tukhbatullin M.G. —D. Med. Sc., Professor, Head of the Department of Ultrasonic Diagnosis, tel. (843) 233-30-17, e-mail: kafedra-uzi.kgma@mail.ru
Akhunova G.R. —Cand. Med. Sc., Assistant of the Department of Ultrasonic Diagnosis, tel. (843) 233-30-17, e-mail: gulnara-ahunova@mail.ru
Galeeva Z.M. —Cand. Med. Sc.,Associate Professor of the Department of Therapy, tel. (843) 236-87-86, e-mail: zarina26@bk.ru
This article is devoted to the diagnosis of liver cirrhosis and portal hypertension with the use of sonography in the gray-scale and Doppler modes. The article presents data on the physiology of the portal circulation, describes a method of ultrasound investigation of vessels of the hepatobiliary system, gives a classification of liver cirrhosis and peculiarities of portal hemodynamics in case of liver cirrhosis. The article presents the sonographic criteria for liver cirrhosis and portal hypertension based on the study of literature data and personal long-term observations.
Key words: liver cirrhosis, portal hypertension, ultrasound diagnosis.
Цирроз печени — хроническое прогрессирующее полиэтиологическое заболевание, характеризующееся диффузным разрастанием соединительной ткани, патологической узловой регенерацией паренхимы с образованием пссвдодолек, уменьшением количества функционирующих полноценных гепатоцитов, а также перестройкой структуры паренхимы и сосудистой сети [1, 2].Цирроз печени занимает первое место среди причин смертности от болезней органов пищеварения (исключая опухоли). Распространенность составляет 2-3% (на основании данных аутопсий); наблюдают в 2 раза чаще у мужчин старше 40 лет по сравнению с общей популяцией [3].
Формирование при циррозе печени портальной гипертензии, варикозного расширения вен пищевода и желудка приводит к фатальным кровотечениям у половины больных, поэтому проблема своевременной диагностики циррозов и гепатитов как их предшественников является одной из самых острых в лучевой диагностике [4]. Скрытое течение гепатитов и цирроза и отсутствие конкретных жалоб в начальных этапах развития заболевания часто служит причиной поздней диагностики этих патологических состояний и приводит к формированию необратимой перестройки структуры печени [5].
Для постановки правильного диагноза и определения дальнейшей тактики ведения пациента, необходим комплексный анализ клинических, лабораторных исследований и данных, полученных методами медицинской визуализации. Среди наиболее информативных и доступных инструментальных методов исследования печени, ведущее место занимают ультразвуковые методы: зхография в B-режиме с допплерографией сосудистой системы [6].
Классификация цирроза печени
Всемирная ассоциация гепатологов (Акапулько, 1974) и ВОЗ (1978) рекомендовали простую морфологическую классификацию циррозов печени, основанную на минимуме критериев, согласно которой различают:
— мелкоузловую, или мелконодулярную (диаметр узлов от 1 до 3 мм);
— крупноузловую, или макронодулярную (диаметр узлов более 3 мм);
— смешанную (при которой наблюдаются различные размеры узлов) форму [7].
Большинство исследователей отмечают, что мелкоузловая форма характерна для ранней стадии процесса, а крупноузловая появляется на более поздних стадиях процесса. Смешанная форма диагностируется тогда, когда количество мелких и крупных узлов приблизительно одинаково [8].
В зависимости от этиологии различают цирроз печени: вирусный, алкогольный, лекарственный, вторичный билиарный, врожденный (гепатолентикулярная дегенерация, гемохроматоз, дефицит α1-трипсина, тирозиноз, галактоземия, гликогеноз), застойный (недостаточность кровообращения), болезнь и синдром Бадда — Киари, обменно-алиментарный (наложение обходного тонкокишечного анастомоза, ожирение, тяжелые формы сахарного диабета) и цирроз печени неясной этиологии (криптогенный, первичный билиарный, индийский детский) [7].
В 1986 г. Э. Чайльд и Дж. Пью предложили выделять цирроз трех степеней, стадий или классов, в зависимости от выраженности определенных параметров, неизменно претерпевающих нарушения (табл. 1).
Таблица 1.
Классификация цирроза печени по Чайльду — Пью
Параметр
(протромбиновое время или индекс)
где R — радиус сосуда (см); π — число «пи», равное 3,14
Печеночно-сосудистый индекс (ПСИ):
ПСИ = Vmean (ВВ) / PI (СПА);
где ВВ — воротная вена; PI — пульсационный индекс; СПА — собственная печеночная артерия
Индекс гиперемии (ИГ):
Общий печеночный объемный кровоток (ОПОК):
ОПОК = ОСК (ВВ) + ОСК (СПА)
Печеночно-портальное отношение (ППО):
ППО = ОСК (СПА) / ОСК (ВВ)
Допплеровско-перфузионный индекс (ДПИ):
ДПИ = ОСК (СПА) / ОПОК
Воротно-селезеночный индекс (ВСИ):
ВСИ = ОСК (ВВ) / ОСК (СВ);
где СВ — селезеночная вена
Систоло-диастолическое отношение (С/Д) и отношение средней скорости кровотока к минимальной в СПА (М/Д):
С/Д = Vmax (СПА) / Vmin (СПА);
М/Д = Vmean (СПА) / Vmin (СПА).
Классификация портальной гирпертензии
Цирроз печени является наиболее частой, но не единственной причиной портальной гипертензии. Портальная гипертензия — это клинический симптомокомплекс, который гемодинамически проявляется патологическим повышением портального градиента давления, что сопровождается формированием портосистемных коллатералей, через которые происходит сброс крови из воротной вены в обход печени. Портальный градиент давления — разница между давлением в воротной и нижней полых венах. В норме он составляет 1-5 мм рт. ст. Клинически значимой портальная гипертензия становится при повышении портального градиента давления >10 мм рт. ст.
Классификация портальной гипертензии основана на локализации портального блока:
— Тромбоз печеночных вен (синдром Бадда — Киари, инвазия опухолью).
— Обструкция нижней полой вены (мембрана в просвете нижней полой вены, инвазия опухолью).
— Заболевания сердечно-сосудистой системы (констриктивный перикардит, выраженная трикуспидальная регургитация).
o Болезнь Рандю — Ослера.
o Врожденный фиброз печени.
o Тромбоз ветвей портальной вены (тяжелый бактериальный холангит, злокачественные новообразования).
o Первичный билиарный холангит, первичный склерозирующий холангит.
o Гранулематозы (шистосомоз, саркоидоз, туберкулез).
o Хронический вирусный гепатит.
o Первичный билиарный цирроз.
o Миелопролиферативные заболевания.
o Нодулярная регенераторная гиперплазия.
o Идиопатическая (нецирротическая) портальная гипертензия.
o Болезнь Вильсона — Коновалова.
o Воздействие токсичных веществ (медь, мышьяк, 6-меркаптопурин).
o Все случаи цирроза печени.
o Острый алкогольный гепатит.
o Тяжелый вирусный гепатит.
o Острая жировая печень беременных.
o Интоксикация витамином А.
o Системный мастоцитоз.
o Печеночная пурпура.
o Цитотоксичные лекарственные препарты.
o Венооклюзионная болезнь.
o Алкогольный центрилобулярный гиалиновый склероз.
— Тромбоз воротной вены.
— Кавернозная трансформация воротной вены.
— Тромбоз селезеночной вены.
— Висцеральная артериовенозная фистула.
— Идиопатическая тропическая спленомегалия [2].
Эхографические признаки портальной гипертензии
Эхографические признаки портальной гипертензии представлены в табл. 4.
Таблица 4.
Эхографические признаки портальной гипертензии
или >15 см/сек
артериализация печени
+++
Для цирроза печени, сопровождающегося портальной гипертензией, характерны увеличение диаметра воротной вены и значительное снижение линейной скорости кровотока. Увеличение диаметра воротной вены обычно более выражено в период до развития портосистемных коллатералей. При появлении последних из-за сброса крови в систему нижней полой вены размер воротной вены может возвращаться к нормальному и скорость кровотока может увеличиваться. Впоследствии при нарастании степени печеночного блока возможно отметить вновь расширение просвета воротной вены, а также ее долевых ветвей, особенно левой [11, 23].Таким образом, показатели диаметра, линейной скорости кровотока по воротной вене зависят от количества и выраженности функционирующих портокавальных шунтов.
При допплерографическом исследовании (как в импульсноволновом, так и цветовом режимах) может отмечаться как замедление гепатопетального кровотока, так и его остановка или изменение направления тока крови на гепатофугальное. Гепатофугальный кровоток в основных ветвях, формирующих воротную вену, наблюдается постоянно у 8,3% больных и сочетается с уменьшением ее диаметра [11, 24].
Увеличение диаметра селезеночной вены является одним из ранних признаков портальной гипертензии. Однако расширение портальной и селезеночной вен не является достоверным признаком портальной гипертензии. Необходимо провести пробу Вальсальвы: отсутствие изменений диаметров вен, особенно портальной вены, значительно повышает диагностическую значимость (до 80%) увеличения их размеров [8]. Увеличение скорости кровотока по селезеночной венепроисходит по мере нарастания степени тяжести цирроза печени. У пациентов с циррозом печени класса В и С допплерографически может определяться гепатофугальный (по направлению к селезенке) кровоток.
Увеличение диаметра печеночной артерии происходит по мере развития портальной гипертензии. У больных циррозом печени наблюдается увеличение кровотока по печеночной артерии. Доля артериальной крови в общем печеночном кровотоке возрастает на 60-80%. Это связывают с падением внутрипеченочного сопротивления вследствие открытия на этом уровне артериовенозных анастомозов [25].
Спленомегалия также является одним из ранних признаков портальной гипертензии. Увеличение длины селезенки более 120 мм, толщины более 50 мм, ширины более 70 мм и площади максимального среза в сагиттальной плоскости сканирования более 40-50 см 2 расценивается как увеличение размера органа. Увеличение размеров селезенки происходит с нарастанием степени тяжести цирроза печени [11].
Портокавальные анастомозыпредставляют собой систему соустий между притоками воротной вены и притоками верхней и нижней полой веной. В норме они находятся в спавшемся состоянии и начинают раскрываться по мере нарастания портальной гипертензии. Обнаружение при ультразвуковом исследовании портокавальных анастомозов может быть достаточным для постановки диагноза латентно протекающей портальной гипертензии даже при отсутствии структурных изменений печени. С утяжелением стадии цирроза печени нарастает количество интраабдоминальных шунтов, преимущественно спленоренальных, и происходит реканализация пупочной вены. Формирование патологического сброса крови сопровождается асцитом[26, 27].
Однако обнаружение портокавальных анастомозов не является патогномоничным для цирроза печени. Портокавальные анастомозы могут наблюдаться и при синдроме Бадда — Киари, при венозной компрессии внутрипеченочными опухолями, а также при артериовенозных фистулах у пациентов с вено-окклюзионными заболеваниями [28].
При прогрессировании нарушения портального кровотока регистрируется нарастающее количество свободной жидкости в брюшной полости. При небольших количествах свободной жидкости ее удобнее выявлять в малом тазу, латеральных карманах брюшной полости, слева от печени и под ее висцеральной поверхностью, где визуализируется тонкая анэхогенная полоска, повторяющая контур органа [11, 29].
Портокавальные анастомозы (портосистемные коллатерали)
Рисунок 3.
Возможные коллатерали при портальной гипертензии
Портопеченочные: околоподжелудочные (а), желудочно-сальниковые, короткие желудочно-венечные (при тромбозе селезеночной вены). Портосистемные коллатерали к верхней полой вене: желудочно-пищеводные (b), околопищеводные вены (с). Портосистемные коллатерали к нижней полой вене: околоподжелудочные (а), желудочно-почечная (d), пупочная (е), селезеночно-почечная (f), селезеночно-забрюшинная (g), брыжеечно-нижнеполые (h), околотолстокишечные (j), тазовые (k). CV — венечная вена; GEV — желудочно-сальниковые вены; IMV — нижняя брыжеечная вена; IVC — нижняя полая вена; LRV — левая почечная вена; LV — поясничные вены; PV — воротная вена; SGV — короткие вены желудка; SMV — верхняя брыжеечная вена; SV — селезеночная вена
При нарушении оттока по воротной вене портальная кровь оттекает в центральные вены через венозные коллатерали (рис. 3), которые при этом значительно расширяются. Их можно распределить в 4 основные группы:
1-я группа: вены подслизистого слоя пищевода, желудка, прямой кишки;
2-я группа: вены серповидной связки, околопупочные вены;
3-я группа: вены в связках между органами, внутрипеченочные ПКА;
4-я группа: вены, перераспределяющие кровь в левую почечную вену.
При прогрессировании цирроза печени и нарастании внутрипеченочного сосудистого сопротивления возникает допеченочный сброс крови по естественным портокавальным анастомозам, что в совокупности с внутрипеченочными портопортальными шунтами обуславливает уменьшение объема портальной крови в кровообращении печени [8, 30].
Цирроз печени является конечной стадией процесса фиброзирования и до настоящего времени считается необратимым состоянием. Непременными атрибутами этого заболевания являются печеночная недостаточность и портальная гипертензия, которая может привести к летальному исходу от кровотечения из варикозно расширенных вен желудочно-кишечного тракта. Важным является, как быстро компенсируется избыточное портальное давление. Это зависит прежде всего от скорости развития (состоятельности) портокавальных анастомозов.
Допплерографическое исследование сосудов печени позволяет проследить динамику развития (раскрытия) портокавальных анастомозов и прогнозировать течение цирроза печени. Использование комплексной эхографии у больных с циррозом печени с определением скорости, объема кровотока в сосудах воротной системы и портокавальных анастомозах, позволяет вывести оптимальные дифференциально-диагностические критерии для ранней диагностики портальной гипертензии.
1. Клиническая гастроэнтерология: Руководство для врачей / И.И. Дегтярев. — М.: Медицинское информационное агентство, 2004. — 616 с.
2. Лечение осложнений цирроза печени: методические рекомендации для врачей / В.Т. Ивашкин, М.В. Маевская. — М.: Литтера. — 2001 — 64 с. (Серия «Практические руководства»)
3. Клинические рекомендации. Гастроэнтерология / под ред. В.Т. Ивашкина. — М.: ГЭОТАР-Медиа, 2008. — 208 с.
4. Афукова O.A., Юдин A.JI. Лучевая диагностика цирроза печени (обзор литературы) // Медицинская визуализация. — 2005. — № 5. — С. 32-44.
5. Митьков В.В., Садоков В.М., Хитрова А.Н. и др. Неинвазивная допплерографическая диагностика цирроза печени на основе анализа времени поступления эхоконтрастного вещества в печеночные вены // Ультразвуковая и функциональная диагностика. — 2001. — № 2. — С. 14-18.
6. Seitz К., Wermke W., Haag К. Sonography in Portal Hypertension and TIPS. — Freiburg, 1998. — 64 р.
7. Садовникова И.И. Циррозы печени. Вопросы этиологии, патогенеза, клиники, диагностики, лечения // Русский медицинский журнал. — 2003. — № 2. — С. 37-42.
8. Тухбатуллин М.Г., Баширова Д.К., Раимова Р.Ф. Особенности комплексной эхографии при портальной гипертензии. Учебно-методическое пособие. — 2001. — 23 с.
9. Эхография в диагностике цирроза печени / М.К. Михайлов, М.Г. Тухбатуллин. — Москва: МЕДпресс-информ, 2003. — 96 с.
10. Vogt W. Value of ultrasound and doppler sonography in chronic hepatitis and liver cirrhosis Schweiz Rundsch Med Prax. 2005 Apr 20;94(16):639-43.
11. Практическое руководство по ультразвуковой диагностике. Общая ультразвуковая диагностика / под ред. В.В. Митькова. — 2-е изд. — М.: Видар-М, 2011. — 712 с.
12. Клиническое руководство по ультразвуковой диагностике / Ю.А. Брюховецкий, В.В. Митьков — М.: Видар-М., 2000. — 521 с.
13. Абдоминальная эхография: Справ. / А.И. Дергачев, П.М. Котляров — М.: ЭликсКом, 2003. — 352 с.
14. Зубарев A.B., Шипов О.Ю., Сюткин В.Е. Портальная гипертензия: диагностические возможности допплеровских ультразвуковых методик // Эхография. — 2001. — Т. 2, № 1. — С. 6-13.
15. Ультразвуковое исследование сосудов / В. Цвибель, Дж. Пеллерито — М.: Видар-М, 2008. — 656 с.
16. Наглядная гастроэнтерология: Учеб. пособ. / Пер. с англ. С.В. Демичева / Под ред. В.Т. Ивашкина. — М.: ГЭОТАР-Медиа, 2005. — 136 с.
17. Анатомия человека. В двух томах / Под ред. М.П. Сапина. — Изд. 5-е, перераб. и доп. — М.: Медицина. — 2001. — 640 с.
18. Сергиенко В.И., Петросян Э.А., Фраучи И.В. Топографическая анатомия и оперативная хирургия: В 2 т. / Под общ. ред. акад. РАМН Ю.М. Лопухина. — М.: ГЭОТАР-МЕД, 2001. — Т. 1. — 832 с.
19. Атлас анатомии человека: Учеб. пособие. — 2-е изд., стереотипное. — В 4 томах. Т.3. / Р.Д. Синельников, Я.Р. Синельников. — М.: Медицина, 1996. — 232 с.
20. Ультразвуковая диагностика. Базовый курс. Второе издание, перераб. и доп.: Пер. с нем. / М. Хофер. — М.: Мед. лит., 2013. — 128 с.
21. Цветовая дуплексная сонография. Практическое руководство / М. Хофер. — М.: Мед. лит., 2007. — 108 с.
22. Тухбатуллин М.Г., Раимова Р.Ф., Зиганшина Л.Ф. Гемодинамические нарушения в воротной системе при портальной гипертензии // Эхография. — 2002. — Т. З, № 3. — С. 331.
23. Акопян Н.Э., Хачатрян Г.Г. Количественная оценка комплексной диагностики диффузных заболеваний печени // Радиология-практика. — 2009. — № 3. — С. 18-20.
24. Ультразвуковая диагностика. Практическое руководство / Г. Шмидт / Пер. с англ. / Под общ. ред. проф. А.В. Зубарева. — М.: МЕДпресс-информ, 2009. — 560 с.
25. Koda M., Murawaki Y., Kawasaki H. Renovascular resistance assessed by color Doppler ultrasonography in patients with chronic liver diseases // I Gastroenterol Hepatol. — 2000 Dec. — 15(12). — Р. 1424-9.
26. Кунцевич Г.И., Белолопатко Е.А., Сидоренко Г.В. Оценка состояния портального кровообращения у больных циррозом печени по данным дуплексного сканирования // Визуализация в клинике. — 1994. — № 5. — С. 33-39.
27. Villar F., Goria O., Herve S. et al. Intrahepatic portocaval shunt: review of the literature, apropos of 1 case // Gastroenterol. Clin. Biol. — 2000 May. — 24 (5). — P. 582-584.
28. Martinoli C. et al. Doppler US of the hepatic veins // Europ. Radiology. — 2000. — Vol. 15. — P. 349.
29. Ультразвуковое исследование. Иллюстрированное руководство / Дж. Олти, Э. Хоуи, С. Вульстенхульм, М. Вестон / Пер. с англ. / Под ред. В.А. Сандрикова. — М.: ГЭОТАР-Медиа, 2010. — 256 с.
30. Цирроз печени и его осложнения. Трансплантация печени / Ю.Р. Шифф, М.Ф. Соррел, У.С. Мэддрей / Пер. с англ. — М.: ГЭОТАР-Медиа, 2012. — 592 с.
1. Degtyarev I.I. Klinicheskaya gastroenterologiya: Rukovodstvo dlya vrachey [Clinical Gastroenterology: A Guide for Physicians]. Moscow: Meditsinskoe informatsionnoe agentstvo, 2004. 616 p.
2. Ivashkin V.T., Maevskaya M.V. Lechenie oslozhneniy tsirroza pecheni: metodicheskie rekomendatsii dlya vrachey [Treatment of the complications of cirrhosis: guidelines for physicians]. Moscow: Littera, 2001. 64 p. (Seriya “Prakticheskie rukovodstva”)
3. Klinicheskie rekomendatsii. Gastroenterologiya, pod red. V.T. Ivashkina [Clinical guidelines. Gastroenterology, ed. by V.T. Ivashkin]. Moscow: GEOTAR-Media, 2008. 208 p.
4. Afukova O.A., Yudin A.JI. Radiation diagnosis of cirrhosis (review). Meditsinskaya vizualizatsiya, 2005, no. 5, pp. 32-44 (in Russ.).
5. Mit’kov V.V., Sadokov V.M., Khitrova A.N. et al. Non-invasive Doppler sonography diagnosis of cirrhosis based on an analysis time of receipt echocontrast substance in hepatic veins. Ul’trazvukovaya i funktsional’naya diagnostika, 2001, no. 2, pp. 14-18 (in Russ.).
6. Seitz K., Wermke W., Haag K. Sonography in Portal Hypertension and TIPS. Freiburg, 1998. 64 r.
7. Sadovnikova I.I. Cirrhosis of the liver. The etiology, pathogenesis, clinical manifestations, diagnosis, treatment. Russkiy meditsinskiy zhurnal, 2003, no. 2, pp. 37-42 (in Russ.).
8. Tukhbatullin M.G., Bashirova D.K., Raimova R.F. Osobennosti kompleksnoy ekhografii pri portal’noy gipertenzii. Uchebno-metodicheskoe posobie [Features integrated ultrasound in portal hypertension. Teaching aid]. 2001. 23 p.
9. Mikhaylov M.K., Tukhbatullin M.G. Ekhografiya v diagnostike tsirroza pecheni [Sonography in the diagnosis of cirrhosis]. Moscow: MEDpress-inform, 2003. 96 p.
10. Vogt W. Value of ultrasound and doppler sonography in chronic hepatitis and liver cirrhosis Schweiz Rundsch Med Prax. 2005, Apr., 20; 94(16):639-43.
11. Prakticheskoe rukovodstvo po ul’trazvukovoy diagnostike. Obshchaya ul’trazvukovaya diagnostika, pod red. V.V. Mit’kova [A practical guide to ultrasound. General ultrasound. Edited by V.V. Mitkov]. Moscow: Vidar-M, 2011. 712 p.
12. Bryukhovetskiy Yu.A., Mit’kov V.V. Klinicheskoe rukovodstvo po ul’trazvukovoy diagnostike [Clinical guidelines for ultrasound]. Moscow: Vidar-M., 2000. 521 p.
13. Dergachev A.I., Kotlyarov P.M. Abdominal’naya ekhografiya [Abdominal sonography]. Moscow: EliksKom, 2003. 352 p.
14. Zubarev A.B., Shipov O.Yu., Syutkin V.E. Portal hypertension: Doppler ultrasonic diagnostic capabilities methods. Ekhografiya, 2001, vol. 2, no. 1, pp. 6-13 (in Russ.).
15. Tsvibel’ V., Pellerito Dzh. Ul’trazvukovoe issledovanie sosudov [Ultrasonography vessels]. Moscow: Vidar-M, 2008. 656 p.
16. Naglyadnaya gastroenterologiya: ucheb. posob., per. s angl. S.V. Demicheva, pod red. V.T. Ivashkina [Transparent Gastroenterology: Textbook. benefits. Transl. from English by S.V. Demichev. Edieted by V.T. Ivashkin]. Moscow: GEOTAR-Media, 2005. 136 p.
17. Anatomiya cheloveka. V dvukh tomakh, pod red. M.P. Sapina [Human Anatomy. In two volumes. Edited by M.P. Sapin]. Moscow: Meditsina, 2001. 640 p.
18. Sergienko V.I., Petrosyan E.A., Frauchi I.V. Topograficheskaya anatomiya i operativnaya khirurgiya: V 2 t. [Topographic Anatomy and Operative Surgery: In 2 volumes]. Moscow: GEOTAR-MED, 2001. Vol. 1. 832 p.
19. Sinel’nikov R.D., Sinel’nikov Ya.R. Atlas anatomii cheloveka: Ucheb. posobie. V 4 tomakh [Atlas of Human Anatomy: Textbook. allowance. In four volumes] Vol. 3. Moscow: Meditsina, 1996. 232 p.
20. Khofer M. Ul’trazvukovaya diagnostika. Bazovyy kurs. Per. s nem. [Ultrasound diagnosis. Basic Course. Transl. from German]. Moscow: Med. lit., 2013. 128 p.
21. Khofer M. Tsvetovaya dupleksnaya sonografiya. Prakticheskoe rukovodstvo [The color duplex sonography]. Moscow: Med. lit., 2007. 108 p.
22. Tukhbatullin M.G., Raimova R.F., Ziganshina L.F. Hemodynamic changes in the portal system in portal hypertension. Ekhografiya, 2002, vol. Z, no. 3, pp. 331 (in Russ.).
23. Akopyan N.E., Khachatryan G.G. Quantitative evaluation of complex diagnosis of diffuse liver disease. Radiologiya-praktika, 2009, no. 3, pp. 18-20 (in Russ.).
24. Shmidt G. Ul’trazvukovaya diagnostika. Prakticheskoe rukovodstvo [Ultrasound diagnosis. How]. Moscow: MEDpress-inform, 2009. 560 p.
25. Koda M., Murawaki Y., Kawasaki H. Renovascular resistance assessed by color Doppler ultrasonography in patients with chronic liver diseases. I Gastroenterol Hepatol., 2000, Dec., no. 15(12), pp. 1424-9.
26. Kuntsevich G.I., Belolopatko E.A., Sidorenko G.V. Assessment of portal blood flow in patients with liver cirrhosis according to duplex scanning. Vizualizatsiya v klinike, 1994, no. 5, pp. 33-39 (in Russ.).
27. Villar F., Goria O., Herve S. et al. Intrahepatic portocaval shunt: review of the literature, apropos of 1 case. Gastroenterol. Clin. Biol., 2000, May, 24 (5), pp. 582-584.
28. Martinoli C. et al. Doppler US of the hepatic veins. Europ. Radiology, 2000, vol. 15, pp. 349.
29. Olti Dzh., Khoui E. et al. Ul’trazvukovoe issledovanie. Illyustrirovannoe rukovodstvo [Ultrasonography. Illustrated Guide]. Moscow: GEOTAR-Media, 2010. 256 p.