Ревматическая полимиалгия что это за болезнь
Заболевания и состояния
(044) 339-59-89
или оставьте заявку
Ревматическая полимиалгия
Ревматическая полимиалгия — воспалительное заболевание, которое приводит к боли и тугоподвижности мышц, особенно плечевого пояса. Симптомы ревматической полимиалгии обычно обостряются утром. Большинство людей, у которых развивается ревматическая полимиалгия, старше 65 лет. Она редко поражает людей моложе 50 лет. Ревматическая полимиалгия связана с другим воспалительным расстройством, называемым гигантоклеточным артериитом, которое проявляется в виде головных болей, потерей зрения, болью в челюсти. Часто эти два заболевания связаны друг с другом и проявляются вместе.
Симптомы ревматической полимиалгии
Также могут наблюдаться общие признаки и симптомы, в том числе:
Когда необходима консультация ревматолога
Обратитесь к врачу, если вы испытываете боль или скованность в верхнем плечевом поясе или бедрах, что нарушает ваш сон, ограничивает способность заниматься повседневной деятельностью (например, одеваться), общую усталость, повышение температуры тела.
Если вам диагностировали ревматическую полимиалгию, то необходим контроль у ревматолога в связи с настороженностью касательно развития гигантоклеточного артериита. Необходимо постоянно наблюдаться у ревматолога, чтоб контролировать симптомы, которые могут указывать на начало развития этого заболевания.
Если у вас возникнут из следующих симптомов, немедленно обратитесь к ревматологу:
Причины развития
Генетические. Определенные гены и вариации генов могут увеличить восприимчивость к этому заболеванию.
Воздействие окружающей среды. Новые случаи ревматической полимиалгии имеют тенденцию к циклическому развитию и имеют некую сезонность. Это свидетельствует о том, что экологический триггер, такой как вирус, может играть определенную роль.
Гигантоклеточный артериит. Ревматическая полимиалгия и гигантоклеточный артериит имеют много общего. Гигантоклеточный артериит проявляется воспалением в интиме артерий, чаще всего височных. Гигантоклеточный артериит приводит к головным болям, болям в челюсти, проблемам со зрением и болезненности кожи головы. Если его не лечить, это может привести к инсульту или слепоте.
Около 20 процентов людей с ревматической полимиалгией имеют признаки и симптомы гигантоклеточного артериита. Около половины людей с гигантоклеточным артериитом могут иметь ревматическую полимиалгию.
Факторы риска
Осложнения
Симптомы заболевания могут значительно повлиять на способность человека выполнять повседневную деятельность. Боль и скованность могут стать причиной трудностей с выполнением следующих задач:
Кроме того, у людей с ревматической полимиалгией более вероятно развитие заболеваний периферических артерий.
Диагностика
Исследования показывают, что от 2 до 30 процентов людей, первоначально получивших диагноз ревматической полимиалгии, позднее были реклассифицированы как имеющие ревматоидный артрит.
Общий осмотр: ревматолог проведет осмотр, чтобы получить общее представление о вашем здоровье, определить возможные причины или исключить сопутствующие заболевания; также врач оценивает диапазон движений в суставах.
Лабораторные методы исследования
Как правило, обследование начинается с общего анализа крови. Оцениваются и два показателя воспаления — скорость оседания эритроцитов (СОЭ) и белок (СРБ).
Инструментальные методы исследования
Ультразвуковое исследование сосудов и суставов используется, чтобы отличить ревматическую полимиалгию от других состояний, вызывающих подобные симптомы.
томография (МРТ) поможет выявить другие причины боли в плече, такие дегенеративные или воспалительные изменения сустава.
Биопсия. При подозрении на развитие гигантоклеточного артериита необходимо проводить биопсию височной артерии. Эта процедура выполняется под местной анестезией, берется крошечный образец артерии, который затем исследуется в лаборатории на наличие признаков воспаления.
Лечение ревматической полимиалгии
Чаще всего назначаются низкие дозы пероральных глюкокортикоидов, таких как преднизолон. Суточная доза в начале лечения обычно составляет от 12 до 25 миллиграммов в день.
После первых недель лечения чаще всего рекомендуется постепенно снижать дозировку в зависимости от активности заболевания. Цель состоит в том, чтобы принимать как можно более низкую дозу, не вызывая обострения заболевания. Чаще всего продолжать лечение глюкокортикоидами необходимо не менее года.
При быстром снижении дозы, вероятность рецидива знчительно возрастает. У 30–60% людей с ревматической полимиалгией бывает по крайней мере одно обострение при снижении дозы ГК.
Мониторинг побочных эффектов
Длительное применение глюкокортикоидов может привести к ряду серьезных побочных эффектов. Ревматолог будет внимательно следить за этими проявлениями.
Возможные побочные эффекты:
Препараты кальция и витамина Д
Чтобы помочь предотвратить потерю костной массы, вызванную лечением глюкокортикоидами, необходимо принимать препараты кальция с витамином Д. Американский колледж ревматологов рекомендует следующие ежедневные дозы для человека, принимающего ГК: От 1200 до 1500 мг кальция, от 800 до 1000 международных единиц витамина Д.
Совместные рекомендации Американского колледжа ревматологов и Европейской противоревматической лиги рекомендуют использовать метотрексат в комбинации с ГК у некоторых пациентов. Чаще всего метотрексат добавляется в тяжелых случаях или при неэффективности ГК.
Поговорите с вашим ревматологом о том, является ли физиотерапия хорошим вариантом для вас.
Нестероидные противовоспалительные препараты (НПВП). Нестероидные противовоспалительные препараты, такие как ибупрофен, диклофенак, напроксен обычно не рекомендуются для ослабления симптомов ревматической полимиалгии.
Ревматическая полимиалгия: редко диагностируемое, но нередко встречающееся заболевание
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Ревматическая полимиалгия (РПМ) – воспалительное заболевание костно-мышечной системы с типичными проявлениями, «визитной карточкой» которого является сочетание болей в проксимальных группах мышц с высоким острофазовым воспалительным ответом, выраженным терапевтическим эффектом небольших доз преднизолона, которое развивается исключительно у лиц старше 50 лет. Разработанные современные классификационные критерии призваны облегчить своевременную постановку диагноза, однако не умаляют важности тщательного сбора анамнеза и осмотра пациента. Приводится дифференциальная диагностика РПМ. Несмотря на классический дебют и дальнейшее течение заболевания, своевременная диагностика значительно запаздывает, что обусловлено низкой осведомленностью врачей о данной патологии. Представлен клинический случай у пациентки в возрасте старше 50 лет. У больной наблюдались двусторонние боли в области плечевого пояса и повышение острофазовых показателей крови, также имелись утренняя скованность более 45 мин, двусторонний синовит плечевых суставов, отсутствие повышения уровня ревматоидного фактора и антител к циклическому цитруллинированному пептиду, что позволило расценить это состояние как РПМ. Дополнительным признаком стал также хороший эффект от приема преднизолона. Недостаточная осведомленность врачей в отношении возможного развития у пожилых пациентов РПМ послужила поводом для поздней верификации диагноза. После назначения глюкокортикоидов пациентка в течение 1 мес. вернулась к исходной массе тела. Полностью купированы субфебрилитет и артрит периферических суставов, восстановился объем активных движений в суставах.
Ключевые слова: ревматическая полимиалгия, классификационные критерии, глюкокортикоиды, острофазовые показатели крови.
Для цитирования: Башкова И.Б., Бусалаева Е.И. Ревматическая полимиалгия: редко диагностируемое, но нередко встречающееся заболевание. РМЖ. Медицинское обозрение. 2017;25(1):48-52.
Bashkova I.B.1, Busalaeva E.I. 1,2
1 Chuvash State University named after I.N. Ulyanov, Cheboksary
2 Institute for Advanced Training of Doctors, Cheboksary
Rheumatic polymyalgia (RPM) is an inflammatory disease of the musculoskeletal system with typical manifestations, the most noticeable of which is a combination of pains in proximal muscle groups with a high acute phase inflammatory response, high efficacy of small doses of prednisolone, and which develops exclusively in people over 50 years old. The modern classification criteria are designed to facilitate the timely diagnosis, though careful collection of anamnesis and examination of the patient are of a great importance too. Differential diagnostics of RPM is given. Despite the classic debut and the further course of the disease, timely diagnosis is significantly delayed, which is due to low awareness of doctors about this pathology. A clinical case in a patient aged over 50 years is presented. The patient had a bilateral pain in the shoulder area and an increase in the acute phase blood values, the morning stiffness for more than 45 minutes, bilateral synovitis of the shoulder joints, no increase in the level of rheumatoid factor and anti-bodies to the cyclic citrullinated peptide, which allowed diagnosing RPM. A good effect of using prednisolone was an additional sign. Inadequate knowledge of physicians regarding the possible development of RPM in elderly patients, became the reason for a late verification of the diagnosis. After the appointment of glucocorticoids, the patient returned to the initial body weight within a month. The subfebrility and arthritis of peripheral joints was fully relieved, the volume of active movements in the joints was restored.
Key words: rheumatic polymyalgia, classification criteria, glucocorticoids, acute phase blood values.
For citation: Bashkova I.B., Busalaeva E.I. Rheumatic polymyalgy: frequent disease, which is rarely diagnosed // RMJ. MEDICAL REVIEW. 2017. № 1. P. 48–52.
Статья посвящена проблеме ревматической полимиалгии. Приводится дифференциальная диагностика ревматической полимиалгии. Описан клинический случай данного заболевания.
Ведение
Клиническая картина РПМ
Диагностика РПМ
Приводим собственное наблюдение
Пациентка М., 71 год, самостоятельно обратилась на прием к ревматологу с жалобами на сильные боли, охватывающие область шеи и верхнего плечевого пояса. Боли носили двусторонний, постоянный характер, усиливались при движении, в т. ч. и ночью, при каждом изменении положения тела, кратковременное облегчение состояния приносил прием простых анальгетиков или НПВП. Также беспокоила скованность, наиболее выраженная утром после пробуждения (сохранялась более 1 ч) или любого длительного периода неподвижности. Болевой синдром сопровождался ограничением активных движений в суставах, пациентка нуждалась в посторонней помощи при выполнении элементарных бытовых и гигиенических действий. Еще одной жалобой было онемение пальцев кистей и трудности при сжатии кистей в кулак. Из конституциональных проявлений обращали на себя внимание повышение температуры тела до 37,5° С (на протяжении последних 4–5 нед.) и похудание на 5 кг за 4 мес.
С 2010 г. наблюдалась у терапевта по поводу двустороннего коксартроза, проводились краткосрочные курсы приема симптоматических препаратов медленного действия (хондроитина сульфат) и нестероидных противовоспалительных препаратов (НПВП). Прогрессирующий характер поражения тазобедренных суставов и стойко сохраняющийся болевой синдром стали причиной последовательного проведения тотального эндопротезирования обоих суставов (2013, 2014 г.). В амбулаторных условиях дальнейшее лечение остеоартроза не проводилось.
Резкое ухудшение состояния – с июня 2017 г., когда впервые отметила появлений болей в суставах и мышцах верхнего плечевого пояса и области шеи. В течение нескольких недель интенсивность суставно-мышечных болей нарастала, присоединились ночные боли, затруднения при самообслуживании, стала отмечать ежедневное повышение температуры тела до субфебрильных цифр. Появление онемения пальцев обеих кистей, парастезий (усиливались по ночам) послужило поводом к обращению к неврологу. При обследовании выявлен синдром запястного канала (туннельная нейропатия срединного нерва), носивший двусторонний характер. В июле 2017 г. в условиях травматологического отделения одного из городских стационаров были выполнены пластика карпальной связки левой кисти и невролиз срединного нерва слева. Значимого улучшения самочувствия пациентки в послеоперационном периоде не последовало, было предложено выполнение аналогичного оперативного вмешательства на другой кисти, от проведения которого она отказалась. Следует обратить внимание, что в условиях стационара не было обращено должного внимания на резкое повышение острофазовых показателей крови (СОЭ по методу Вестергрена – 78 мм/ч, СРБ – 53 мг/л).
Интенсивный суставно-мышечный синдром с конституциональными проявлениями, сохранение высокого лабораторного воспалительного ответа, отсутствие эффекта от приема НПВП послужили поводом к обращению пациентки к ревматологу в сентябре 2017 г. При объективном осмотре: состояние средней степени тяжести, выражение лица страдальческое. Нуждается в посторонней помощи при раздевании. Диффузный отек кистей, кисти с трудом сжимаются в кулак. Выявлено ограничение активных движений в обоих плечевых суставах, при заведении рук за спину и за голову, болезненность при пальпации в области бугорков головок плечевых костей, лучезапястных суставов. Узелки Гебердена и Бушара в области межфаланговых суставов кистей. Послеоперационные рубцы по передненаружной поверхности обоих бедер. По внутренним органам и системам – без особенностей.
По результатам дообследования: ревматоидный фактор (РФ) – 1,0 Ед/л, антитела к циклическому цитруллинированному пептиду (АЦЦП) – менее 7 Ед/мл (при верхней границе – до 17). Тиреотропный гормон – 4,02 мМЕ/л (при верхней границе – до 3,4) в отсутствие изменения сывороточного уровня тиреоидных гормонов. В протеинограмме отмечалось повышение содержания альфа-2-глобулинов в отсутствие изменения уровня общего белка. Уровни КФК, ЛДГ, трансаминаз, щелочной фосфатазы, кальция оставались в пределах референсных значений. Антинуклеарные антитела не обнаружены.
При проведении УЗИ плечевых суставов выявлены двусторонний синовит плечевых суставов, бурсит сумки подлопаточной мышцы, более выраженный справа.
Таким образом, у пациентки в возрасте старше 50 лет с двусторонними болями в области плечевого пояса и повышением острофазовых показателей крови (обязательные критерии) определялись дополнительные критерии: утренняя скованность более 45 мин (2 балла), отсутствие повышения в сыворотке крови РФ и АЦЦП (2 балла), двусторонний синовит плечевых суставов по результатам УЗИ (1 балл), что позволило расценить это состояние как РПМ.
Дополнительным признаком стал также хороший эффект от приема преднизолона в дозе 15 мг/сут, отмеченный через 3 сут от начала приема ГК.
Недостаточная осведомленность врачей в отношении возможного развития у пожилых пациентов РПМ послужила поводом для поздней верификации диагноза (спустя 4 мес. от дебюта заболевания) и необоснованного проведения хирургического вмешательства. Необходимо также отметить, что диффузный умеренно выраженный отек правой кисти со сгибательной контрактурой пальцев, вероятно, за счет ладонного фасциита и парастезии пальцев полностью купировались на фоне лечения ГК. Спустя 1 мес. от начала терапии ГК наблюдалось снижение уровней СОЭ до 35 мм/ч (по методу Вестергрена) и СРБ до 12 мг/л. Пациентка в течение 1 мес. вернулась к исходной массе тела. Полностью купированы субфебрилитет и артрит периферических суставов, восстановился объем активных движений в суставах, в посторонней помощи не нуждается.
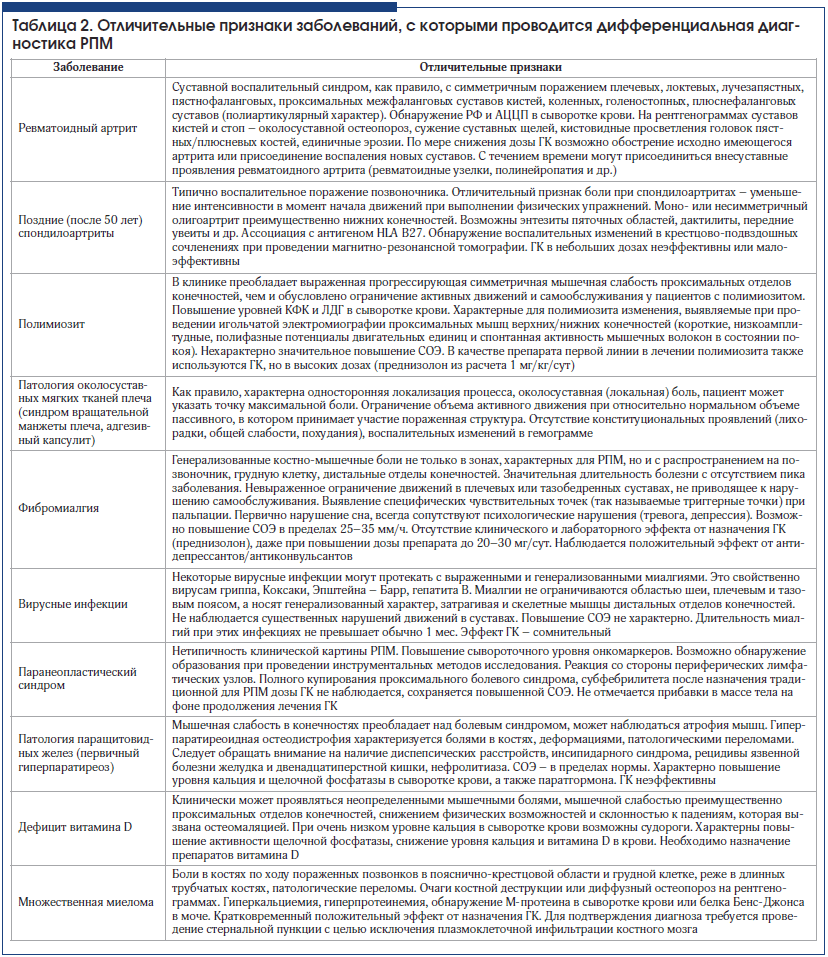
В таблице 2 представлены основные заболевания, которые включаются в круг дифференциально-диагностического поиска при установлении диагноза РПМ, и их отличительные особенности, позволяющие исключить данные состояния.
Лечение РПМ
Только для зарегистрированных пользователей
Ревматическая полимиалгия
— это воспалительное заболевание опорно-двигательного аппарата, развивающееся только во второй половине жизни человека, характеризующееся сильными болями в области шеи, плечевого, тазового пояса, нарушениями движений. В возрасте моложе 50 лет ревматическая полимиалгия не встречается. Женщины болеют в 2 раза чаще.
Боли в области плечевого и тазового пояса двусторонние, симметричные, постоянные, усиливаются при движении; в покое могут уменьшаться, но возникают при каждом изменении положения тела; из-за этого нарушается сон. Типична скованность утром после сна или любого длительного периода неподвижности; ограничение движений в плечевых, тазобедренных суставах, в области шеи; трудно причесаться, умыться, одеться, поднять и удержать что-либо руками, сесть на низкое сиденье и встать с него.
Приём анальгетиков и НПВП не эффективен.
Может развиваться слабо выраженный артрит л/з, коленных суставов, без симметричности поражения, но боли в суставах меньше, чем в плечевом и тазовом поясе. Может быть синдром запястного канала с онемением кончиков пальцев кистей, нередко возникает лихорадка, обычно субфебрильная, но может быть до 38? и выше; быстро снижается масса тела на фоне потери аппетита + общая слабость, снижение настроения.
Уже через несколько дней приёма преднизолона – 15 мг/сут. радикально улучшается состояние, нормализуется СОЭ.
Дифференциальная диагностика проводится с:
— не медикаментозное лечение не показано.
— единственное эффективное – ГКС (преднизолон 15 мг/сут. в 2-3 приёма).
Полное выздоровление достигается у всех больных, но сроки от 6 месяцев до 2-3 лет. Известны единичные случаи рецидивов болезни.
Без ГКС > хроническое, волнообразное течение. Известны отдельные случаи спонтанного выздоровления ( не ранее чем через 6-12 месяцев).
Лечение ревматической полимиалгии
РПМ – это патология воспалительного характера, проявляющаяся мышечными болями неясного происхождения в области плечевого и тазового поясов, локализующимися, как правило, в плечевой, шейной, позвоночной, а также бедренной и ягодичной зонах. К болевым ощущениям могут добавляться ограничение движений, лихорадка и значительное снижение веса. Точной этиологии болезни до нынешнего момента не выявлено. Общая клиническая картина может сопровождаться симптомами темпорального артрита. Как правило, заболеваемость наблюдается у людей в возрасте 50 – 75 лет. Недуг этот намного чаще встречается у женщин, нежели у мужчин. Форма течения его – преимущественно доброкачественная.
Для такого рода полимиалгии специфическая диагностика не предусмотрена, а лечение её – в основном, фармакологическое.
Этиология и патогенез
Точно определить, по каким причинам возникает РПМ, невозможно, но, согласно статистическим данным, обычно появление заболевания провоцируется следующими факторами:
Итак, преимущественно факторами риска можно считать перенесённые вирусные инфекции, так как при обследовании у больных ревматической полимиалгией выявляется наличие повышенных титров антител к аденовирусам и респираторно-синцитиальным вирусам. Возможными причинами возникновения патологии также могут быть: заражения, вызванные вирусами парагриппа и гигантоклеточный темпоральный артериит (т.н. болезнь Хортона).
Симптомы
Течение заболевания характеризует острое начало с резким развитием фебрильной или субфебрильной лихорадки и ярко выраженной интоксикацией. Затем начинают формироваться множественные миалгии в шейной плечевой, позвоночной, бедренной и ягодичной областях. Выраженность их интенсивная, характер – режущий, тянущий или дергающий. Боль наблюдается постоянно – она усиливается с утра и после длительного отсутствия движений. Причём, миалгии возникают не только в движущихся мышцах, но и в подверженных исключительно статической нагрузке, поэтому больной вынужден постоянно изменять положение. Симптоматика РПМ не зависит от погодных условий, в частности – от перегрева или переохлаждения.
Ревматическая полимиалгия характеризуется следующими проявлениями:
При ослабленном иммунитете и слабом здоровье пациента РПМ может сопровождаться дополнительными симптомами:
Риск осложнений
Сам по себе недуг не угрожает жизни больного. Но если своевременно не обратиться за помощью к специалисту и не начать лечение на ранних стадиях, возможно развитие разного рода последствий. Наиболее часто РПМ осложняется следующими патологиями:
Несколько подробнее. Самым грозным последствием заболевания является развитие височного артериита (или ВА, иначе называемого гигантоклеточным или темпоральным) – воспаления дуги аорты, которое поражает височную артерию и другие крупные сосуды шеи и головы. Причиной болезни служит закупоривание сосудистого русла вследствие скапливания в нём аномальных гигантских клеток. Недуг сопровождают отечность и болезненность в височной зоне и в области волосистой части головы. Другими симптомами гигантоклеточного артериита являются: перманентная или эпизодическая общая гипертермия (повышение температуры тела до 38 – 39 градусов); частые головные боли (например, при расчесывании волос); снижение или даже полная потеря аппетита; тупая боль в мышцах и/или суставах; нарушение ночного сна; дискомфорт в лицевой зоне – болевые ощущения, покалывания, онемение, жжение во время беседы или принятия пищи. Также происходит уплотнение и покраснение височных и теменных артерий, возникновение в них болезненности. Воспалительный процесс начинает затрагивать органы зрения – изображение становится нечётким, появляются «туман» перед глазами и диплопия, происходит опущение верхнего века. Вся вышеуказанная симптоматика проявляется по прошествии нескольких месяцев от начала возникновения височного артериита. Это заболевание опасно тем, что вследствие него возможно развитие частичной или полной слепоты, инсульта, инфаркта. Общий прогноз, тем не менее, благоприятен, так как смертность от ВА не превышает средних показателей для прочих «возрастных» болезней.
Ревматическая полимиалгия может осложниться также и такими суставными патологиями как: артрит, бурсит, синовит. Воспалительный процесс при этом угасает по излечении первичного заболевания (РПМ).
Прочие потенциальные осложнения могут возникать из-за лечения глюкокортикоидами. С целью их предотвращения медиками дополнительно назначаются лекарственные средства во избежание таких последствий как: катаракта; сахарный диабет; остеопороз; артериальная гипертензия; стероидные язвы желудка; гипокалиемия.
Как мы уже говорили, болезнь не несёт в себе угрозы для жизни человека, тем не менее, ее терапия по времени весьма продолжительна. Ослабление двигательной функции при этом заболевании вызвано не болями, а мышечной атрофией. В ряде случаев больные не в состоянии сами даже умыться и одеться, что существенно снижает уровень их жизни. Кроме того, следует уточнить, что болевой синдром в суставах может проявляться не сразу, поэтому, если вы заметили хотя бы некоторые из вышеуказанных признаков, вам надлежит немедленно обратиться за консультацией к специалисту-ревматологу.
Методы диагностирования
Диагностика РПМ достаточно проста, поскольку на основании одной только симптоматики её сложно перепутать с каким-либо другим заболеванием. После общего опроса и осмотра пациента, для определения этиологии болезни специалист назначает следующие лабораторные анализы крови:
При ревматической полимиалгии показатели наличия воспалительного процесса в организме пациента (повышенное СОЭ и лейкоцитоз) ясно видны в анализе крови, кроме того, имеется ряд параметров изменений в структуре мышц, что также указывает на развитие данной болезни.
Лечение РПМ в нашей клинике
Основная цель фармакотерапии – достижение лекарственной ремиссии, а также предупреждения риска коморбидных заболеваний.
Лечение ревматической полимиалгии подразделяется на несколько стадий: начальную (глюкокортикоидоами), поддерживающую (снижение ГК) и период отмены.
Стероидосберегающие препараты: цель их применения – сократить продолжительность приема глюкокортикоидов и тем самым снизить риск нежелательной реакции.
После завершения терапии пациентам рекомендуется периодически посещать специалиста (ревматолога) с целью проведения необходимых профилактических мероприятий, способных предотвратить повторное развитие болезни.
РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ
Введение
История описания ревматической полимиалгии относится к 1957 г. Barber описал 12 случаев этого заболевания, предложил термин «ревматическая полимиалгия». Однако еще в литературе ХIХ века можно встретить отдельные публикации с клиническими примерами этого заболевания. В нашей стране приоритет описания ревматической полимиалгии принадлежит М.Астапенко, Э.Агабабовой, С.Сидельниковой в 1976 г. Первый случай височного артериита (без ревматической полимиалгии) описан еще в 1890 г. в Англии. Височный артериит, тесно связанный с ревматической полимиалгией, был описан в 1932 г. В.T.Horton и соавт.
Теперь общепризнанно, что ревматическую полимиалгию нельзя относить к редкой патологии. В мире ее частота колеблется от 28,6 до 133 на 100 тыс. населения старше 50 лет с возрастным пиком в 65-75 лет. Начинается ревматическая полимиалгия исключительно в пожилом возрасте. Крайне редко она поражает более молодых лиц (45-49 лет). Височный артериит встречается и у молодых. Примечательно, что ревматическая полимиалгия развивается почти исключительно у физически крепких людей без серьезных соматических расстройств и в 2-3 раза чаще у женщин, чем у мужчин. Распространенность височного артериита в настоящее время составляет 200 на 100 тыс. лиц старше 50 лет.
Этиология
Этиология заболевания неизвестна. Предполагается роль вирусной или бактериальной инфекции. Проводились безуспешные поиски инфекционного начала: изучали уровень антител к различным вирусам, но поиски антител не привели к положительным результатам. Тем не менее полагают, что заболевание вызывают некоторые типы пневмококка и parvovirus-инфекция. В Швеции в 1994 г. после эпидемической вспышки парвовирусной инфекции наблюдался высокий подъем заболеваемости ревматической полимиалгией на протяжении 12 месяцев после эпидемии. Известно, что вирусы способствуют появлению воспалительной реакции с гигантскими клетками, подобными тем, что встречаются при височном артериите. В 40% случаев артериита у больных обнаружен вирус парагриппа типа 1. Кроме того, при темпоральном артериите в сосудистой стенке у многих больных обнаружены Chlamydia pneumoniae, что позволило расценивать их в качестве возбудителя заболевания. Возможна роль стрессовых ситуаций, переохлаждения. Описаны случаи возникновения ревматической полимиалгии вслед за вакцинацией от гриппа. В последние годы большое значение стали придавать экологическому фактору. Доказана наследственная предрасположенность к этому заболеванию.
Патогенез
Патогенез ревматической полимиалгии также остается загадкой. Несомненно участие иммунной системы, хотя ни стойких дефектов иммунного ответа, ни специфических антител не выявлено.
Патоморфология ревматической полимиалгии характеризуется отсутствием полиорганности, в отличие от других диффузных заболеваний соединительной ткани. При этом системном воспалительном заболевании соединительной ткани поражаются соединительнотканные структуры только периартикулярных тканей и синовиальной оболочки: сухожилия мышц в местах прикрепления к костям, капсула суставов, соединительнотканные прослойки мышц, фасции и т.д. Обязательным является развитие бурситов.
При биопсии болезненных мышц, как правило, не обнаруживается каких-либо существенных изменений; при биопсии воспаленного сустава выявляются гистологические признаки слабо выраженного неспецифического синовита и изменения (отек, очаговые скопления лимфоцитов) в соединительнотканных периартикулярных структурах. Предполагают, что симптоматика полимиалгии обусловлена артериитом. Своеобразие артериита заключается в том, что в грануляционной ткани воспаленных артерий наблюдаются гигантские многоядерные клетки. Гигантоклеточный артериит поражает главным образом стенку аорты и отходящие от нее ветви, особенно крупные ветви сонной артерии, височные артерии.
Клиника
Заболевание развивается остро. Нередко больные могут назвать день и час, когда внезапно и без видимой причины появляются интенсивные боли в мышцах дергающего, режущего, тянущего характера. В разгар болезни локализация и характер боли стереотипны: область плечевого пояса, шеи, тазового пояса. В 100% случаев поражения симметричны, хотя в самом начале возможна односторонность поражения. Одновременно боли отмечаются не менее чем в двух из указанных трех областей. Постоянные боли режущего, тянущего, рвущего характера резко усиливаются при движении. Характерна утренняя скованность. Кроме того, ощущение скованности появляется после любого периода неподвижности.
Интенсивность болей четко связана с активностью болезни. Из-за болей ограничиваются движения: больным трудно встать, сесть, поднять руки, завести их за спину, невозможно без помощи войти в транспорт и т.д. Важно пронаблюдать, как больной поднимается с постели: сначала медленно, морщась от боли, поворачивается на бок, подтягивает ноги к животу, спускает их с постели, опираясь руками, с трудом садится и лишь затем, также с помощью рук, встает. Боли могут возникать и в других областях опорно-двигательного аппарата (бедрах, голенях, ягодицах, спине, даже в предплечьях), но не столь закономерно. В покое боли обычно стихают, хотя в 25-30% случаев сохраняются. Часто беспокоят ночные боли которые, усиливаются под влиянием тяжести тела, давления. Сон из-за этого становится прерывистым, отдых нарушается.
Симптоматика болезни постепенно нарастает и через 2-6 недель достигает пика, при этом объективные изменения невелики. При пальпации мышц болезненность небольшая или отсутствует вообще. Нет ни атрофий, ни инфильтраций в мышцах плечевого и тазового пояса. При пальпации периартикулярных тканей плечевого сустава в области большого бугорка головки плечевой кости или в области ключично-акромиальных сочленений сухожильно-связочный аппарат и мышцы бывают болезненными. Хотя больные жалуются на большую слабость, сила скелетных мышц сохранена.
Общее состояние больных ухудшается. Снижается аппетит, появляется похудание. Возможен стойкий субфебрилитет. Нередко возникает депрессия, особенно если больной не находит понимания в лице врача, а назначенная терапия не приносит облегчения.
— небольшое число пораженных суставов у одного больного;
— слабая выраженность признаков локального воспаления;
— быстрое стихание артрита на фоне лечения преднизолоном;
— отсутствие рентгенологических изменений со стороны суставов.
Локализация пораженных сосудов не ограничивается височным артериитом. Могут поражаться лицевые, глазничные артерии, сосуды шеи, верхних и редко нижних конечностей, есть тенденция к вовлечению аорты и ее крупных ветвей (как при болезни Такаясу). У подавляющего большинства больных артериит возникает в трех артериях и более. При пальпации по ходу пораженных крупных артериальных стволов отмечается болезненность и уплотнение, ослабление и асимметрия пульса. Это особенно характерно для височного артериита. Больные с височным артериитом, как правило, прежде всего оказываются пациентами офтальмологов, поскольку обнаруживается ишемическая нейропатия зрительного нерва, или нейроретинит и снижение зрения. Возможны боли в глазных яблоках, парезы глазных мышц, косоглазие, птоз век, диплопия. Важно еще раз обратить внимание, что височный артериит встречается и у молодых.
При поражении аорты и крупных артерий появляются систолические шумы, возможна асимметрия артериального давления на периферических артериях конечностей. Следует подчеркнуть редкость изменений артерий внутренних органов. Во многих случаях артериит влияет на болевой синдром, за счет ишемии локализация болей расширяется: они распространяются на спину, грудную клетку, конечности.
Лихорадка у разных больных бывает фебрильной, субфебрильной, и ревматическая полимиалгия может протекать без лихорадки. У некоторых больных длительная лихорадка (недели и даже месяцы) может быть основным или единственным проявлением заболевания, особенно когда оно начинается с височного артериита.
Варианты течения ревматической полимиалгии:
-классический, когда полимиалгия сочетается с артритами и височным артериитом;
-изолированный, то есть без височного артериита и без поражения суставов;
-стероиднезависимый, при котором все типичные клинические проявления заболевания купируются НПВС;
-торпидный, когда стандартная доза преднизолона не приводит к полному устранению миалгий, хотя заметно уменьшает их выраженность; увеличение дозы препарата до 25 мг дает положительный, но неполный эффект;
-«немой» вариант характеризуется отсутствием миалгического синдрома, проявляется астенией, депрессией, лабораторными находками.
Диагностика
Еще в 1972 г. В.Hamrin предложил диагностические критерии ревматической полимиалгии:
1. Возраст больного старше 50 лет;
2. Наличие болей в мышцах, по крайней мере в двух из трех областей (шея, плечевой и тазовый пояс);
3. Двусторонняя локализация болей;
4. Преобладание указанной локализации болей в течение активной фазы болезни;
5. СОЭ более 35 мм/час;
6. Продолжительность симптомов болезни не менее 2 месяцев;
7. Ограничение движений в шейном отделе позвоночника, плечевых и тазобедренных суставах;
8. Общая слабость, повышенная утомляемость, анорексия, снижение массы тела, лихорадка, анемия.
Под конституциональными симптомами подразумевается не только возникновение заболевания у людей белой расы, но более частая, чем в популяции, принадлежность к генотипу HLA DR4. Не случайно описаны случаи возникновения заболевания у пожилых больных сахарным диабетом 1-го типа, кстати, с удовлетворительной компенсацией углеводного обмена. Занимаясь эндокринологией, мы за последнее время встретили таких больных, причем у всех симптоматика ревматической полимиалгии трактовалась как проявление диабетической сенсорной полинейропатии, заболевание выявлялось поздно (в отдельных случаях через много лет), а лечение преднизолоном у всех без исключения больных вызывало лабильное течение диабета. Ревматическая полимиалгия может сочетаться и с сахарным диабетом 2-го типа (вследствие его большой частоты у пожилых). Все проявления системного заболевания обычно тоже расцениваются как осложнения диабета, так что диагноз выставляется несвоевременно.
Несмотря на четкость признаков заболевания, диагноз ревматической полимиалгии остается трудным. Для его постановки требуется дополнительное обследование: проверка ревматоидного фактора, LЕ-клеток, уровня КФК, АСТ, щелочной фосфатазы, кальция, фосфора, мочевой кислоты в крови, креатинурии, электромиографии, рентгенографии суставов, биопсии мышц и/или височных и других артерий, цветового дуплексного сканирования крупных сосудов, а нередко и полного онкологического обследования, в частности, исключения миеломной болезни (приходится проводить стернальную пункцию).
При биопсии височных артерий в постановке диагноза ориентируются на гигантоклеточное грануломатозное воспаление. Однако нельзя снимать диагноз темпорального артериита, если в биоптате не обнаружены гигантские клетки, важно оценивать и периваскулярные признаки воспаления. В последние годы стали широко использовать церебральную ангиографию, которая дает полное представление о том, какие артерии поражены, степень их облитерации, риск слепоты, инсульта и других сосудистых осложнений.
Важную роль отводят МРТ и УЗИ для выявления бурситов субакромеального, субдельтовидного, в области мышцы iliopsoas, тендовагинита двуглавых мышц (очень часто!): это новые диагностические критерии ревматической полимиалгии, позволяющие ставить диагноз у больных ревматической полимиалгией с нормальной СОЭ.
Исследование синовиальной жидкости при наличии артрита показывает воспалительные изменения; результаты посевов, наличие кристаллов при этом заболевании отрицательные.
Дифференциальная диагностика ревматической полимиалгии проводится прежде всего с опухолевыми процессами различной локализации. (см. табл.)
Таблица. Дифференциальная диагностика ревматической полимиалгии
| Заболевание | Сходство признаков | Основные отличия от ревматической полимиалгии |
| Двусторонний плече-лопаточный периартрит | Боли в области плечевого пояса и болевые ограничения движений | Нет увеличения СОЭ, нет эффекта от преднизолона |
| Ревматоидный артрит | Часто у пожилых поражаются плечевые суставы, возникают распространенные миалгии и лихорадка | Полиартикулярность, раннее вовлечение мелких суставов кистей и стоп, стойкость воспаления; наличие РФ, рентгенологические изменения суставов кистей и стоп; преднизолон в суточной дозе 10-15 мг не приводит к ремиссии |
| Полимиозит | Миалгии и слабость преимущественно в мышцах плечевого и тазового пояса | Преобладает мышечная слабость, а не боли; всегда выявляются характерные электромиографические изменения; КФК, АСТ повышены. Типичная патология мышц при биопсии. Преднизолон в небольших дозах без эффекта. |
| Узелковый полиартериит | Поражение крупных артерий, мышечно-болевой синдром | Гипертония, часто злокачественная; почечный синдром по типу гломерулонефрита; асимметричный периферический неврит; абдоминальный болевой синдром |
| Онкологические заболевания | Паранеопластический процесс в виде ревматической полимиалгии | Лечение преднизолоном в течение 2-3 недель без эффекта |
| Миеломная болезнь | Увеличенная СОЭ | Отсутствие эффекта от 10-15 мг преднизолона в сутки |
| Неспецифический язвенный колит | Лихорадка, артриты, увеличение СОЭ, астения, похудание | Понос с кровью |
Наиболее частые диагностические ошибки
Лечение
(подбор поддерживающей терапии ревматической полимиалгии кортикостероидами называют искусством). Глюкокортикоиды применяют и местно в виде инъекций или фонофореза при наличии артрита, или апоневрозита, синдрома запястного канала, при торпидном течении заболевания, причем эффект, как правило, положительный.
Терапия темпорального артериита глюкокортикоидами приносит значительно меньше удовлетворения, чем лечение ревматической полимиалгии, часто сопровождается осложнениями и затруднена из-за отсутствия надежных лабораторных или инструментальных показателей активности васкулита. Глюкокортикоиды способны лишь устранять экссудативные проявления воспаления, предотвращать развитие новых сосудистых повреждений. Ишемические изменения зрительных нервов преднизолоном устранить нельзя. Первоначальная доза преднизолона, по мнению многих специалистов, должна достигать 60-80 мг/сут., причем при поражении крупных артериальных стволов (прогноз хуже) доза глюкокортикоидов выше, а ее снижение медленнее. Появился обнадеживающий опыт лечения височного артериита и ревматической полимиалгии цитостатиками и ингибиторами FNO?.
Течение и прогноз
При классическом течении заболевания глюкокортикоидами удается подавить воспалительный процесс и через 6-12 месяцев, иногда позднее, добиться полного выздоровления. Известны и спонтанные ремиссии и даже выздоровление от этого заболевания. Описано волнообразное течение ревматической полимиалгии, если отменяется преднизолон, как только боли в мышцах прекратились, или при форсированном уменьшении дозы препарата, причем меняется локализация болей, появляются новые симптомы заболевания (артриты, апоневрозит и.т.д., в том числе может присоединиться височный артериит, если его раньше не было).
При изолированной ревматической полимиалгии (без васкулита) прогноз для жизни благоприятный; при наличии темпорального васкулита прогноз всегда сомнительный. При снижении дозы преднизолона возможны рецидивы артериита с наступлением слепоты; васкулит может привести к внезапной смерти вследствие стеноза и окклюзии церебральных, коронарных артерий, аневризмы аорты. В ряде случаев темпоральный артериит, хотя и имеет длительное течение, заканчивается выздоровлением.
Заключение
Пермская государственная медицинская академия.