Резистентность к флуконазолу чем заменить
Средства для лечения кандидозов (ч. 2)
Синтетические противогрибковые препараты для наружного применения имеют имеют широкий спектр действия.
Преферанская Нина Германовна
Доцент кафедры фармакологии института фармации им. А.П. Нелюбина Первого МГМУ им. И.М. Сеченова (Сеченовский университет), к.фарм.н.
СИНТЕТИЧЕСКИЕ ПРОТИВОГРИБКОВЫЕ ПРЕПАРАТЫ
Клотримазол (Clotrimazolum), мазь 20 г и 30 г, 1% гель и крем — туба 20 г; табл. вагин. 100 мг — ТН «Кандид» — противогрибковое средство, широкого спектра действия, для наружного применения. Антимикотический эффект Клотримазола связан с нарушением синтеза эргостерола, входящего в состав клеточной мембраны грибов, что изменяет проницаемость цитоплазматической мембраны и вызывает последующий лизис клетки. В малых концентрациях действует фунгистатически, в больших — фунгицидно, причем не только на пролиферирующие клетки. В фунгицидных концентрациях взаимодействует с митохондриальными и пероксидазными ферментами, в результате чего происходит увеличение концентрации перекиси водорода до токсического уровня, что также способствует разрушению грибковых клеток.
Препарат проявляет фунгицидную и фунгистатическую активность в отношении дрожжеподобных и плесневых грибов (Candida spp., включая Candida albicans; Torulopsis glabrata, рода Rhodotorula, Pityrosporum orbiculare). Первично резистентные варианты чувствительных грибов встречаются очень редко. Развитие вторичной резистентности у чувствительных грибов также отмечается в исключительных случаях. При наружном применении после нанесения Клотримазола на интактную или воспаленную кожу он плохо всасывается через кожу и практически не оказывает системного действия. Дозу, способ и схему применения определяют индивидуально, в зависимости от показаний, возраста пациента и применяемой лекарственной формы.
Важно! При применении Клотримазола могут наблюдаться аллергические реакции: сыпь, зуд, волдыри, жжение, раздражение. Противопоказан при повышенной чувствительности к клотримазолу, при беременности и кормлении грудью. При появлении аллергических реакций или раздражения в месте нанесения средства лечение прекращают.
Сертаконазол (Sertaconazolum), 2% р-р 15 мл д/наружн. прим; суппоз. 300 мг; 2% крем, туба 20 г — ТН «Залаин», «Офломикол» — противогрибковое средство, хлорированное производное имидазола и бензотиофена. Механизм действия заключается в подавлении синтеза эргостерола, основного компонента мембран грибковых клеток и в конкурентном антагонизме с другим компонентом клеточной стенки — триптофаном. Это ведет к дезорганизации и увеличению проницаемости клеточной мембраны, деструкции и уничтожению патогенного гриба.
В терапевтических дозах оказывает фунгицидное и фунгистатическое действие. Обладает широким спектром действия в отношении патогенных грибов (Candida spp., в т.ч. Candida albicans, Candida tropicalis) и других патогенных грибов (Pityrosporum orbiculare, Malassezia spp.), а также дерматофитов (Trichophyton и Microsporum), грамположительных бактерий (Streptococcus spp., Staphylococcus spp.), а также Gardnerella vaginalis, Enterococcus faecalis, Bacteroides spp., Trichomonas vaginalis.
Сертаконазол не подавляет жизнеспособность Lactobacillus spp. in vitro.
Показаниями для его применения служат поверхностные микозы кожи, микозы голеней, стоп и кистей; микозы туловища; кандидоз; кандидозный вульвовагинит, разноцветный (отрубевидный) лишай; себорейный дерматит.
Вводят препарат интравагинально, однократно. В период лечения рекомендуется воздерживаться от половых контактов. Не рекомендуется использование кислотных моющих средств, т.к. кислая среда способствует размножению грибов рода Candida.
При применении препарата может возникать местная эритематозная реакция, ощущение жжения, зуд во влагалище, которые проходят самостоятельно во время лечения и не требуют отмены препарата.
Важно! Противопоказанием к применению Сертаконазола служит повышенная чувствительность к производным имидазола, бензотиофена и другим компонентам препарата, при беременности и кормлении грудью.
Миконазол (Miconazolum), 2% крем, туба 15 г — ТН «Микозон» — является хлорированным производным имидазола. Препарат ингибирует биосинтез эргостерола и изменяет липидный состав мембраны, вызывая гибель клетки гриба. Активен в отношении возбудителя разноцветного лишая Malassezia furfur, возбудителей некоторых дерматомикозов(Candida, Trichophyton, Epidermophyton floccosum, Microsporum). Проявляет активность в отношении Aspergillus spp., Dimorphons fungi, Cryptococcus neoformans, Pityrosporum, Torulopsis glabrata, Pseudallescheria boydii. Применяют Миконазол при заболеваниях кожи, вызванных грибами, чувствительными к нему, при кандидоз е слизистой полости рта, глотки и ЖКТ, вагинальных и вульвовагинальных кандидоз ах.
Применяют препарат местно, нанося на пораженные участки кожи 2 раза в день, утром и вечером, мягко втирая крем, возможная реакция — раздражение кожи, контактный дерматит. Дозу устанавливают в зависимости от показаний к применению данной лекарственной формы. Продолжительность курса лечения зависит от вида грибкового заболевания, эффективности лечения и результатов микологических тестов.
Важно! Препарат не рекомендуется применять при беременности и в период лактации.
Важно! При беременности следует применять только после консультации с врачом, в тех случаях, когда предполагаемая польза для матери превышает потенциальный риск для плода. В период лечения необходимо решить вопрос о прекращении грудного вскармливания.
Бутоконазол (Butoconazolum) 2% крем вагин., аппликатор 5 г — ТН «Гинофорт» — является производным имидазола, оказывает противогрибковое действие, блокирует в клеточной мембране гриба образование эргостерола из ланостерола, повышает проницаемость мембраны, что приводит к лизису клетки гриба. Препарат обладает фунгицидной активностью против грибов типа Candida, Trichophyton, Microsporum, Eridermaphyton и некоторых грамположительных бактерий; наиболее эффективен при кандидозах — при интравагинальном применении один аппликатор вводится во влагалище в любое время суток. Бутоконазол находится на слизистой влагалища, в течение 4–5 дней.
При применении препарата могут возникать жжение, зуд, болезненность и отек стенки влагалища, боли/спазмы в нижней части живота.
Фентиконазол (Fenticonazolum) — капс. вагин. 600 мг и 1000 мг, 2% крем вагин. — 30 г и 78 г — ТН «Ломексин» — является хлорированным производным имидазола с противогрибковым действием — ингибирует синтез эргостерола, нарушая проницаемость клеточной стенки гриба. Препарат активен в отношении Candida spp. (включая Candida albicans) и грамположительных бактерий (Staphylococcus aureus, Streptococcus spp.), а также в отношении Trichomonas vaginalis. В отличие от других известных азольных соединений препарат показан при вульвовагинальном кандидоз е, вагинальном трихомониазе; интравагинально 1–2 раза/сут. в течение 3–6 дней.
Важно! Не применять препарат во время менструации. Курс лечения целесообразно начинать после ее окончания. Применение в I триместре беременности противопоказано.
Итраконазол (Itraconazolum), капс. 100 мг, табл. вагин. 200 мг, р-р 10 мг/мл —150 мл — ТН «Орунгал», «Румикоз» — является синтетическим производным триазола, механизм действия которого заключается в ингибировании биосинтеза эргостерола — основного компонента клеточной мембраны гриба, участвующего в поддержании структурной целостности мембраны. Нарушение синтеза эргостерола приводит к изменению проницаемости мембраны и лизису клетки, что и обуславливает противогрибковый эффект препарата. Активен в отношении дерматофитов. Некоторые штаммы могут быть устойчивы: Candidaglabrata, Candidakrusei, Candidatropicalis, Absidiaspp., Fusariumspp., Mucorspp., Rhizomucorspp., Rhizopusspp., Scedosporiumproliferans, Scopulariopsisspp.
Эффективность лечения при микозах оценивается через 2–4 недели после прекращения терапии. Терапевтическая концентрация итраконазола в коже сохраняется в течение 2–4 недель после прекращения 4–недельного курса лечения.
Препарат применяют при вульвовагинальном кандидозе; дерматомикозе, разноцветном лишае, кандидозе слизистой оболочки полости рта, кератомикозе; онихомикозе, вызванный дерматофитами или дрожжеподобным грибами, а также при системных микозах — системный аспергиллез или кандидоз, криптококкоз (в т.ч. криптококковый менингит) у иммунокомпрометированных лиц и криптококкоз центральной нервной системы, бластомикозе, споротрихозе, паракокцидиоидозе, прочие редко встречающиеся системные и тропические микозы.
Важно! При применении препарата могут возникать побочные эффекты: диспептические расстройства, токсическое поражение печени, аллергические реакции, головная боль, головокружение и др. Какого–либо специфического антидота для Итраконазола не существует.
Флуконазол (Fluconazolum) капс. 50 г и 150 г; р-р д/в/в. инфуз. 2 мг/мл — 50 мл, 100 мл и 150 мл — ТН «Дифлюкан», «Флюкостат», «Микосист» — является производным триазола, мощным селективным ингибитором синтеза стеролов в клетке грибов.
Флуконазол активен в отношении большинства микроорганизмов: Candida albicans, Candida glabrata (многие штаммы умеренно чувствительны), Candida parapsilosis, Candida tropicalis, Cryptococcus neoformans.
Препарат имеет большой спектр применения (см. инструкцию).
Режим дозирования индивидуальный. Длительность лечения зависит от клинического и микологического эффекта. Длительный период полувыведения из плазмы крови позволяет принимать флуконазол при вагинальном кандидозе однократно 1 раз/сут. или 1 раз/нед. — при других показаниях. Флуконазол хорошо проникает во все жидкости организма. Уровни флуконазола в слюне и мокроте сходны с его концентрациями в плазме крови. Флуконазол обладает высокой специфичностью в отношении грибковых ферментов, зависимых от цитохрома Р450, что может сопровождаться повышением сывороточных концентраций тех средств, с которыми он принимается. При таких комбинациях следует тщательно контролировать состояние пациентов.
Важно! При применении могут возникать побочные эффекты: диспептические расстройства, токсическое поражение печени, аллергические реакции, головная боль, головокружение, бессонница, сонливость, тремор, алопеция, лекарственная сыпь, аллергические реакции, нарушения со стороны органов кроветворения, ССС, слабость, повышенная утомляемость.
С осторожностью применяют при нарушениях функции печени и функции почек.
Каприловая кислота (БАД, производитель NPS, США) — представляет собой особый тип полезной насыщенной жирной кислоты, которая обладает антибактериальными, противовирусными, противогрибковыми и противовоспалительными свойствами. Ее считают одной из трех основных жирных кислот (каприновой, лауриновой), найденных в кокосовом масле.
Каприловую кислоту также иногда называют октановой кислотой, ведь она содержит восемь атомов углерода, что делает ее жирной кислотой со средней длиной цепи. В последнее время каприловая кислота стала широко известна своими противогрибковыми эффектами, особенно в отношении поддержания функций пищеварения и здоровья половых органов, в т.ч. мочевого пузыря, кишечника и мочеиспускательного канала. Эту кислоту применяют для профилактики инфекций мочевых путей, мочевого пузыря, инфекции кандида, инфекций, передаваемых половым путем, таких инфекций полости рта, как гингивит и мн. др. Она препятствует разрастанию дрожжеподобных грибов, которые могут жить и размножаться в кишечнике. Кислота может проникать в клеточные мембраны дрожжей Candida, заставляет их отмирать, выводит токсины из желудочно-кишечного тракта и ускоряет процесс заживления.
Каприловая кислота при приеме внутрь быстро уменьшает симптомы, связанные с вирусными и грибковыми инфекциями, такие как Candida и хламидии. Помимо Candida дрожжи могут вызвать другие типы внутренних или внешних дрожжевых инфекций, которые проявляются на коже, половых органах, пальцах ног и других местах. Эта кислота избавляет от дрожжевых инфекций грибка на большом пальце ноги, инфекции полости рта, вагинита у женщин и стригущего лишая.
Специалисты рекомендуют принимать капс. от 500 до 1000 мг три раза в день в форме капсул для достижения оптимального результата.
Прием каприловой кислоты необходимо начинать медленно, чтобы предотвратить боли в желудке. Капсула 500 мг 1–2 раза в день рекомендуется в начале, а затем дозировка увеличивается по мере самочувствия по времени от трех до четырех месяцев, пока состояние не улучшится. Считается, что медленное увеличение дозировки помогает эффективно устранить дрожжевую инфекцию, не навредив организму с аутоиммунной реакцией.
Важно! БАД не рекомендуется к применению беременным женщинам, кормящим грудью, при заболеваниях печени, гипотонии или дефицитом ацил-КоА-дегидрогеназы жирных кислот.
Перед применением необходимо сделать проверку на аллергию и обязательно проконсультироваться с вашим лечащим врачом.
Резистентность к флуконазолу чем заменить
(1) ФГБУ ГНЦ ФМБЦ им. А.И. Бурназяна ФМБА России, Москва; (2) ГБУЗ «Городская поликлиника № 219» ДЗМ, Москва
Введение
В соответствии с рекомендациями Всемирной организации здравоохранения с 1999 г. урогенитальный кандидоз (УГК) выведен из числа заболеваний, передаваемых половым путем, в связи с чем официальные показатели заболеваемости УГК в Российской Федерации отсутствуют. Вместе с тем, по данным различных авторов, частота выявления случаев кандидозных вульвовагинитов (КВВ) за последние 10 лет удвоилась, составив от 30 до 45% в структуре инфекционно-воспалительных поражений нижнего отдела мочеполовой системы женщин [1, 2]. Наиболее высокий уровень заболеваемости кандидозом регистрируется у женщин в возрасте от 20 до 40 лет и снижается у женщин в менопаузальном периоде.
Известно, что кандидоз способны вызывать около 20 видов грибов рода Candida. От 85 до 90% штаммов дрожжевых грибов, выделенных из влагалища, относятся к Candida albicans, среди не-albicans-видов наиболее часто встречается Candida glabrata (5–10%), следующими по частоте выявляемости среди возбудителей УГК являются Candida tropicalis, Candida krusei, Candida parapsilosis и Saccharomyces cerevisiae. Значительно реже выделяют Candida kefyr, Candida guilliermondi, еще реже – другие виды, однако фактически любой вид Candida может быть причиной развития вульвовагинита [3–5].
Не-albicans-виды способны вызывать, по мнению большинства исследователей, клинически схожие с C. albicans вагиниты, для которых характерна резистентность к традиционно применяемой терапии препаратами азолового ряда. Зарубежные авторы относят УГК, вызванный не-albicansвидами, к т.н. осложненным вульвовагинитам, составляющим приблизительно 10% случаев данного заболевания. Для осложненных КВВ свойственно более тяжелое течение и рецидивирующий характер заболевания.
Основной задачей терапии КВВ является устранение этиологических и патогенетических предпосылок возникновения инфекционного процесса. Однако, несмотря на значительную роль различных предрасполагающих факторов в развитии УГК, ведущим направлением в лечении заболевания по-прежнему остается применение антимикотических препаратов.
В настоящее время в арсенале врачей имеется масса высокоэффективных средств для системного и местного лечения КВВ, к основным из которых уже более 20 лет относятся препараты группы азолов (производные имидазола и триазола).
Лекарственные формы для лечения КВВ представлены влагалищными кремами, свечами и таблетками. Для лечения первичного эпизода заболевания существует широкий выбор высокоэффективных местнодействующих препаратов, рекомендованных к применению однократно или в течение нескольких дней. Результаты рандомизированных клинических исследований продемонстрировали, что внутривлагалищное применение имидазолов уменьшает долю эпизодов заболевания по сравнению с плацебо [6]. Препараты вводятся один раз в сутки, преимущественно на ночь, для обеспечения максимально длительного вагинального нахождения лекарственного средства. Некоторые препараты (клотримазол, миконазол) производятся в различных концентрациях, что отражается в длительности курса лечения. Как правило, длительность терапии местнодействующими средствами варьируется от 1 до 7 дней. Статистически значимых различий в эффективности лечения в зависимости от длительности применения, по результатам различных исследований, не установлено [7]. Препараты характеризуются высоким профилем эффективности и безопасности. Известно, что 3–10% препарата при местном использовании попадает из влагалища в системный кровоток.
В экспериментах на грызунах была выявлена эмбриотоксичность имидазолов, однако у человека вредного воздействия азолов на плод при внутри-влагалищном применении установлено не было [8].
Наряду с местнодействующими средствами для лечения КВВ применяются препараты системного действия (флуконазол, итраконазол), рекомендованные при хронических рецидивирующих формах заболевания. Данный вид супрессивной терапии предполагает применение антимикотических средств длительностью до 6 месяцев [9]. Особенностью этих препаратов является удобство в применении, что в значительной мере повышает приверженность лечению. Пероральное применение препаратов азолового ряда также оправданно, по мнению некоторых авторов, необходимостью санации экстрагенитальных очагов инфекции. В частности, в работе З.Ф. Беликовой отмечено сочетание урогенитального кандидоза с микотическим поражением полости рта, перианальной области, пахово-бедренных складок, дисбактериозом кишечника. По данным автора, у 56,1% обследованных пациенток с клиническими проявлениями КВВ наблюдалось нарушение кишечного микроценоза с выделением грибов Candida в количестве 104 КОЕ/мл и выше [10].
В современных условиях невозможно игнорировать неоднородную чувствительность различных видов грибов Candida к ряду антимикотических препаратов. Присутствие не-albicans- штаммов Candida и других оппортунистических грибов служит важным фактором, влияющим на выбор схем терапии и представляющим основную трудность для стратегии эмпирической терапии и профилактики КВВ.
Целью настоящего исследования стало изучение современных показателей чувствительности грибов рода Candida к антимикотическим препаратам.
Материал и методы
Был проведен анализ чувствительности к антимикотическим препаратам 1052 штаммов грибов рода Candida, выделенных от больных УГК в период с 2010 по 2015 г.: 92 штамма – в 2010 г., 216 – в 2011 г., 223 – в 2012 г., 219 – в 2013 г., 198 – в 2014 г. и 104 штамма – в 2015 г. Культуральная видовая идентификация Candida spp. проводилась с использованием селективной среды Кандиселект (BIO-RAD, Франция). Идентифицированная культура возбудителя исследовалась для определения чувствительности к антимикотическим препаратам. С этой целью использовалась микропанель 60 780 фунгитест, где методом разведений исследовалась чувствительность грибов к 6 антимикотическим препаратам: амфотерицину В, 5-флюороцитозину, флуконазолу, итраконазолу, кетоконазолу, миконазолу в двух различных концентрациях (табл. 1).
Результаты исследования
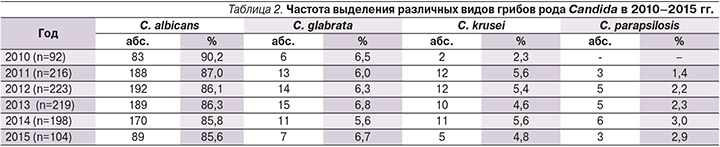
В течение всего периода исследования доминирующим видом грибов рода Candida среди изолятов, выделенных от больных УГК, оказалась C. albicans, частота обнаружения которой составляла в 2010 г. 90,2%, в 2011 г. – 87,0%, в 2012 г. – 86,1%, в 2013 г. – 86,3%, в 2014 г. – 85,8%, в 2015 г. – 85,6% (табл. 2).
Однако обращало на себя внимание возрастание доли не-albicans-штаммов Candida в структуре УГК за исследуемый период от 9,8% в 2010 г. до 14,4% в 2014–2015 гг. Среди не-albicans-видов Candida на протяжении 2010–2015 гг. наиболее часто выделялась C. glabrata (5,6–6,8%), реже – C. krusei (2,3–5,6%) и C. parapsilosis (1,4–3,0%).
Чувствительность выделенных изолятов грибов к антимикотическим препаратам за изучаемые периоды времени представлена в табл. 3.
Согласно полученным данным, на протяжении 2010–2015 гг. не отмечено резистентности выделенных штаммов к 5-флюороцитозину и амфотерицину В, что в большей степени обусловлено отсутствием применения данных препаратов в терапии урогенитального кандидоза.
В отношении кетоконазола, который также не включен в отечественные и зарубежные рекомендации по ведению больных УГК, наблюдались 100%-ная чувствительность выделенных изолятов C. glabrata, C. krusei, C. parapsilosis и низкий уровень устойчивости C. albicans без выраженной тенденции к динамике показателя v (0–7,3%).
Флуконазол и миконазол – одни из наиболее часто применяемых препаратов в терапии КВВ. В процессе настоящего исследования было установлено, что уровень чувствительности выделенных штаммов C. albicans к флуконазолу снизился за исследуемый период со 100 до 83,1%, к миконазолу – с 98,8 до 79,8%. Также наблюдалось снижение показателей чувствительности к флуконазолу другого возбудителя УГК – C. glabrata: со 100 в 2010 г. до 85,7% в 2015-м. Однако на протяжении всего исследуемого периода не было выделено ни одного резистентного штамма C. krusei и C. parapsilosis к данным препаратам.
Наиболее высокий уровень резистентности Candida был зарегистрирован к итраконазолу, при этом наблюдалось увеличение числа нечувствительных изолятов у всех видов грибов с 2010 по 2015 г. Так, число штаммов C. albicans, не чувствительных к итраконазолу, за исследуемый период возросло с 14,5 до 55,3%, C. glabrata – с 66,7 до 100%, C. krusei – с 0 до 20%, C. parapsilosis – с 0 до 33,3%.
Выводы
На современном этапе этиологический спектр возбудителей урогенитального кандидоза наряду с преобладанием C. albicans характеризуется возрастающей долей не-albicans-видов (C. glabrata, C. krusei, C. parapsilosis). Неоднородная видовая структура заболевания и увеличение показателей резистентности грибов рода Candida к широко применяемым в терапии препаратам азолового ряда (флуконазолу, итраконазолу, миконазолу) обусловливают необходимость постоянного мониторинга чувствительности инфекционных агентов к антимикотическим средствам и оптимизации схем терапии с учетом данных показателей.
Литература
1. Прилепская В.Н., Байрамова Г.Р. Вульвовагинальный кандидоз. Клиника, диагностика, принципы терапии. М., 2010.
2. Иванова И.И., Степанян А.В., Джобава Э.М., Доброхотова Ю.Э. Опыт применения Ломексина (фентиконазола) в лечении кандидозного вульвовагинита. Гинекология. 2012;14:72–5.
3. Corsello S.A., Spinillo G.,Osnengo C., Penna S., Guaschino A., Beltrame N., Festa А. An epidemiological survey of vulvovaginal candidiasis in Italy. Eur. J. Obstet. Gynecol. Reprod. Biol. 2003;110:66–72.
4. Рахматулина М.Р., Просовецкая А.Л. Лекарственные средства для лечения ЗППП. Новая аптека. 2006;7:28–31.
5. Сергеев А.Ю., Сергеев Ю.В. Кандидоз: природа инфекции, механизмы агрессии и защиты, диагностика и лечение. М., 2000.
6. Малова И.О., Рахматулина М.Р., Соколовский Е.В. Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом (Национальные клинические рекомендации). http://193.232.7.120/feml/clinical_ref/0001425968S/HTML/
7. Доказательная медицина. Ежегодный справочник. Ч. 4 / Под ред. С.Е. Бащинского. М., 2003. С. 1341–54.
8. Клиническая фармакология по Гудману и Гилману / Под общей ред. А.Г. Гилмана, редакторы Дж. Хардман и Л. Лимберд. Пер. с англ. М., 2006. С. 1001–8.
9. Reef S.E., Levine W.C., McNeil M.M., Fisher-Hoch S., Holmberg S.D., Duerr A., Smith D., Sobel J.D., Pinner R.W. Treatment options for vulvovaginal candidiasis, 1993. Clin. Infect. Dis. 1995;20(Suppl. 1):S80.
10. Беликова З.Ф. Комплексная терапия урогенитального кандидоза у женщин репродуктивного возраста с учетом состояния вагинального и кишечного микробиоценоза: Дисс. канд. мед. наук. М., 2000.
Антимикотические средства для лечения онихомикозов
В последнее время отмечается значительный рост грибковых заболеваний среди населения планеты.
Преферанская Нина Германовна
Доцент кафедры фармакологии института фармации им. А.П. Нелюбина Первого МГМУ им. И.М. Сеченова (Сеченовский университет), к.фарм.н.
Наиболее часто встречают кератомикозы, которые поражают только роговой слой кожи; дерматомикозызатрагивают гладкую кожу, эпидермис и ее придатки: волосы, ногти.
В зависимости от вида патогенного гриба и локализации патологического процесса различают:
При заболеваниях, вызванных различными видами патогенных или условно-патогенных грибов, применяютпротивогрибковые лекарственные средства. В зависимости от локализации патогенных грибов противогрибковые лекарственные средства классифицируют на средства для лечения:
Химическая классификация подразделяет противогрибковые лекарственные средства на:
¤ антибиотики:
¤ синтетические ЛС:
Вероятность восприимчивости инфекции увеличивается с возрастом, особенно у пожилых людей старше 65 лет, что обусловлено наличием таких хронических заболеваний, как вегетососудистая патология, сахарный диабет, нарушения периферического кровообращения, остеоартропатии стоп и др. Рост распространенности онихомикоза может быть связан также с нарушениями иммунитета или с изменениями в ногтевых пластинках.
Лечение онихомикозов осуществляется строго по определенной схеме длительный период времени — от 2 до 4 месяцев. В терапии применяются антимикотики, которые обладают фунгистатическим и фунгицидным действием и оказывают влияние на различные этапы жизнедеятельности и метаболизма возбудителей. Различают три основных механизма антимикотического действия противогрибковых препаратов, которые проявляют свою активность в результате:
Гризеофульвин (Griseofulvinum) табл. 125 мг — антибиотик, продуцируемый плесневым грибом Penicillium nigricans (griseofulvum), был выделен в 1939 г. и по своей структуре является спиропроизводным бензофурана. Препаратобладает фунгистатическими свойствами в отношении всех видов грибов — трихофитов и эпидермофитов. Механизм фунгистатического действия основан на способности препарата ингибировать клеточное деление нитчатых грибов в метафазе, вызывая характерные морфологические изменения (скручивание, усиление ветвления и искривление гифов), нарушая структуру митотического веретена и синтез клеточной стенки. В незначительной степени препарат тормозит синтез и полимеризацию нуклеиновых кислот. Антибактериальной активностью препарат не обладает.
Для создания достаточной концентрации препарата в коже необходимо длительное лечение — 2–3 месяца min. Только на новых, отросших ногтях будут заметны первые симптомы эффективности лечения.
Важно! К побочным явлениям при приеме препарата относятся: диспепсические расстройства, головокружение, иногда бессонница, аллергические реакции, лейкопения. Гризеофульвин противопоказан при угнетении кроветворения, недостаточности печени, почек, а также грудным детям и беременным женщинам. Не следует назначать препарат водителям транспорта, лицам, занятых на высотных работах или требующих повышенного внимания, быстрых психических и двигательных реакций. Следует предупредить больных о развитии возможной перекрестной чувствительности к пенициллину и об усилении действия алкоголя.
Кетоконазол (Ketoconazole) — ТН «Низорал», «Ливарол», «Микозорал» — активный препарат широкого спектра действия из группы имидазола, обладающий фунгицидной и фунгистатической активностью; эффективен при приеме внутрь при системных и поверхностных микозах, дерматомикозах и кандидамикозах. Назначается врачом для лечения и профилактики грибковых инфекций кожи, волос, ногтей, половых органов, вызванных чувствительными к препарату возбудителями.
При введении внутрь препарат хорошо всасывается, растворяется и абсорбируется в кислой среде.
Важно! Препарат неплохо переносится пациентами, но может вызывать диспепсические явления (тошнота, рвота, диарея), очень редко возникают аллергические реакции в виде крапивницы и кожной сыпи, головная боль, головокружение, гинекомастия, импотенция. При одновременном применении препарата с другими лекарственными средствами (фентанил, тамсулозин, карбомазепин, сальметерол и др.) может происходить увеличение концентрации последних с увеличением побочных эффектов.
Противопоказан при тяжелых нарушениях печени, почек, беременности, во время грудного вскармливания и повышенной чувствительности к препарату.
Кетоконазол выпускается в табл. 200 мг, суппозит. 400 мг; 2% мазь, 15 мг; крем 20 мг/г — 15 г. Применяется в виде шампуней: «Кетоназол» 2% (75 и 150 мл), «Низорал» (25 и 60 мл), «Перхотал», «Себозол». Продолжительность лечения определяют индивидуально.
Итраконазол (Itraconazolum) капс. 100 мг; р-р 10 мг/мл — фл. 150 мл, — ТН «Орунгал», «Румикоз» — препарат обладает широким спектром действия, селективно и специфически ингибируют фермент, который катализирует синтез грибковых стеролов. Область применения: различные инфекции, вызванные дерматофитами и/или дрожжевыми и плесневыми грибами, такими как кандидозы слизистых оболочек (в т.ч. влагалища), микозы кожи, онихомикозы, эпидермомикозы, грибковые поражения глаз (кератит), брюшины и др. локализаций. Прием Итраконазола в капсулах сразу после еды увеличивает его биодоступность; максимальная концентрация в плазме крови достигается в течение 3–4 час. после приема внутрь. Препарат хорошо распределяется в тканях, которые подвержены грибковым поражениям.
Важно! При применении препарата могут наблюдаться побочные эффекты со стороны пищеварительной системы: диспепсия (тошнота, рвота, диарея, запор, снижение аппетита), боль в животе, нарушение вкусового восприятия; головная боль, головокружение, аллергические реакции, алопеция, со стороны органов кроветворения (нечасто) — лейкопения, тромбоцитопения. Применение противопоказано при повышенной чувствительности к итраконазолу и любому из компонентов препарата, детский возраст до 3 лет, беременность и период лактации.
Для оптимальной абсорбции препарата необходимо принимать капсулы не разжевывая, сразу после еды, глотать целиком. Один курс пульс–терапии онихомикозов заключается в ежедневном приеме по 2 капс. препарата два раза в сутки в течение одной недели. Для лечения грибковых поражений ногтевых пластинок кистей рекомендуется два курса. Для лечения грибковых поражений ногтевых пластинок стоп рекомендуется три курса. Промежуток между курсами, в течение которого не нужно принимать препарат, составляет 3 недели.
Тербинафин (Terbinafine) — ТН «Ламизил», «Экзифин», «Фунготербин», «Тербизил» — выпускается в форме: табл. 250 мг; 1% мазь 15,0 г; 1% крем — 10, 15, 30 г туба; 1% спрей, 20 мл. Препарат относят к аллиламинам и назначают для системного и наружного применения. Механизм действия Тербинафина связан с торможением начального этапа биосинтеза эргостерина (основного клеточного стерина мембраны грибов) путем ингибирования специфического фермента сквален-2,3-эпоксидазы на мембране грибов. Эффективен препарат в отношении многих грибов, патогенных для человека. При местном лечении Тербинафин более эффективен, чем азольные препараты производные имидазола, но сопоставим с итраконазолом, а при применении внутрь более эффективен, чем гризеофульвин и итраконазол. Тербинафин характеризуется липоидофильностью, быстро диффундирует в роговой слой эпидермиса, дерму, подкожную клетчатку, накапливается в сальных железах, волосяных фолликулах и ногтевых пластинах в концентрациях, обеспечивающих фунгицидный эффект. 1 табл. тербинафина один раз в день приводит к более высокой степени излечения и к лучшим результатам по каждому критерию эффективности (в т.ч. микологическое излечение), нежели прерывистая терапия интраконазолом.
Нафтифин (Naftifine) крем 1% — 15, 30 г; 1% р-р 10, 20, 30 мл, — ТН «Экзодерил», «Микодерил» — производное аллиламинов. Механизм действия связан с угнетением активности фермента сквален-2,3-эпоксидазы, ингибированием биосинтеза эргостеролов, что приводит к нарушению синтеза клеточной стенки. Нафтифин обладает широким спектром действия, действуя фунгицидно по отношению к дерматофитам (таких как Trichophyton, Epidermophyton, Microsporum), плесени (Aspergillus spp.), дрожжеподобным грибам (Candida spp., Pityrosporum) и другим грибам, например, возбудителям споротрихоза (Sporothrix schenckii). Препарат оказывает противовоспалительное действие, уменьшает зуд. При наружном применении хорошо проникает в кожу, создавая устойчивые противогрибковые концентрации в различных ее слоях.
Длительность лечения Нафтифином варьируется от 2 недель до 6 месяцев. При применении препарата может наблюдаться сухость и покраснение кожи, чувство жжения, все эти побочные эффекты носят обратимый характер и не требуют отмены.
Аморолфин (Amorolfine) лак д/ногтей 5% — 2,5 и 5 мл, — ТН «Лоцерил», «Онихелп», «Офломил» — препарат для наружного применения, обладает широким спектром действия, оказывая фунгистатическое и фунгицидное действие, обусловленное повреждением цитоплазматической мембраны гриба путем нарушения биосинтеза стеролов, за счет ингибирования ферментов 14–гамма–деметилазы и 7–гамма–изомеразы. Препарат активен в отношении как наиболее распространенных, так и редких возбудителей грибковых поражений ногтей дерматофитов: Trichophyton spp., Microsporum spp., Epidermophyton spp.; плесневых грибов: Alternaria spp., Scopulariopsis spp., Нendersonula sppi.; грибов из семейства Dematiaceae: Cladopsorium spp., Fonsecaea spp., Wangiella spp.; диморфных грибов Coccidioides spp., Histoplasma spp., Sporothrix spp.
При нанесении на ногти препарат проникает в ногтевую пластинку и далее в ногтевое ложе, практически полностью в течение первых 24 час. Эффективная концентрация сохраняется в пораженной ногтевой пластинке в течение 7–10 дн. уже после первой аппликации. Системная абсорбция незначительна. Применяется наружно. Препарат наносят на поврежденные ногти пальцев рук или ног 1–2 раза в неделю. Длительность лечения определяется индивидуально и зависит от показаний к применению. Побочные эффекты возникают редко и проявляются в виде зуда, жжения в месте нанесения. Не назначается детям младшего и грудного возраста.
Ундециленовая кислота и ее соли —противогрибковые препараты для наружного применения, которые обладают фунгистатическим и фунгицидным действием в отношении дерматофитов, при сочетании с цинковой или медными солями — ундециленат цинка или ундециленат меди — активность действия повышается. Цинк, входящий в состав препарата, оказывает вяжущее действие, снижает проявления признаков раздражения кожных покровов и способствует более быстрому заживлению.
Препараты наносят на чистую, сухую поверхность пораженной кожи 2 раза в сутки (утром и вечером). Продолжительность курса лечения — 4–6 недель и зависит от характера, эффективности и течения заболевания. После исчезновения клинических признаков заболевания продолжают применять 1 раз в день. В профилактических целях — 2 раза в неделю.
Важно! Противопоказанием к применению препарата служит повышенная чувствительность к ундециленовой кислоте и ее производным.
Циклопирокс (Ciclopirox) лак д/ногтей 8%, фл. 3 г, — ТН «Батрафен» — противогрибковый препарат широкого спектра действия, ингибирует захват прекурсоров синтеза макромолекул в клеточной мембране. Применяют наружно для лечения и профилактики грибковых инфекций кожи, слизистых оболочек, ногтей, грибковых вагинитов и вульвовагинитов.
Препарат наносят 1–2 раза в день на пораженный ноготь, длительность применения зависит от тяжести поражения, но не должна превышать 6 месяцев.
Лечение онихомикозов должно проходить под строгим наблюдением врача–дерматолога. Как правило, применяют рациональную этиотропную комплексную терапию. Уменьшение или исчезновение клинических симптомов обычно наблюдается через несколько дней после приема антимикотика. Однако во избежание рецидивов заболевания курс лечения следует провести полностью. На фоне клинического излечения нередко проводят противорецидивную терапию, направленную на предупреждение повторного заражения.