сигнал хрящевого компонента сустава снижен что это значит
Лечение повреждений суставного хряща
Основным направлением нашей клиники является лечение и реабилитация заболеваний суставов любого уровня сложности, вплоть до оперативного вмешательства.
Для получения более подробной информации и записи на консультацию, позвоните нам по телефону +7(812) 295-50-65.
Суставной хрящ – неотъемлемая часть большинства суставов. Он выстилает поверхности костей, обращенные к полости, и именно поэтому с ними так неразрывно связан. Не имеет собственных кровеносных сосудов и содержит большое количество воды (до 75%). Питательные вещества получает из предлежащего слоя кости (субхондрального), а также из синовиальной жидкости. Его структура складывается из основных клеток – хондроцитов – и межклеточного матрикса, складывающегося в основном из белка коллагена и гликозаминогликанов (гиалуроновой кислоты хондроитинсульфата и кератансульфата), связанных между собой. Именно строение матрикса обеспечивает хрящевой ткани его эластичность и упругость. Суставной хрящ, имеющий однородную структуру матрикса, называют стекловидным или гиалиновым. Испытывает нагрузку в покое и при движении. Его функция – амортизация и защита. За счет своей упругой и эластичной структуры он снижает нагрузки на кости суставов, предотвращая их удары друг о друга и повреждение.
Причины повреждения
Симптоматика
Болевой синдром при хрящевых патологиях – является ведущей жалобой. Обычно боли возникают после физической нагрузки, длительные. Степень их выраженности зависит от масштаба повреждения. Отек сустава, покраснение, тугоподвижность возникают вследствие воспалительного процесса. Как правило, пациенты не сразу обращаются к врачу, не имея представления о последствиях. Иногда первое обращение происходит уже тогда, когда в суставе развился артроз, являющийся необратимым.
Диагностика
Диагностические мероприятия включают осмотр врача, рентгенологическое исследование, УЗИ или МРТ (магнитно-резонансная томография). Эти методы дают визуализацию структур хряща и его повреждения. Артроскопия часто применяется как диагностический и одновременно лечебный метод при патологии сустава.
Лечение
Цели и задачи терапии уменьшить частоту воспалений, улучшить питание, устранить провоцирующие факторы травм, восстановить целостность и гладкость хряща и биомеханику сустава. Это достигается консервативными и хирургическими методами. Назначение противовоспалительных препаратов перорально снижает воспаление. Дополняют эту терапию пероральный прием хондропротекторов, наружное применение мазей. При необходимости противовоспалительные препараты вводят около- и внутрисуставно. Внутрисуставные инъекции гиалуроновой кислоты, обогащенной тромбоцитами плазмы возвращают нормальные свойства синовиальной жидкости, снижают воспалительную реакцию и способствуют регенерации хряща. К оперативным методам относится артроскопия, при которой после выявления участка повреждения выполняют устранение неровностей, абразивную хондропластику (восстановления целостности достижением образования фиброзного сгустка на его поверхности при микрофрактурировании субхондральной кости), мозаичную хондропластику (внедрение костно-хрящевых аутотрансплантатов). После операции курс реабилитации помогает быстро восстановить функции сустава. Все лечение в комплексе помогает предотвратить развитие остеоартроза и устранить болевую симптоматику, улучшая качество жизни пациента.
Сигнал хрящевого компонента сустава снижен что это значит
Всего осталось квот:

г. Москва, Мичуринский пр-т, 6
Федеральное государственное бюджетное учреждение «Оъединенная больница с поликлиникой» Управления делами Президента Российской Федерации
У меня при ходьбе боль в тазобедренном суставе и при ходьбе боль в передней части ноги ниже тазобедренного сустава, такая, что я идти не могу.
Лечилась табл. «Терафлекс», инъекции «Афлутоп».
На серии МРТ томограмм взвешенных по Т1 и Т2 в двух (трёх) проэкциях с жироподавлением травматических изменений не определяется.
Структура костей ткани неоднородна за счёт умеренных дистрофических изменений.
Капсула суставов тонкая, в полости суставов выпота нет.
Костные крыши ветлужных впадин сформированы хорошо, суставные щели умеренно сужены, конгруэнтность суставных поверхностей сохранена.
Целостность связочного аппарата не нарушена.
Сигнал хрящевого компонента сустава снижен, гиалиновый хрящ равномерно истончён.
Отмечается патологический МР сигнал от передних отделов фиброзно-хрящевой суставной губы левой вертлужной впадины, вследствие частичного дегенеративного повреждения.
Определяются минимально выраженные краевые осеофиты суставных поверхностей ветлужных впадин.
Окружающие мягкие ткани без видимой паталогии.
МР картина двухсторннего коксартроза 2 ст.
Частичное дегенеративное повреждение фиброзно-хрящевой суставной губы левой вертлужной впадины.
Очень прошу Вас прокоментируйте как специалист мой диагноз и что мне дальше делать.
Нужна ли мне оперция? Живу далеко от краевого центра и на лечении нахожусь у терапевта.
Заранее очень Вам благодарна.
Сигнал хрящевого компонента сустава снижен что это значит
Вопрос от Ксения
Телефон:
Вопрос: Добрый день! Мне 24 года.
Год назад 06.03.2011 была травма колена – колено не сгибалось и не разгибалось до конца без боли, был щелчок. Было сделано МРТ со следующей расшифровкой:
«На серии MP томограмм взвешенных по Т1 и Т2 в трех проекциях с жироподавпением костных травматических изменений не определяется.
Капсула сустава тонкая.
В полости сустава и супрапателлярном пространстве незначительное количество выпота.
Определяется участок остеохондрального повреждения медиального мыщелка большеберцовой кости, сопровождающийся истончением хряща над участком повреждения.
Суставная щель равномерная, конгруэнтность суставных поверхностей сохранена.
Во внутреннем мениске, в заднем роге и теле определяется патологический MP-сигнал от горизонтального повреждения мениска (II степени по Stoller).
Целостность крестообразных, коллатеральных связок сохранена. Собственная связка надколенника без особенностей.
Интенсивность сигнала от костного мозга не изменена.
Сигнал хрящевого компонента сустава в норме, суставной гиалиновый хрящ неравномерной толщины.
Интенсивность сигнала от клетчатки Гоффа без особенностей.
Подколенная ямка не изменена. Краевых остеофитов нет.
Окружающие мягкие ткани без видимой патологии.
Заключение: MP картина повреждения внутреннего мениска. Участок остеохондрального повреждения медиального мыщелка большеберцовой кости. Незначительный синовит»
Было проведено лечение: лазеротерапия (5 дней в больнице), тексамен, терафлекс, мази (хондроксид и ей подобные), эластичный бинт. Артроскопия не проводилась.
На сегодняшний день колено разгибается полностью, сгибается практически полностью, в конце дискомфорт. 25.01.2013 было сделано МРТ со следующей расшифровкой:
На серии MP томограмм взвешенных по Т1 и Т2 в трех проекциях с жироподавлением костных травматических изменений не определяется.
Капсула сустава тонкая.
В полости сустава минимальное количество выпота.
Структура костной ткани не изменена.
Суставная щель равномерная, конгруэнтность суставных поверхностей сохранена.
Во внутреннем мениске, в заднем роге определяется патологический МР-сигнал от дегенеративного горизонтального повреждения II степени по Stoller.
Целостность крестообразных, коллатеральных связок сохранена. Собственная связка надколенника без особенностей.
Интенсивность сигнала от костного мозга не изменена.
Сигнал хрящевого компонента сустава снижен, суставной гиалиновый хрящ обычной толщины, равномерный.
Интенсивность сигнала от клетчатки Гоффа без особенностей.
Подколенная ямка не изменена.
Краевых остеофитов нет.
Окружающие мягкие ткани без видимой патологии.
Заключение:
MP картина дегенеративного повреждения внутреннего мениска. Минимальный синовит.
Ответ:
С уважением, врач травматолог-ортопед Зотов В.В.
Травма колена в результате падения (рез-ты МРТ внутри)
Илья Ан
Новичок
На серии МР-томограмм, взвешенных по Т1 и Т2 в трех проекциях с жироподавлением:
В полости сустава, в супрапателлярной сумке определяется нерезко выраженное количество выпота.
Определяются линейные очаги субхондрального фиброза в медиальном мыщелке большеберцовой кости, в надколеннике, овальный очаг фиброза в толще медиального мыщелка бедренной кости; единичные мелкие узуративные дефекты в межмыщелковом возвышении большеберцовой кости.
Суставная щель незначительно сужена, минимально до 0,3 см, конгруэнтность суставных поверхностей сохранена.
Краевых остеофитов не выявлено.
В толще заднего рога медиального мениска определяется линейный горизонтальный очаг повышения МР сигнала, распространяющийся в тело и передний рог мениска, с распространением на нижнюю суставную поверхность и на дорзальную поверхность; по дорзальному контуру заднего рога и по латеральному контуру переднего рога определяются единичные параменисковые кисты размером до 0,3×0,4 см.
Передняя крестообразная связка неоднородна за счет очагов повышения МР сигнала, не утолщена, ее контуры и ход не изменены.
Целостность латерального мениска, задней крестообразной связки, коллатеральных связок сохранена.
Собственная связка надколенника без особенностей.
Сигнал хрящевого компонента сустава снижен, суставной гиалиновый хрящ неравномерный, истончен до 0,15 см.
Интенсивность от клетчатки Гоффа без особенностей.
Подколенная ямка не изменена. *
МР картина начальных явлений гонартроза.
—————
На серии МР-томограмм, взвешенных по Т1 и Т2 в трех проекциях с жироподавлением:
В полости сустава, в супрапателлярной сумке определяется нерезко выраженное количество выпота.
Определяются линейные очаги субхондрального фиброза в медиальном мыщелке большеберцовой кости, в надколеннике, овальный очаг фиброза в толще латерального мыщелка бедренной кости.
Суставная щель незначительно сужена, минимально до 0,3 см, конгруэнтность суставных поверхностей сохранена.
Краевых остеофитов не выявлено.
В толще заднего рога медиального мениска определяется линейный горизонтальный очаг повышения МР сигнала, с распространением на нижнюю суставную поверхность и на дорзальную поверхность, продолжающийся в единичную параменисковую кисту размером до 0,2×0,3 см.
Передняя крестообразная связка неоднородна за счет очагов повышения МР сигнала, нерезко истончена, ее контуры и ход не изменены.
Целостность латерального мениска, задней крестообразной связки, коллатеральных связок сохранена.
Собственная связка надколенника без особенностей.
Сигнал хрящевого компонента сустава снижен, суставной гиалиновый хрящ неравномерный, истончен до 0,15 см.
Интенсивность от клетчатки Гоффа без особенностей.
Подколенная ямка не изменена.
ЗАКЛЮЧЕНИЕ: МР картина структурных изменений заднего рога медиального мениска Ша ст. по Stoller и единичной параменисковой кисты; интралигаментарного повреждения передней крестообразной связки; нерезко выраженного бурсита, синовита.
Множественные нетравматические остеонекрозы крупных суставов у молодого человека, спровоцированные непродолжительным лечением глюкокортикоидами
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Асептический некроз (АН) чаще развивается у мужчин в возрасте 35–45 лет и носит двусторонний характер. В 90% случаев основными причинами развития АН служат злоупотребление алкоголем и длительная терапия глюкокортикоидами (ГК). Возникновение АН головок бедренных костей при применении ГК напрямую связано с дозой и продолжительностью их приема. Как правило, нетравматические остеонекрозы (ОН) развиваются при суммарной дозе ГК, эквивалентной ≥ 2 г преднизолона, на протяжении 2-3 мес. терапии. В статье приводится клинический случай развития множественных нетравматических ОН у молодого человека, получавшего ГК в течение относительно короткого периода времени.
Ключевые слова: остеонекроз, асептический некроз, аваскулярный некроз, глюкокортикоиды, осложнения глюкокортикоидной терапии.
Для цитирования: Башкова И.Б., Мадянов И.В. Множественные нетравматические остеонекрозы крупных суставов у молодого человека, спровоцированные непродолжительным лечением глюкокортикоидами // РМЖ. Ревматология. 2016. № 2. С. –128.
Для цитирования: Башкова И.Б., Мадянов И.В. Множественные нетравматические остеонекрозы крупных суставов у молодого человека, спровоцированные непродолжительным лечением глюкокортикоидами. РМЖ. 2016;2:125-128.
Avascular (or aseptic) necrosis (AN) occurs more frequently in men aged 35-45 and is bilateral. In 90% of patients, AN is mainly the result of alcohol abuse and long-term therapy with glucocorticoids (GCs). Avascular necrosis of the femoral head when taking GCs is directly associated with their dose and duration of use. Non-traumatic osteonecrosis (ON) generally occurs when receiving the total dosage of GCs that is equivalent to 2 g or more of prednisolone for 2 or 3 months. The paper describes the clinical case of multiple non-traumatic osteonecrosis in a young man who received GCs for a relatively short period of time.
Keywords: osteonecrosis, aseptic necrosis, avascular necrosis, glucocorticoids, side-effects of glucocorticoid therapy.
For citation: Bashkova I.B., Madyanov I.V. Multiple non-traumatic osteonecrosis of large joints in a young man provoked by short-term treatment with glucocorticoids // RMJ. Rheumatology. 2016. № 2. P. 125–128.
Приведен клинический случай множественных нетравматических остеонекрозов крупных суставов у молодого человека, спровоцированных непродолжительным лечением глюкокортикоидами
Остеонекроз (ОН) – поражение различных отделов кости множественной этиологии, возникающее в ответ на нарушение в ней кровообращения и приводящее к гибели костного мозга и трабекулярной кости [1]. Ежегодно во всем мире ОН тазобедренных, коленных, плечевых суставов и суставов других локализаций регистрируют примерно у 20 тыс. человек. Причем у одного больного может поражаться как один, так и несколько суставов. Например, симптоматический ОН головки бедра более чем в 10% случаев сопровождается вовлечением коленного и плечевого суставов, а у 3% больных встречается поражение суставов более 3-х анатомических областей [2].
Условно выделяют 4 категории ОН [1]:
1. Ишемический ОН (синонимы – аваскулярный или асептический некроз), развивающийся в ответ на локальное нарушение циркуляции при тромбозе основного сосуда или его ветвей, питающих кость.
2. ОН при хронических артритах, остеоартрозах, локальном и системном остеопорозе, при которых патологические изменения связаны с отеком костного мозга или субхондральных отделов кости. Наблюдающиеся при этом нарушения дифференцировки стромальных клеток и замещение костного мозга жировой тканью (как исход реактивного воспаления) неминуемо приводят к отеку (сдавлению) сосудов микроциркуляторного русла. Аналогичные изменения наблюдаются и в случае микропереломов костных трабекул при субхондральном остеопорозе.
3. ОН челюсти как нежелательная реакция терапии костных метастазов бисфосфонатами у онкологических больных.
4. Спорадический ОН (болезнь Легга – Кальве – Пертеса, болезнь Хасса и др.).
При асептическом некрозе (АН) гибель остеоцитов и клеток костного мозга наступает вследствие инфаркта кости, чему может способствовать недостаточное развитие в ней сосудистых коллатералей. В частности, недостаточное коллатеральное кровоснабжение свойственно области головки бедренной кости [3], что, вероятно, делает ее уязвимой в плане нарушения кровообращения.
АН, как правило, развиваются у молодых пациентов – в возрасте 35–45 лет [4], в 3 раза чаще у мужчин, в 75% случаев отмечается двустороннее поражение суставов [4, 5]. В 90% случаев основными причинами развития АН служат злоупотребление алкоголем и длительная терапия ГК [4]. В 5% случаев АН может быть обусловлен другими патологическими состояниями, круг которых достаточно широк. Среди них, в частности, системная красная волчанка (СКВ), ревматоидный артрит, системные васкулиты, различные коагулопатии, болезни накопления и многие другие [4, 6–11]. В 5% случаев причину АН установить не удается (идиопатический АН). Однако не исключено, что у некоторых больных с идиопатическим АН поражение кости обусловлено злоупотреблением алкоголя [1].
Из причинных факторов наиболее отчетливую связь с развитием АН обнаруживает терапия ГК. ОН – одно из серьезных осложнений лечения этими высокоэффективными лекарственными средствами, которые продолжают занимать достойное место среди современных фармакологических средств, используемых в ревматологической практике.
Развитие ОН при СКВ, дермато-/полимиозите, системных васкулитах сопряжено с длительным применением ГК в супрессивных дозах [12]. По наблюдениям В.В. Цурко, у пациентов, страдающих СКВ и получающих высокие дозы ГК, рентгенологическая картина АН головки бедренной кости развивается уже спустя 1,5–2 года от начала появления болей [13]. По данным Т. Yoshida et al., двустороннее поражение крупных суставов наблюдалось у 90% больных СКВ, находящихся на стероидной терапии, в период от 12 до 95 мес. (в среднем – через 51 мес.) [14].
Возникновение АН головок бедренных костей при применении ГК напрямую связано с дозой и продолжительностью их приема: риск увеличивается при получении суточной дозы преднизолона, превышающей 25 мг, на протяжении нескольких недель и месяцев, при достижении суммарной дозы более 3 г. В исследовании К.Н. Коо с соавт. было показано, что средняя доза преднизолона, при которой развивается АН, составляет в среднем 5928 мг, при этом магнитно-резонансные (МР) признаки АН становятся очевидными уже в течение 1 года (в среднем через 5,3 мес.) от начала стероидной терапии [15].
По мнению M. Mont et al., нетравматические ОН развиваются при суммарной дозе ГК, эквивалентной ≥ 2 г преднизолона, на протяжении 2–3 мес. терапии, при этом риск возникновения ОН весьма велик именно в период от 2 до 3 мес. [16].
Однако есть основания считать, что ОН при терапии ГК может возникать и при непродолжительных сроках лечения. Демонстрацией этого может служить следующий клинический случай.
Больной А., 24 года, госпитализирован в ревматологическое отделение Республиканской клинической больницы (г. Чебоксары) 1 декабря 2015 г. с жалобами на сильные постоянные боли, не исчезающие даже в состоянии покоя, в правом тазобедренном и обоих плечевых суставах, сопровождающиеся ограничением движений в них.
Из анамнеза заболевания: считает себя больным с 7 марта 2013 г., когда отметил появление головных болей в затылочной области, головокружения, нечеткость зрения, онемение в области губ, слабость в конечностях, задержку мочеиспускания. Бригадой скорой помощи был доставлен в Городскую больницу скорой медицинской помощи (г. Чебоксары), где на основании магнитно-резонансной томографии (МРТ) головного мозга с контрастированием, результатов люмбальной пункции и общеклинических исследований неврологом выставлен диагноз «острый рассеянный энцефаломиелит с преимущественным поражением ствола головного мозга: двусторонняя пирамидная недостаточность». Госпитализирован в неврологический стационар, где незамедлительно начата терапия ГК – внутривенное введение метилпреднизолона в дозе 1000 мг/сут в течение 5 дней с последующим назначением преднизолона из расчета 1 мг/кг массы тела в сочетании с противовирусным препаратом (ацикловиром). Кроме того, проводилась антибактериальная терапия, назначались ангиопротекторы, антиоксиданты, антигипоксанты и нейрометаболики. Терапия пероральными ГК продолжалась в течение 1 мес., после чего преднизолон был отменен. После выписки из стационара сохранялся субфебрилитет. При проведении МРТ головного мозга в динамике (17.05.2013 г.) патологических изменений не выявлено.
С октября 2013 г. стал отмечать периодически возникающие после нагрузки боли в тазобедренных суставах (ТБС) преимущественно слева. Движения в обоих ТБС были сохранены в полном объеме.
В первой половине 2014 г. неоднократно лечился стационарно по поводу «люмбоишиалгии, обусловленной остеохондрозом поясничного отдела позвоночника с протрузией межпозвонкового диска (МПД) L3-L4, грыжей МПД L4-L5, L5-S1», проводились курсы лечения нестероидными противовоспалительными препаратами (НПВП), витаминами группы В. Улучшение носило кратковременный характер. В связи с нарастанием болевого синдрома пациент нередко прибегал к самостоятельным внутримышечным инъекциям НПВП (диклофенак 75 мг/3 мл, кеторолак 30 мг/1 мл), продолжал работать (был занят физическим трудом). Постепенно стал отмечать ограничение отведения в ТБС.
В сентябре 2014 г. проведена МРТ ТБС, где на серии МР томограмм, взвешенных по Т1 и Т2 в 3-х проекциях, в т. ч. с жироподавлением (STIR), определялись деформация, неоднородность структуры головок и шеек бедренных костей за счет наличия участков патологического изменения сигнала – неоднородного на Т2, Т1 и STIR ВИ – полигональной формы с четкими неровными контурами размерами справа 4,8×5,0×4,6 см и слева 5,1×5,2×4,6 см со склеротическим краем гипоинтенсивного сигнала на Т1 взвешенном изображении. Отмечались отек костного мозга головок бедренных костей, их уплощение, более выраженные справа, с кистозными включениями размерами до 0,7 см с обеих сторон. Кроме того, определялись субхондральный склероз и кистозная трансформация вертлужных впадин с обеих сторон. Суставные щели ТБС были неравномерно сужены по ширине и содержали умеренное количество выпота. Сигнал хрящевого компонента суставов был снижен, гиалиновый хрящ неравномерно истончен. Определялись мелкие краевые остеофиты суставных поверхностей вертлужных впадин. На серии МР томограмм крестцово-подвздошные сочленения оказались интактными. Таким образом, у пациента выявлена МР картина двустороннего ОН головок бедренных костей III стадии.
Выявление двустороннего ОН ТБС на МРТ у пациента А. стало предметом консультации травматологом-ортопедом в октябре 2014 г. При объективном осмотре отмечались болезненность при пальпации в проекции головок обеих бедренных костей, умеренная гипотрофия мышц бедер, выраженное ограничение объема активных и пассивных движений в ТБС. Был выставлен диагноз «двусторонний вторичный коксартроз III рентгенологической стадии, АН головок обеих бедренных костей III стадии, контрактуры левого ТБС» и рекомендовано проведение тотального эндопротезирования (ТЭП) обоих ТБС в плановом порядке.
На рентгенограмме костей таза с захватом ТБС, выполненной накануне операции (19.02.2015 г.): суставные щели ТБС были неравномерно значительно сужены, определялись импрессионные переломы в субхондральных отделах головок бедренных костей с зонами коллапса и фрагментацией, костными разрастаниями суставных краев; периостальные наслоения в шейках бедренных костей; локальный остеопороз вертлужных впадин и вертелов бедренных костей (рис. 1).
20 февраля 2015 г. в условиях Федерального центра травматологии, ортопедии и эндопротезирования (ФЦТОЭ) (г. Чебоксары) проведено бесцементное ТЭП левого ТБС. При контрольном осмотре травматологом-ортопедом через 6 мес. клинических и рентгенологических признаков нестабильности эндопротеза левого ТБС не выявлено (рис. 2). В амбулаторных условиях пациент получал терапию НПВП, комбинированными препаратами кальция и витамина D (1000 мг/сут и 800 МЕ/сут), хондроитина сульфата и глюкозамина гидрохлорида (800 мг/сут и 1000 мг/сут), средствами, улучшающими микроциркуляцию.
Появление и усиление болей в плечевых суставах при движении, а затем и в покое, нарастание ограничения функции обоих плечевых суставов послужили поводом для проведения дообследования пациента в условиях стационара.
При поступлении в ревматологическое отделение РКБ в декабре 2015 г. при проведении физикального осмотра изменений со стороны внутренних органов выявлено не было, в то время как отмечались локальная болезненность при пальпации в проекции головок плечевых костей, уменьшение объема активных, в меньшей степени – пассивных, движений в плечевых суставах.
Общеклинические и биохимические анализы крови – в пределах референсных значений, за исключением низкого содержания витамина 25(ОН)D (10,49 нг/мл) и кортизола (110 нмоль/л при норме 150–660) в сыворотке крови. Сывороточный уровень паратгормона составил 15,34 пг/мл (при норме 15–65).
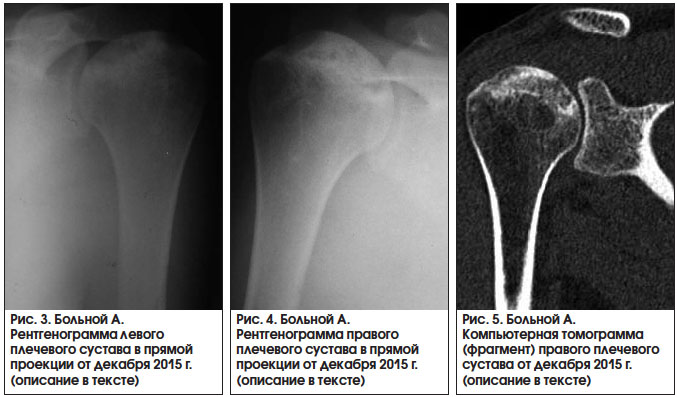
На рентгенограмме левого плечевого сустава выявлены смещение головки плечевой кости вверх и ротация ее кнутри, при этом головка кости была деформирована, уплощена, фрагментирована, отмечалась склерозно-кистозная перестройка ее костной структуры, суставная щель была неравномерна по ширине (рис. 3). На рентгенограмме (рис. 4) и компьютерной томограмме (рис. 5) правого плечевого сустава определялись импрессионный перелом и фрагментация головки плечевой кости с наличием неровной склерозированной зоны демаркации и ступеневидной деформации суставной поверхности глубиной до 0,6 см, склерозно-кистозная перестройка кости, неравномерное сужение суставной щели. Таким образом, у пациента выявлен двусторонний ОН плечевых суставов III рентгенологической стадии.
При проведении двухэнергетической рентгеновской абсорбциометрии Z-критерий в поясничном отделе позвоночника составил «-2,9» стандартного отклонения (СО), в проксимальном отделе правой бедренной кости – «-1,0» СО, т. е. у пациента наблюдалось снижение минеральной плотности кости ниже возрастной нормы, вероятно, обусловленное приемом ГК и дефицитом витамина D.
В марте 2016 г. в условиях ФЦТОЭ (г. Чебоксары) планируется проведение ТЭП правого ТБС.
Данный случай демонстрирует, что даже относительно непродолжительный период лечения ГК (около 1 мес.) может стать причиной множественных ОН крупных суставов.