симптом пайера что такое
Симптом пайера что такое
Синонимы синдрома Пайра. Двойной флинт Payr. Стеноз при двойном флинте (Payr). Синдром загиба селезенки.
Определение. Желудочное заболевание, характеризующееся приступами застоя газа и кала в области flexura lienalis.
Автор. Payr Erwin — немецкий хирург, Грейфсвальд. Лейпциг, 1871 —1946. Заболевание было известно давно; работа Рауг была опубликована в 1910 г.
Симптоматология синдрома Пайра:
1. Чувство давления или полноты в левом верхнем квадранте живота.
2. Давление или жгущая боль в области сердца, сердцебиение, одышка, чувство давления в позадигрудинной области, чувство сердечного страха.
3. Одно- или двусторонняя боль в плечевом поясе с иррадиацией в руку; боли в межлопаточной области.
Этиология и патогенез синдрома Пайра. Угол flexura lienalis, особенно при длинной поперечной ободочной кишке, часто является очень острым. При близком расположении обеих сторон флексуры (что и имеет место при «двойном флинте»), а также при соответствующем состоянии клапанного механизма и наличии спаек, создаются благоприятные условия для застоя газов и каловых масс. В большинстве случаев одновременно имеет место спазм толстого кишечника. Разрешающими факторами могут быть: эмоциональный стресс, прием тяжело перевариваемой и ведущей к развитию метеоризма пищи, перемена положения тела во время сна (горизонтальное положение вообще благоприятствует развитию приступа).
Дифференциальный диагноз. Гастрит. Язва двенадцатиперстной кишки. Стенокардия. S. Roemheld (см.). Панкреатопатия. Холецистопатия. Колопатия. Синдром гастро-френикус. Механические препятствия (в первую очередь опухоли). S. Ortner II (см.). S. Ogilvie (см.).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром Пайра ( Синдром селезеночного угла )
Синдром Пайра — врожденная аномалия толстого кишечника с хроническим обстипационно-болевым синдромом вследствие нарушения проходимости ободочной кишки при высокой фиксации ее селезеночного изгиба. Проявляется болями в левом подреберье, запорами, метеоризмом, тошнотой, рвотой. Диагностируется с помощью ирригографии, радионуклидного исследования кишечника, допплерографии абдоминальных сосудов, биопсии кишечной стенки. Для лечения используют слабительные, витаминные, противовоспалительные препараты, спазмолитики, пребиотики. При декомпенсации заболевания применяется одна из техник резекции ободочной кишки или лапароскопическое низведение ее селезеночного угла.
МКБ-10
Общие сведения
Болезнь Пайра (синдром селезеночного угла) — врожденная патология, при которой удлиненная поперечная ободочная кишка формирует патологический угол при переходе в нисходящую, из-за чего тормозится движение содержимого кишечника. Заболевание впервые было описано в работах немецкого хирурга Эрвина Пайра в 1905 году. Распространенность составляет 3,8%. Аномалия обычно манифестирует в детстве, у девочек выявляется в 3-4 раза чаще, чем у мальчиков. Синдром Пайра служит причиной около 6-7% хронических запоров. Болезнь часто сочетается с другими врожденными аномалиями толстой кишки, дополнительной хордой левого желудочка, синдромом недифференцированной дисплазии соединительной ткани, гастроптозом, нефроптозом.
Причины
Заболевание принадлежит к категории врожденных аномалий связочного аппарата ободочной кишки. Этиология синдрома селезеночного угла окончательно не установлена. Вероятнее всего, его возникновение вызвано сочетанием нескольких этиофакторов. По мнению специалистов в сфере гастроэнтерологии, проктологии, общей хирургии возможными причинами формирования патологического перегиба толстого кишечника в селезеночном углу считаются:
Патогенез
Механизм развития синдрома Пайра связан с нарушением физиологического пассажа содержимого толстого кишечника. Из-за укорочения связки, фиксирующей селезеночный угол ободочной кишки к диафрагме, возникает перегиб кишечной трубки с формированием так называемой пайеровской «двустволки». Сужение кишечного просвета препятствует свободному движению каловых масс. В результате застоя содержимого поперечная часть ободочной кишки растягивается, провисает, становится ригидной, снижается тонус продольных и циркулярных волокон ее мышечного слоя, что еще больше усугубляет моторно-эвакуаторную дисфункцию. При прогрессировании патологического процесса возникает тифлэктазия, нарушается функция запирательного илеоцекального аппарата. Рефлюкс каловых масс вызывает воспалительное поражение тонкого кишечника. Растяжение кишечной стенки сопровождается развитием характерного болевого синдрома. Резорбция токсичных веществ из кала провоцирует эндотоксикоз.
Классификация
При систематизации клинических форм синдрома Пайра учитывают ведущую клиническую симптоматику и стадию развития заболевания. С учетом преобладающих нарушений различают болевую, обстипационную и комбинированную формы патологии. Для выбора консервативного или оперативного лечения важно учитывать стадию болезни селезеночного угла:
Симптомы
Манифестация заболевания происходит в детском, реже подростковом возрасте. Основной признак — боли в левых отделах живота, которые значительно усиливаются после приема пищи, физической нагрузки, могут иррадиировать в прекардиальную область, левую половину поясницы. Болевой синдром всегда сопровождается хроническими запорами длительностью 3-5 суток и более. У пациентов, страдающих синдромом Пайра, возникают и другие диспепсические симптомы: тошнота, периодическая рвота, чувство раннего насыщения, тяжесть в животе, метеоризм, ухудшение аппетита. Нарушения общего состояния в виде головной боли, эмоциональной лабильности, снижения трудоспособности, потери веса связаны с хронической кишечной интоксикацией организма и развиваются при декомпенсированном варианте заболевания.
Осложнения
Болезнь Пайра может осложниться острой кишечной непроходимостью с многократной рвотой, задержкой стула и газов, прекращением перистальтики. При длительном копростазе наблюдаются ишемические повреждения стенки кишечника с ее последующим некрозом, что приводит к инфицированию брюшной полости и перитониту. Частым осложнением синдрома Пайра является рефлюкс-илеит, развивающийся у 85-86% больных вследствие постоянного забрасывания калового содержимого из слепой кишки в подвздошную. При этом отмечаются воспалительные изменения слизистой и нарушения функционирования илеоцекальной заслонки, сопровождающиеся усилением болевого синдрома. В 60-62% случаев возникает вторичный колит.
Диагностика
Постановка диагноза при синдроме Пайра зачастую затруднена, что обусловлено полиморфностью и неспецифичностью клинической картины заболевания, сходной с проявлениями других болезней пищеварительного тракта. Для обнаружения характерных признаков патологии требуется комплексное инструментальное обследование с использованием таких методов, как:
Изменения показателей общего анализа крови (лейкоцитоз, увеличение СОЭ, снижение уровня гемоглобина и эритроцитов) выявляются только в случае декомпенсированного течения болезни Пайра. В биохимическом анализе крови может наблюдаться гипопротеинемия, сдвиг электролитного равновесия, синдром цитолиза (повышение АСТ, АЛТ, щелочной фосфатазы), увеличение концентрации азотистых соединений (креатинина, мочевины).
Дифференциальная диагностика проводится с острым аппендицитом, холециститом, гастритом, острой и хронической кишечной непроходимостью, идиопатическим мегаколоном, болезнью Гиршпрунга, опухолями кишечника, спаечной болезнью, синдромом функциональной диспепсии, хроническими кишечными инфекциями, заболеваниями почек, патологией органов репродуктивной системы у женщин. Кроме наблюдения у гастроэнтеролога или проктолога могут быть рекомендованы консультации хирурга, инфекциониста, генетика.
Лечение синдрома Пайра
Выбор терапевтической тактики осуществляется с учетом стадии заболевания. Больным в фазе компенсации и субкомпенсации рекомендована высококалорийная диета с употреблением пищи, содержащей небольшое количество клетчатки и стимулирующей кислотное брожение. Ограничиваются продукты, замедляющие кишечную перистальтику: крепкий чай, какао, шоколад, кофе. Полезна ЛФК с выполнением упражнений для мышечного пресса и усиления перистальтической активности. Схема консервативного лечения синдрома Пайра включает:
По показаниям комплексную консервативную терапию дополняют противовоспалительными средствами, миотропными спазмолитиками, ферментными препаратами, пребиотиками, санаторно-курортным лечением с употреблением минеральных вод и их применением в виде лечебных микроклизм. При декомпенсированном течении болезни Пайра с прогрессированием болевого синдрома, моторно-эвакуаторных расстройств, сохраняющейся кишечной интоксикацией, неэффективностью консервативной терапии показана хирургическая коррекция. Операциями выбора являются резекция поперечной ободочной кишки с наложением коло-колоанастомоза «конец в конец» и фиксацией кишечника в анатомически правильном положении, лапароскопическое иссечение ободочно-селезеночной и ободочно-диафрагмальной связок для низведения селезеночного изгиба. При сочетании синдрома с долихосигмой выполняется левосторонняя гемиколэктомия или комбинированное вмешательство с резекцией сигмовидной кишки.
Прогноз и профилактика
Исход заболевания зависит от своевременности диагностики, правильного выбора терапевтической тактики, общего состояния больного, наличия интеркуррентных расстройств. После назначения комплексной консервативной терапии стойкое улучшение состояния отмечается у 85,4% пациентов. Прогноз относительно неблагоприятный при декомпенсированных формах синдрома Пайра, требующих радикальных операций по удалению части кишечника. Меры специфической профилактики заболевания не разработаны. Для предупреждения осложнений необходимо тщательное обследование больных с кишечными симптомами неизвестной этиологии, динамическое наблюдение за пациентами с диагностированной болезнью Пайра.
Синдром (болезнь) Пайра у взрослых. Что это такое, лечение не оперативно
Синдром Пайра – это заболевание кишечника, которое характеризуется различными симптомами. Чаще всего появляется боль и запор. При этом могут возникать осложнения – перитонит, ишемическое повреждение стенки кишечника и другое. Поэтому взрослым необходимо знать симптомы, способы диагностики и лечения патологии.
Общие сведения
Пища, которую съедает человек, переваривается в желудке. Затем она попадает в тонкий кишечник в виде густой пасты (химус). На массу воздействует желчь, кишечный сок, фермент. Когда химус продвигается по тонкому кишечнику, происходит его постепенное разрушение, всасывание питательных веществ и солей в кровь. Далее массы поступают в толстую кишку.
Там всасываются остатки воды, питательных веществ и солей. То есть химус становится обезвоженным и превращается в кал. В толстом кишечнике утилизируются неусвоенные компоненты. К примеру, токсины, углекислый газ. Утилизация осуществляется за счёт печени. Дополнительно кал проталкивается к анальному отверстию для его выведения из организма.
Толстый кишечник имеет несколько отделов (слепая, ободочная, прямая кишка). Самый длинный – это ободочная кишка. Её диаметр может достигать 6 см.
У ободочной кишки есть отделы:
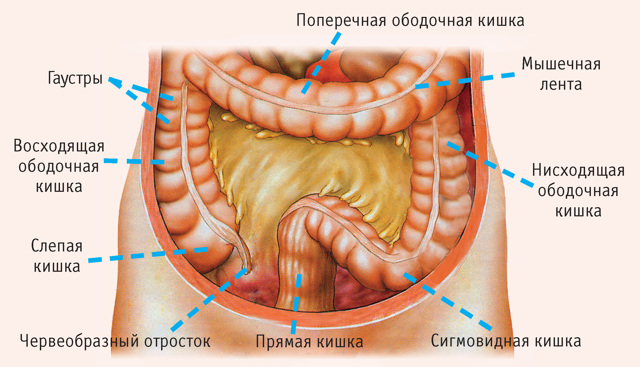
А также формируется патологический перегиб в месте, где поперечная ободочная кишка переходит в нисходящую. Кал не может быстро выходить из организма и освобождать место для новых масс, появляется затор. Другое название патологии– синдром селезёночного угла.
Заболевание впервые описывал немецкий хирург Эрвин Пайр. Это было в 1905 г. По сравнению с мальчиками, у девочек патология встречалась в 3 – 4 раза чаще.
Причины
Синдром Пайра является врождённым заболеванием. До конца не удалось установить причины, которые приводят к патологии. Считают, что возникновение синдрома связано с сочетанием нескольких факторов. Гастроэнтерологи, проктологи, хирурги выделили возможные причины, которые вызывают патологию. Они указаны в таблице.
Дополнительно возможны другие признаки, свидетельствующие о слабости соединительной ткани.
Классификация
Синдром Пайра имеет классификацию.
Выделяют следующие стадии заболевания:
Симптомы
Синдром Пайра у взрослых имеет симптомы, которые похожи на другие патологии желудочно-кишечного тракта (ЖКТ). Поэтому часто врачи ошибаются с диагнозом и назначают неверное лечение.
Симптомы, которые могут свидетельствовать о синдроме:
В чем опасность синдрома, осложнения
В норме акт дефекации должен осуществляться ежедневно для выведения токсических веществ из организма. При задержке кала они всасываются в кровь, развивается интоксикация. Это основная опасность синдрома Пайра. Вследствие интоксикации снижается иммунная защита, организм становится подвержен различным заболеваниям.
Дополнительно твёрдые массы вызывают раздражение слизистой оболочки кишечника, возможно появление язв. А если человек сильно тужится, чтобы кал вышел из организма через прямую кишку, допускается развитие геморроя (воспаление, тромбоз, патологическое расширение геморроидальных вен, которые образуют узлы вокруг прямой кишки).
Дополнительно нельзя исключать колоноптоз – опущение ободочной кишки. В результате возможно развитие острой непроходимости кишечника и заворотка кишок (иногда).
Дополнительные осложнения, которые нельзя исключать при синдроме Пайра:
Вероятность появления осложнений увеличивается при несвоевременной или неправильно назначенной терапии.
Диагностика
Синдром Пайра, который могут обнаружить у ребёнка или взрослого, нуждается в диагностике. Обследование позволяет определить заболевание и назначить терапию.
Прежде чем направить пациента на диагностику, врач-гастроэнтеролог:
Дополнительно гастроэнтеролог может посоветовать посетить проктолога (в случае геморроя) и хирурга (при необходимости оперативного вмешательства). А также человеку выписывают направление на обследование. Методы диагностики указаны в таблице.
| Название | Описание |
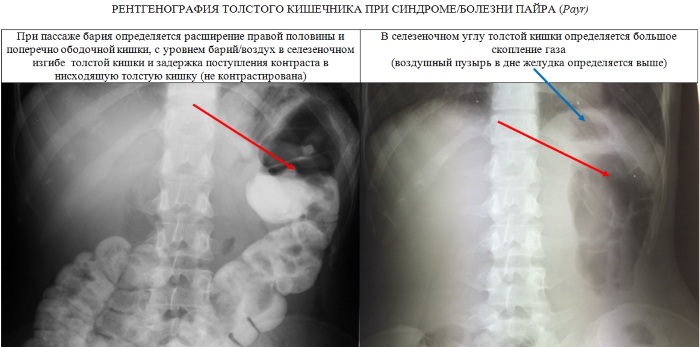
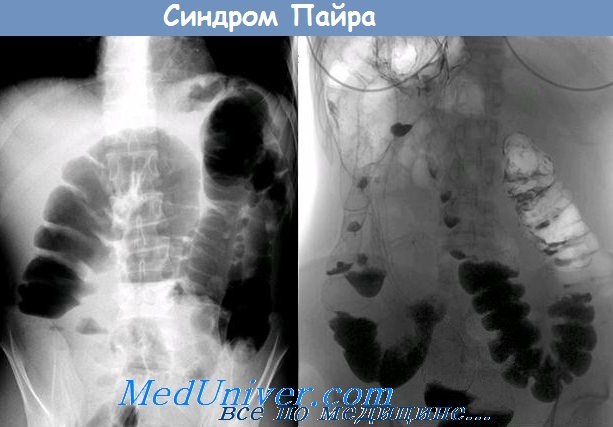
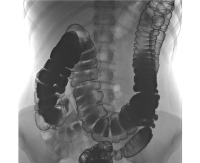
| Анализ крови | Данное исследование является одним из основных методов лабораторной диагностики, который позволяет оценить общее состояние организма. При подозрении на синдром Пайра назначают клинический анализ крови. Он позволяет определить воспаление, инфекцию, опухоль. В листе результата указывают количество различных показателей (гемоглобин, эритроциты и другое). Дополнительно врач может назначить сдачу крови для определения следующих показателей: Для выполнения исследования берут капиллярную (из пальца) или венозную кровь. Результат считают более точным, если использовался биоматериал из вены. При синдроме Пайра есть изменения в следующих показателях: Существует 3 варианта ирригоскопии: Этапы проведения процедуры: 1. Пациент снимает одежду ниже пояса и ложится на кушетку на бок. Человека просят согнуть ноги в коленях и прижать их к животу. 2. В прямую кишку вводят наконечник клизмы. В устройстве находится контраст. Чаще всего применяют бариевую смесь (в воде растворяют сульфат бария). В ходе введения вещества медицинский работник может попросить пациента перевернуться на другой бок, живот, спину. При поступлении контраста делают серию снимков. 3. При распределении вещества выполняют общий снимок. 4. Пациента просят опорожнить кишечник. 5. Делают снимок, чтобы оценить функциональность кишечника. 6. Если проводится двойное контрастирование, кишечник заполняют воздухом и делают снимок. Ирригоскопия занимает 20 – 50 мин. |
| Ультразвуковая допплерография сосудов брюшной полости (УЗДГ) | Процедура, которая позволяет изучить кровоток в сосудах брюшной полости. При помощи УЗДГ есть возможность определить: Основа метода – способность ультразвуковых волн отражаться от сосудов. Во время исследования всё видно на экране в режиме реального времени. Причём медицинский работник может измерить скорость и равномерность кровотока. Этапы проведения УЗДГ: 1. Человек снимает одежду до пояса и ложится на кушетку. 2. На брюшную полость наносят гель для улучшения визуализации. 3. Ультразвуковым датчиком водят по брюшной полости. Если необходимо, при выполнении обследования медицинский работник может попросить пациента перевернуться на бок, задержать дыхание. 4. Человека просят вытереть кожный покров. Длительность процедуры – от 20 до 60 мин. |
| Колоноскопия | Метод подразумевает исследование толстого кишечника. При помощи колоноскопии возможно детально рассмотреть слизистую оболочку органа. Дополнительно допускается: Процедура выполняется при помощи колоноскопа. Устройство представляет собой мягкий и гнущийся зонд, оснащённый видеокамерой и освещением. Камера передаёт изображение на экран в режиме реального времени, а также есть возможность сделать снимок отдельной зоны кишечника. Дополнительно в комплекте есть трубка для нагнетания воздуха и щипцы для взятия образца ткани. При выполнении исследования возможно применение обезболивания. К примеру, если у пациента низкий порог болевой чувствительности или есть страх перед процедурой. Этапы проведения процедуры: 1. Пациента просят снять одежду ниже пояса и лечь на кушетку, подогнув ноги. 2. При необходимости вводят обезболивающий препарат. 3. Анальное отверстие обрабатывают антисептическим средством. 4. В прямую кишку вводят колоноскоп и постепенно продвигают его, наблюдая за процессом через монитор. При необходимости нагнетают воздух, чтобы расправить складки кишечника. 5. После окончания осмотра аппаратура извлекается из анального отверстия. Исследование занимает 15 – 40 мин. |
| Компьютерная томография (КТ) брюшной полости | Исследование основано на рентгеновском излучении. При помощи КТ есть возможность получить высококачественные снимки в трёхмерной проекции. Если необходимо улучшить визуализацию, перед исследованием в организм человека вводят контрастное вещество. При помощи МРТ есть возможность выявить различные заболевания брюшной полости, включая образования (язвы, опухоли). Этапы проведения процедуры: 1. Пациента просят раздеться до пояса и лечь на кушетку. 2. При необходимости вводят контрастное вещество. 3. Кушетка располагается относительно исследуемой области. 4. Начинается исследование. Во время работы томографа важно лежать неподвижно. При необходимости человека могут попросить задержать дыхание. 5. После того, как томограф закончил работу, человек может одеться. Длительность процедуры – от 20 до 40 мин. |
| Магнитно-резонансная томография (МРТ) брюшной полости | Обследование основано на магнитном излучении. При помощи процедуры есть возможность получить высококачественные снимки в трёхмерной проекции. МРТ позволяет выявить заболевания брюшной полости, включая образования (язва, опухоль). Если необходимо улучшить визуализацию, в организм человека вводят контрастное вещество. Этапы проведения МРТ зависят от типа томографа: 1. Открытый. Человеку необходимо снять одежду до пояса, лечь на кушетку, над которой расположен томограф. При необходимости вводят контрастное вещество. Томограф начинает свою работу. Во время исследования необходимо находится неподвижно. Дополнительно могут попросить задержать дыхание. Человек может одеться, когда работа томографа закончена. Данный вид МРТ проходит для людей с боязнью замкнутого пространства (клаустрофобия), массой тела более 120 кг. 2. Закрытый. Человек раздевается до пояса, ложится на кушетку. При необходимости вводят контрастное вещество. Кушетка задвигается в аппарат, томограф начинает свою работу. При исследовании нужно лежать неподвижно. Если необходимо, человека могут попросить задержать дыхание. После того, как томограф закончил свою работу, пациенту разрешают одеться. МРТ брюшной полости занимает 30 – 50 мин. |
| Гистология толстого кишечника | Метод позволяет определить наличие опухолей доброкачественного и злокачественного характера. Дополнительно по результатам гистологии есть возможность определить колит и другие заболевания ЖКТ. Сначала проводят биопсию, то есть берут образец ткани. Затем делают гистологию – это исследование биоматериала под микроскопом. |
Каждое исследование требует соблюдения подготовительных правил. Их порекомендует специалист. Стоимость диагностики различна. Всё зависит от списка процедур, города, организации. Поэтому цену нужно уточнять в клинике.
Можно пройти диагностику бесплатно. Для этого необходимо обратиться в поликлинику с полисом обязательного медицинского страхования (ОМС).
Лечение диетой
Синдром Пайра у взрослых требует соблюдения правильного питания.
Принципы диеты:
Консервативное лечение
Для того, чтобы облегчить состояние человека, при заболевании могут назначить консервативную терапию.
А именно:
Метод лечения должен быть подобран специалистом. Врач учитывает стадию заболевания, проявление симптомов, индивидуальные особенности организма.
Лекарственные препараты
Синдром Пайра у взрослых – это заболевание, при котором могут назначить применение лекарственных препаратов. Медикаменты позволяют устранить негативные симптомы и облегчить состояние человека. В таблице указаны лекарственные препараты, которые назначаются при синдроме Пайра.

| Название группы | Эффект от применения | Перечень средств |
| Слабительные | Препараты способствуют выведению каловых масс из организма. | Гутталакс, Микролакс, Дюфалак |
| Спазмолитики | Медикаменты позволяют уменьшить спазм гладкой мускулатуры. | Но-шпа, Дюспаталин, Тримедат |
| Противорвотные | Лекарственные средства данной группы устраняют рвоту и тошноту. | Метоклопрамид, Церукал, Мотилиум |
| Ветрогонные | Препараты борются с повышенным газообразованием в ЖКТ. | Эспумизан, Саб Симплекс, Мотилегаз Форте |
| Успокоительные | Средства нормализуют эмоциональное состояние человека, устраняют раздражительность. | Ново-Пассит, Персен, Тенотен |
| Антацидные | Препараты образуют защитный слой на слизистой оболочке ЖКТ. Дополнительно антациды способствуют выведению токсинов, газов и микроорганизмов из пищеварительного тракта. А также медикаменты нормализуют выход каловых масс. | Фосфалюгель, Альмагель, Ренни |
| Анальгетики | Средства устраняют болевые ощущения. | Анальгин, Парацетамол |
| Нестероидные противовоспалительные средства (НПВС) | Препараты уменьшают воспаление, боль и температуру. | Нурофен, Дексалгин, Пенталгин |
| Витамины группы В | Средства восстанавливают дефицит, так как при заболевании развивается недостаточность витаминов группы В из-за нарушенного всасывания. Дополнительно данная группа препаратов восстанавливает функцию печени. | Комбилипен, Мильгамма |
Физиотерапия
Чтобы уменьшить интенсивность боли, врач может направить пациента на физиотерапию (воздействие на организм природных факторов).
При синдроме Пайра используют следующие методы:
Прогноз
Прогноз на выздоровление зависит от своевременности диагностики и правильного выбора терапии. По статистическим данным, после назначения комплексного лечения, состояние улучшилось у 85% пациентов с синдромом Пайра. Поэтому при правильной терапии прогноз благоприятный. Когда синдром находится на последней стадии, повышается вероятность осложнений.
Заболевание, при котором формируется патологический перегиб в месте, где поперечная ободочная кишка переходит в нисходящую – это синдром Пайра. Болезнь является наследственной. В качестве симптомов выделяют длительный запор, болевые ощущения в животе, рвоту. Для уточнения диагноза проводят обследование.
После получения результатов, взрослому назначают лечение, которое может включать в себя соблюдение правильного питания, приём лекарственных препаратов, использование физиотерапии. Если выявили позднюю стадию синдрома, консервативное лечение будет неэффективно, потребуется хирургическая операция.
Самое главное – уменьшить вероятность осложнений. Для этого необходимо обратиться к врачу при появлении симптомов заболевания, чтобы своевременно провести диагностику и назначить терапию.
Видео о синдроме Пайра
Проблемы с кишечником, синдром Пайра:
 Разновидности обезболивания:
Разновидности обезболивания: