синдром арта что это такое
Синдром вертебральной артерии
Синдром вертебральной артерии
Учитывая, что причиной синдрома могут различные факторы, иногда возникают трудности с трактовкой такого диагноза, как синдром вертебральной артерии, так как этим синдромом можно обозначить самые различные состояния, например, такие как острые нарушения кровообращения. Но в клинической практике наибольше значение имеют дегенеративно-дистрофические изменения в шейном отделе позвоночника и аномальные явления со стороны атланта, которые приводят к нарушению кровотока в бассейне вертебральных артерий и появлению симптомов нарушения мозгового кровообращения.
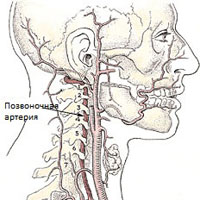
Различают экстракраниальный и интракраниальный отделы позвоночной артерии.
Значительная часть экстракраниального отдела позвоночные артерии проходят через подвижный канал образованный отверстиями в поперечных отростках позвонков. Через этот канал проходит также симпатический нерв (нерв Франка). На уровне С1-С2 позвоночные артерии закрываются только мягкими тканями. Такая анатомическая особенность прохождения позвоночных артерий и мобильность шейного отдела значительно увеличивают риск развития компрессионного воздействия на сосуды со стороны окружающих тканей.
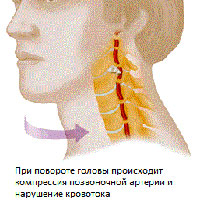
Возникающая компрессия со стороны окружающих тканей приводит к компрессии артерии вегетативных окончаний и констрикции сосудов вследствие рефлекторного спазма, что приводит к недостаточному кровоснабжению головного мозга.
Дегенеративные изменения в шейном отделе (остеохондроз, артроз фасеточных суставов, унковертебральный артроз, нестабильность двигательных сегментов, грыжи дисков, деформирующий спондилез, костные разрастания (остеофиты), мышечные рефлекторные синдромы (синдром нижней косой мышцы, синдром передней лестничной мышцы)- являются нередко причиной компрессии позвоночный артерий и развития синдрома вертебральной артерии. Чаще всего, компрессия возникает на уровне 5-6 позвонков, чуть реже на уровне 4-5 и 6-7 позвонков. Наиболее частой причиной развития синдрома позвоночной артерии является унковертебральный синдром. Близкое расположение этих сочленений к позвоночным артериям приводит к тому, что даже небольшие экзостозы в области унковертебральных сочленений приводят к механическому воздействию на позвоночные артерии. При значительных унковертебральных экзостозах возможно значительное сдавление просвета вертебральных артерий.
Достаточно значимую роль в развитии синдрома вертебральной артерии играют аномалии Кимберли, Пауэрса.
Симптомы
По клиническому течению различают две стадии синдрома вертебральной артерии функциональную и органическую.
Для функциональной стадии синдрома вертебральной артерии характерна определенная группа симптомов: головные боли с некоторыми вегетативными нарушениями кохлеовестибулярные и зрительные нарушения. Головная боль может иметь различные формы, как острая пульсирующая, так и ноющая постоянная или резко усиливающаяся особенно при поворотах головы или длительных статической нагрузке. Головная боль может распространяться от затылка ко лбу. Нарушения в кохлеовестибулярной системе могут проявляться головокружением пароксизмального характера (неустойчивость покачивание) или системного головокружения. Кроме того, возможно некоторое снижение слуха. Нарушения зрительного плана могут проявляться потемнением в глазах, ощущением искр, песка в глазах.
По типу гемодинамических нарушений различают несколько вариантов синдрома позвоночной артерии (компрессионная, ирритативная, ангиоспатическая и смешанная формы).
Сужение сосуда при компрессионном варианте происходит вследствие механической компрессии на стенку артерии. При ирритативном типе синдром развивается вследствие рефлекторного спазмам сосуда из-за ирритации симпатических волокон. В клинике, чаще всего, встречаются комбинированные (компрессионно-ирритативные) варианты синдрома позвоночной артерии. При ангиоспастическом варианте синдрома также имеется рефлекторный механизм, но возникает от раздражения рецепторов в области двигательных сегментов шейного отдела позвоночника. При ангиоспастическим варианте преобладают вегето-сосудистые нарушения и симптоматика не так сильно обусловлена с поворотами головы.
Клинические типы синдрома
Заднешейный симпатический синдром (Барре – Льеу)
Задне-шейный синдром характеризуется головными болями с локализацией в шейно-затылочной области с иррадиацией в переднюю часть головы. Головная боль, как правило, постоянная нередко по утрам особенно после сна на неудобной подушке. Головная боль может при ходьбе, езде на автомобиле, при движениях в шее. Головная боль также может быть пульсирующей, прокалывающей с локализацией в шейно-затылочной области и с иррадиацией в теменную лобную и височную зоны. Головная боль может усиливаться при поворотах головы и сопровождается как вестибулярными, так и зрительными и вегетативными нарушениями.
Мигрень базилярная
Базилярная мигрень возникает не в результате компрессии вертебральной артерии, а вследствие стеноза вертебральной артерии, но клинически имеет много общего с другими формами синдрома позвоночной артерии. Как правило, мигренозный приступ начинается с резкой головной боли в области затылка, рвотой, иногда с потерей сознания. Возможны также зрительные нарушения, головокружение, дизартрия, атаксия.
Вестибуло – кохлеарный синдром
Нарушения со стороны слухового аппарата проявляются в виде шума в голове, снижения восприятия шепотной речи и фиксируются изменениями данных при аудиометрии. Шум в ушах имеет стойкий и продолжительный характер и тенденцию к изменению характера при движении головы. Кохлеарные нарушения ассоциированы с головокружениями (как системными, так и несистемными).
Офтальмический синдром
При офтальмическом синдроме на первом плане зрительные нарушения, такие как мерцательная скотома, снижение зрения фотопсия могут также быть симптомы конъюнктивита (слезотечение гиперемия конъюнктивы). Выпадение полей зрения может быть эпизодическим и в основном связаны с изменением положения головы.
Синдром вегетативных изменений
Как правило, вегетативные нарушения не проявляются изолированно, а сочетаются с одним из синдромов. Вегетативные симптомы, как правило, следующие: ощущение жара, чувство похолодания конечностей, потливость, изменения кожного дермографизма, нарушения сна.
Преходящие (транзиторные) ишемические атаки
Ишемические атаки могут иметь место при ишемической стадии синдрома вертебральной артерии. Наиболее частыми симптомами таких атак являются: преходящие моторные и чувствительные нарушения, нарушения зрения, гемианопсия, атаксия, приступы головокружения, тошнота, рвота, нарушение речи, глотания, двоение в глазах.
Синкопальный вертебральной синдром (Синдром Унтерхарншайта)
Эпизод синкопального вертебрального синдрома представляет собой острое нарушение кровообращения в области ретикулярной формации мозга. Этот эпизод характеризуется краткосрочным отключением сознания при резком повороте головы.
Эпизоды дроп-атаки
Эпизод дроп-атаки (падения) обусловлен нарушением кровообращения в каудальных отделах ствола мозга и мозжечка и клинически будет проявляться тетраплегией при запрокидывании головы. Восстановление двигательных функций достаточно быстро.
Диагностика
Диагностика синдрома вертебральной артерии представляет определенные сложности и Нередко происходит как гипердиагностика, так и гиподиагностика синдрома вертебральной артерии. Гипердиагностика синдрома часто обусловлена недостаточным обследованием пациентов особенно при наличии вестибуло-атактического и/или кохлеарного синдрома, когда врачу не удается диагностировать заболевания лабиринта.
Для установления диагноза синдрома позвоночной артерии необходимо наличие 3 критериев.
Лечение
Лечение синдрома вертебральной (позвоночной) артерии состоит из двух основных направлений: улучшение гемодинамики и лечение заболеваний приведших к компрессии позвоночных артерий.
Медикаментозное лечение
Противовоспалительная и противоотечная терапия направлена на уменьшение периваскулярного отека возникающего из-за механической компрессии. Препараты, регулирующие венозный отток (троксерутин, гинко-билоба, диосмин). НПВС (целебрекс, лорноксикам, целекоксиб)
Сосудистая терапия направлена на улучшение кровообращения головного мозга, так как нарушения гемодинамики имеют место у 100% пациентов с этим синдромом. Современные методы диагностики позволяют оценить эффективность лечения этими препаратами и динамику кровотока в сосудах головного мозга с помощью УЗИ исследования. Для сосудистой терапии применяются следующие препараты: производные пурина (трентал) производные барвинка (винкамин,винпоцетин) антагонисты кальция (нимодипин) альфа-адреноблокаторы (ницерголин) инстенон сермион.
Нейропротективная терапия
Одно из самых современных направлений медикаментозного лечения является применение препаратов для улучшения энергических процессов в головном мозге, что позволяет минимизировать повреждение нейронов вследствие эпизодических нарушений кровообращения. К нейропротекторам относятся: холинергические препараты (цитиколин, глиатилин), препараты улучшающие регенерацию (актовегин, церебролизин), нооотропы (пирацетам, мексидол), метаболическая терапия (милдронат, Тиотриазолин, Триметазидин)
Симптоматическая терапия включает использование таких препаратов, как миорелаксанты, антимигренозные препараты, антигистаминные и другие.
Лечение дегенеративных заболеваний включает в себя немедикаментозные методы лечения, такие как ЛФК, физиотерапия, массаж, иглотерапия, мануальная терапия.
В большинстве случаев применение комплексного лечения включающего как медикаментозное, так и немедикаментозное лечение, позволяет добиться снижения симптоматики и улучшить кровообращение головного мозга.
Хирургические методы лечения применяются в тех случаях, когда имеется выраженная компрессия артерий (грыжей диска, остеофитом) и только оперативная декомпрессия позволяет добиться клинического результата.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Синдром Арта
Синдром Арта — это редкое генетическое Х-сцепленное заболевание, которое характеризуется нарушением синтеза пуриновых соединений. Патология возникает при мутации в гене PRPS1. Основные клинические проявления включают задержку психомоторного развития, сенсоневральную тугоухость, множественные координационные нарушения. Диагностика синдрома предполагает генетическое исследование, проведение ЭНМГ, МРТ мозговых тканей, анализов на продукты азотистого обмена. Лечение поддерживающее: комплексные реабилитационные программы, установка кохлеарных имплантатов, профилактика и коррекция инфекционных осложнений.
МКБ-10
Общие сведения
Синдром Арта входит в группу заболеваний, вызванных PRPS1-мутациями. Также к этой категории принадлежат болезнь Шарко-Мари-Тута, Х-сцепленная несиндромальная сенсоневральная глухота. Синдром Арта встречается крайне редко, не всегда поддается диагностике. Распространенность патологии составляет менее 1 случая на 1 млн. населения. Мутации, ответственные за развитие клинической симптоматики, являются Х-сцепленными, поэтому болеют преимущественно мальчики, а девочки становится носителями или страдают легким вариантом заболевания.
Причины
Благодаря современным достижениям в сфере генетики установлено, что синдром Арта вызван мутациями гена PRPS1, который локализован на длинном плече Х-хромосомы в локусе Xq22.1-q24.47. Болезнь передается по наследству от здоровой матери-носителя мутантного гена ее сыновьям, у которых развивается полная клиническая картина, и дочерям, которые чаще выступают в роли носителей. Вероятность передачи мутации PRPS1 ребенку составляет 50%.
Патогенез
Фермент фосфорибозилпирофосфатсинтетаза (PRS) необходим для первого этапа образования нуклеотидов: преобразования рибозы-5-фосфата до 5-фосфорибозил-1-пирофасфата в реакции фосфорилирования. У страдающих синдромом Арта нарушается структура PRS1, который в основном находится в нервной ткани, но сохранена функция PRS2 в печени, поэтому пурины частично синтезируются, и заболевание не является летальным.
Нуклеотиды выполняют роль строительного материала для ДНК, участвуют в передаче сигналов внутри клетки, являются компонентами клеточных энергетических систем. Поэтому нарушение их образования проявляется серьезными проблемами функционирования организма, прежде всего, нервной системы. Предположительно, тяжелые неврологические признаки синдрома обусловлены снижением уровня гуанозинтрифосфата (ГТФ).
Симптомы
Основные признаки патологии включают прогрессирующее ухудшение слуха, задержку умственного развития, разнообразные нарушения двигательной активности. Синдром проявляется различными комбинациями нарушений в первые месяцы после рождения ребенка. Большинство симптомов появляются в течение 1-2 лет жизни, а после этого возраста присоединяется ухудшение зрения, связанное с атрофией зрительного нерва.
У больных определяется легкая или умеренная степень умственной отсталости, однако точно выявить степень нарушения когнитивных способностей не представляется возможным из-за сочетанных нарушений зрения и слуха. Расстройства моторной сферы представлены снижением мышечной силы и тонуса, потерей чувствительности в конечностях, изменениями рефлекторной активности.
Изредка синдром наблюдается у женщин, которые являются гетерозиготными носителями мутации PRPS1. Признаки возникают в возрасте старше 20 лет и состоят в прогрессирующем снижении слуха вследствие сенсоневральной тугоухости. Описаны единичные проявления других патогномоничных симптомов у пациентов женского пола: атаксия (2 случая), снижение тонуса мышц (1 случай), гиперрефлексия (1 случай).
Осложнения
Синдром Арта, как правило, протекает тяжелее других вариантов нарушений PRPS1, поскольку сопровождается выраженным иммунодефицитом. Пациенты страдают от рецидивирующих инфекций дыхательных путей, пищеварительного тракта, оппортунистических инфекций и генерализованных воспалительных процессов. Септические осложнения нередко заканчиваются смертью ребенка в раннем возрасте.
Нарушения работы зрительного и слухового анализатора, задержка интеллектуального развития, расстройства двигательной функции — все это приводит к ранней инвалидизации. Синдром Арта отличается необратимым характером патологических нарушений, что сокращает продолжительность жизни больных, ухудшает ее качество, провоцирует проблемы с социализацией.
Диагностика
Педиатр, который выявляет типичный для наследственного заболевания симптомокомплекс, направляет ребенка на детальное обследование в генетический центр. После обнаружения у больного клинических признаков синдрома Арта (умственной отсталости, снижения слуха, двигательных расстройств) назначается комплекс диагностических методов:
Лечение синдрома Арта
Синдром относится к категории неизлечимых заболеваний, поэтому медицинская помощь направлена на замедление прогрессирования симптоматики, максимально возможную адаптацию к жизни. Больным необходимо пожизненное поддерживающее лечение, в том числе в формате проживания в специализированных реабилитационных центрах. Помощь пациентам, у которых выявлен синдром Арта, включает несколько направлений, основными из которых являются:
Экспериментальное лечение
В медицине продолжается поиск новых методов терапии для контроля симптоматики при болезни Арта. Получены обнадеживающие результаты при использовании S-аденозилметионина (SAM), который способствовал редукции клинических проявлений у 2 пациентов. Эффект препарата реализуется за счет пополнения запасов пуриновых нуклеотидов в организме. Терапия считается экспериментальной, требует дальнейшего клинического тестирования.
Прогноз и профилактика
Синдром Арта протекает более тяжело, чем другие варианты мутаций PRPS1, поэтому он нередко заканчивается смертью мальчиков раннего возраста. Для женщин-носителей гена прогноз относительно благоприятный, они имеют хорошее качество и продолжительность жизни. Основу профилактики составляет генетическое консультирование семей, где были случаи подозрительных на синдром Арта патологий, которое проводится на этапе планирования беременности.
Что такое артропатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вишнева Е. М., кардиолога со стажем в 26 лет.
Определение болезни. Причины заболевания
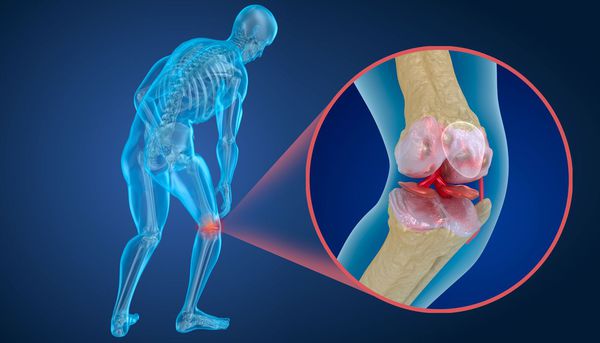
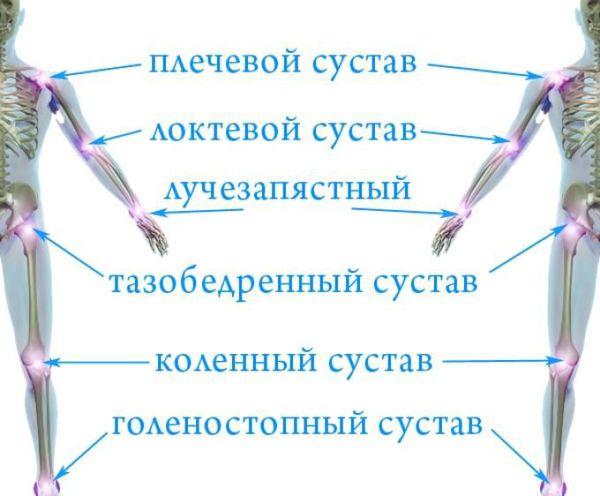
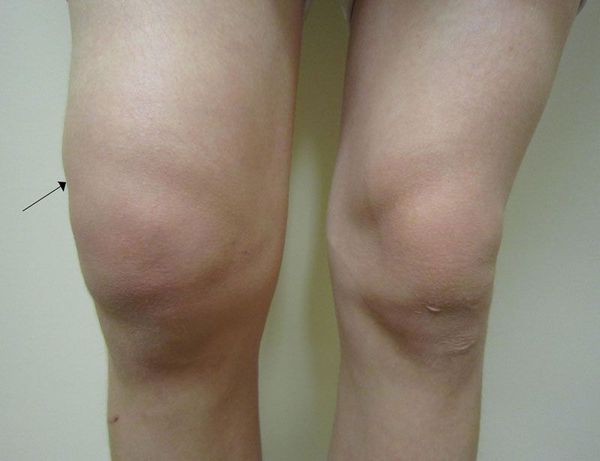
Артропатия — это патология, которая объединяет все состояния с симптомами поражения суставов: болью, деформацией и/или нарушением движения в суставах.
В связи с этим выделяют внутрисуставные и внесуставные причины артропатий:
При описании артропатий часто пользуются терминами «артрит», «артроз», «ревматизм суставов». В быту пациенты используют образные описания: «суставы скрипят, хрустят, затекают». Часто страдает не один, а сразу несколько суставов или суставных групп.
Факторы риска развития артропатии:
В зависимости от характера нагрузки могут страдать разные группы суставов. Например, при некоторых спортивных нагрузках развиваются энтезопатии (поражения сухожилий) — «локоть теннисиста», «локоть игрока в гольф» и др. При занятиях лыжным спортом страдают опорные суставы — тазобедренные и коленные. При сидячей работе чаще поражаются мелкие суставы шейного отдела позвоночника.
Распространённость
Симптомы артропатии
Главным симптомом артропатии является боль в суставах — артралгия.
Механическая артралгия связана с нагрузкой: возникает во время нагрузки или сразу после неё и облегчается в покое. При повреждении сухожильно-связочного аппарата боль возникает при определённых движениях: при подъёме, повороте, сгибании или разгибании в суставе. Также могут беспокоить боли стартового характера: когда человек встаёт после длительного сидения, спускается или поднимается по лестнице.
Патогенез артропатии
Артропатия подразумевает поражение не только суставных поверхностей и хрящей. Часто при артропатиях страдают околосуставные ткани: связки, сухожилия, капсулы суставов. При системных заболеваниях поражаются ещё и внутренние органы, например почки, сердечно-сосудистая система и печень.
Патогенез артропатии зависит от её варианта и этиологии.
Артрит — это воспаление, которое затрагивает все среды сустава. Артрит может быть реактивным и аутоиммунным.
Реактивный артрит — это воспаление сустава, которое развивается одновременно с инфекцией или после неё. Если реактивный артрит вызван инфекцией в полости коленного сустава, он может привести к разрушению сустава.
При гемартрозе (кровоизлиянии в полость сустава) первоначальный острый артрит крупных суставов (коленных, голеностопных, локтевых, плечевых) сменяется вторичными деструктивными изменениями, ограничением подвижности сустава или полным его обездвиживанием.
Артропатия часто сопровождается ограничением движений. Причины могут быть разными:
Классификация и стадии развития артропатии
По характеру процесса:
По локализации:
По этиологии, т. е. причинам возникновения:
По количеству поражённых суставов:
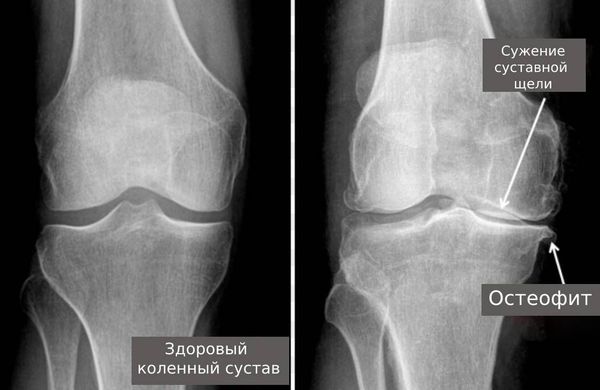
Стадии поражения суставов можно определить с помощью рентгенологического исследования:
Степень функциональной недостаточности суставов:
Стадии поражения связаны со степенями функциональной недостаточности суставов. Например, для первой стадии поражения сустава, как правило, характерна первая степень функциональной недостаточности.
Осложнения артропатии
Артропатии различаются по своему характеру, течению и прогнозу. Некоторые сопровождаются непродолжительными суставными болями, другие значительно затрудняют жизнь пациента.
Когда суставы сгибаются и разгибаются не полностью, нарушаются оси конечностей, вдоль которых распространяется основная механическая нагрузка на тело. Из-за систематического нарушения правильной оси конечности увеличивается нагрузка на другие суставы, что вызывает вторичные дегенеративные изменения. Особенно это имеет значение, когда речь идёт об опорных суставах: коленных, тазобедренных, голеностопных.
Несмотря на то, что в большинстве случаев болезни суставов не угрожают жизни, они снижают качество жизни пациента: человек не может заниматься спортом и выполнять бытовые повседневные дела. Иногда пациент вынужден менять работу.
Из-за невозможности жить полноценно могут развиваться депрессивные расстройства. Поэтому важно своевременно диагностировать болезнь и как можно раньше начать лечение, пока изменения в суставах не стали необратимыми.
Диагностика артропатии
Диагноз «артропатия» ставится, когда исключены все возможные заболевания сустава.
Анализ жалоб и сбор анамнеза
Диагностика артропатий начинается с анализа жалоб и сбора анамнеза. Задача врача на этом этапе:
1. Уточнить характер суставных болей:
Факторы риска дебюта:
Физикальное обследование
При объективном физикальном обследовании врач осматривает пациента в положениях стоя, сидя и лежа на кушетке. Изменение осанки, походки, формы и положения сустава иногда указывает на артропатию.
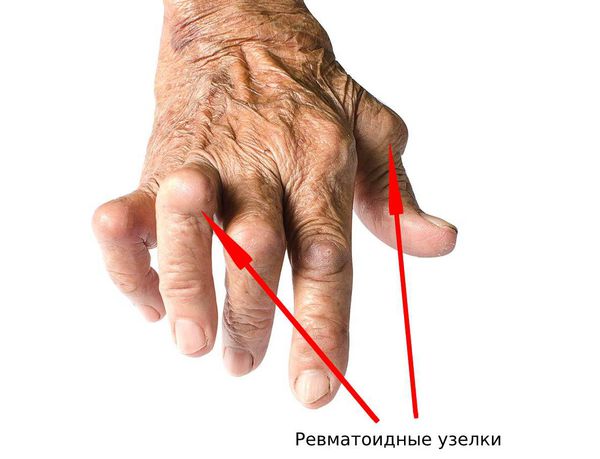
При осмотре кожи нужно обратить внимание на наличие высыпаний. Сыпь может быть признаком псориаза, который в 70 % случаев сопровождается псориатическим артритом. При ревматоидном артрите появляются ревматоидные узелки.
Осмотр волосистой части головы необходим для выявления алопеции. Выпадение волос характерного для диффузных болезней соединительной ткани, например системной красной волчанки.
Для диагностики поражения сухожильно-связочного аппарата проводят обследование суставов. Оно включает осмотр, пальпацию, исследование объёма активных, пассивных и резистивных движений:
Инструментальная и лабораторная диагностика
Инструментальные методы исследования обладают разной информативностью и имеют свои показания.
УЗИ суставов помогает выявить дегенеративные изменения сухожилий, связок и суставных хрящей, наличие жидкости в полости суставов.
Рентгеновское исследование позволяет визуализировать костные структуры, выявить эрозии суставных поверхностей или остеофиты.
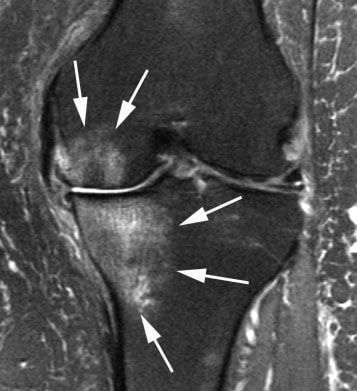
С помощью МРТ суставов можно оценить внутренние среды суставов, мягкотканные и костные структуры. Исследование обязательно проводят при травмах и с целью дифференциальной диагностики. МРТ позволяет на ранних стадиях дифференцировать артриты, особенно глубоко расположенных суставов (сакроилеальные сочленения, например), внутренние разрывы менисков и связок. Из-за высокой стоимости назначается не всегда.
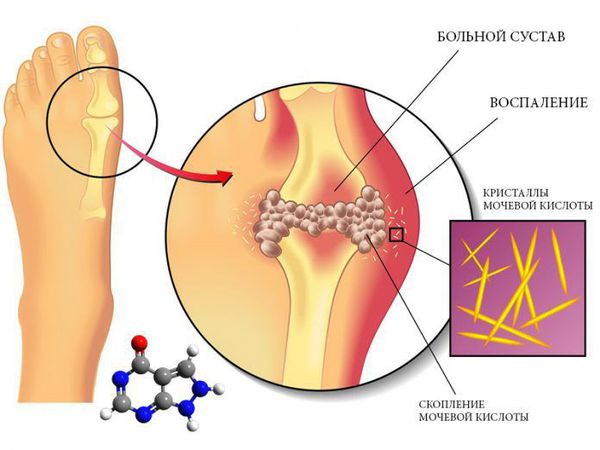
Лабораторная диагностика помогает выявить признаки системных ревматических заболеваний. Для этого выполняют ревмопробы: определяют уровень ревматоидного фактора, антинуклеарных антител, антистрептолизина О и С-реактивного белка в крови. Также делают общий анализ крови с развёрнутой лейкоцитарной формулой, анализ на общий белок, альбумин, циркулирующие иммунные комплексы и мочевую кислоту.
Антинуклеарные антитела специфичны для различных системных заболеваний: ревматоидный артрит, системная красная волчанка, системная склеродермия, анкилозирующий спондилоартрит, болезнь Шегрена и др.).
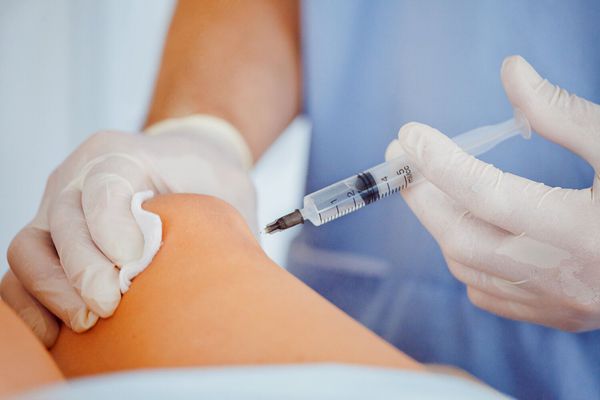
Инвазивные методы применяются как в диагностике, так и в лечении. С помощью пункции суставов возможно исследовать синовиальную жидкость и вводить препараты в полость суставов.
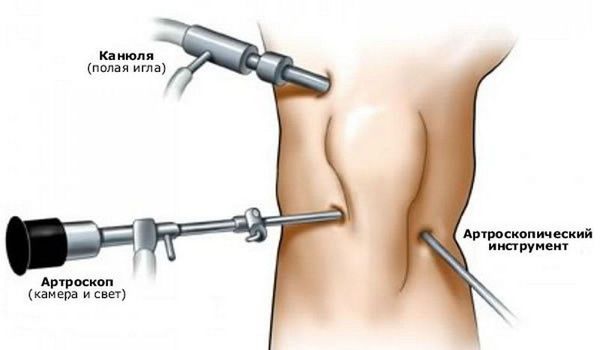
Артроскопия — это хирургическая процедура, позволяющая при помощи оптического оборудования осмотреть полость суставов и выполнить вмешательства на суставных хрящах и связках.
Дифференциальный диагноз
Дифференциальный диагноз артропатии направлен на уточнение характера поражения суставов, локализации и причины.
Лечение артропатии
Лечение артропатии определяется её причинами и характером. Выделяют медикаментозные методы лечения и немедикаментозные (лечебная гимнастика, физиотерапия).
Медикаментозные методы лечения
Лекарственные средства разделяют на базисные, влияющие на аутоиммунные механизмы развития заболеваний, и симптоматические, воздействующие на основные симптомы — боль, отёк, воспаление.
Нестероидные противовоспалительные препараты (НПВП) используются как симптоматические средства — они купируют суставную боль. Они должны назначаться только по показаниям из-за возможных побочных эффектов: расстройств кроветворения, повреждения печени и желудка, нарушения функции почек. Использование мазей с нестероидными противовоспалительными средствами возможно в комплексной терапии для усиления её эффекта.
При инфекционных артритах инъекции могут вызвать осложнения, даже гнойный артрит. При реактивных артритах введение гормонов может затруднить диагностику и привести к затяжному течению заболевания.
Прогноз. Профилактика
Прогноз во многом зависит от способности пациента следовать врачебным рекомендациям, заниматься лечебной физкультурой для суставов и соблюдать меры профилактики.
Профилактика артропатий бывает первичной и вторичной.
Первичная профилактика направлена на предотвращение заболевания. Для этого необходимо: