синдром бааструпа что это такое
Медицинский научно-практический центр вертебрологии и нейроортопедии профессора Курганова М.Л.
официальный сайт профессора Михаила Леонтьевича Курганова
Болезнь Бострупа: симптомы и лечение.

Причины возникновения
Обычно болезнь развивается при наличии искривления позвоночника. Этот патологический изгиб вызывает большую нагрузку на суставы позвонков, особенно на их задние отделы, что в свою очередь оказывает негативное влияние на состояние костной ткани.
Вторая причина – врождённая патология развития остистых отростков, при которой они увеличиваются в размерах. Третья, не менее частая причина – профессиональные заболевания, которые связаны с постоянным поднятием тяжестей.
И, наконец, причиной могут стать такие заболевания, как:
Остеохондроз
Спондилит, особенно при наличии туберкулёза
Сколиоз
Врождённый вывих бедра.
Нарушения обмена веществ, например, ожирение.
Травмы позвонков — вывихи и переломы.
Также возможны и другие причины, например, интоксикация, или даже одновременное наличие сразу нескольких вышеперечисленных факторов.
Выявить заболевание на ранней стадии довольно проблематично, так как симптомы могут отсутствовать на протяжении длительного периода времени, и только после того, как структура костной ткани будет нарушена очень сильно, а это уже последняя стадия, начинают проявляться те или иные симптомы.
Клиническая картина
Основной симптом болезни Бострупа – болезненность в районе остистых отростков позвоночника, и именно на этот симптом должно быть направлено основное лечение. Чаще всего боль локализуется в области поясницы и отдаёт в ягодицу или бедро, что особенно ощущается в момент разгибания позвоночного столба.
В покое боль относительно умеренна, но резко усиливается при попытке пошевелиться или при нагрузке. В некоторых случаях может присоединиться мышечно-тонический синдром, основными проявлениями которого можно считать плотность и болезненность при пальпации. При неосложнённом мышечно-тоническом синдроме боль локализуется только в самой мышце, а при осложнённом она может влиять на ближайшие сосуды и нервные окончания. Это является причиной нарушения микроциркуляции в кровяном русле и патологии со стороны нервных структур.
Ещё один характерный признак болезни Бострупа – ограничение движений в поражённом отделе позвоночника. То есть, если это поясница, то человек не может согнуть или разогнуть спину, а также поворачиваться вправо или влево.
Диагностика

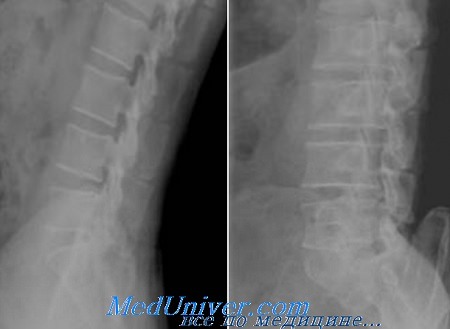
Диагностика основывается на рентгенологической картине позвоночника в боковой проекции. На снимке без труда можно увидеть расширения остистых отростков и увеличение их высоты. Также заметны зоны перестройки костной ткани, что выглядит как белая полоса. Отмечается наличие склерозирования и остеофитоза.
Во время осмотра пациент предъявляет жалобы на резкую болезненность при надавливании в месте поражения. Обязательно проведение дифференциального диагноза с болезнью Бехтерева, при которой отмечаются такие же симптомы. Что же касается осложнений, то они будут возникать в зависимости от причин появления заболевания и от степени поражения костной ткани позвоночника.
Консервативная терапия
Лечение болезни Бострупа чаще всего проводится в стационаре. На начальных стадиях оно обычно консервативное и здесь назначаются такие препараты, как миорелаксанты, а для уменьшения болевых ощущений применяют противовоспалительные лекарственные средства из группы НПВС. В некоторых случаях проводятся лекарственные блокады и введение глюкокортикоидов.
Если повреждение было вызвано травмой, а также если структура костной ткани нарушена очень сильно, применяется хирургическое вмешательство.
«Целующиеся» позвонки
Рубрика МКБ-10: M48.2
Содержание
Определение и общие сведения [ править ]
Синдром Бострупа характеризуется болью в поясничной области при разгибании позвоночника.
Описал синдром в 1933 г. датский рентгенолог Ch. Baastrup (1885-1950).
Этиология и патогенез [ править ]
Есть мнение, что эта форма патологии позвоночника провоцируется физическими перегрузками.
Этому синдрому свойственна деформация остистых отростков позвонков, развивающаяся при чрезмерном поясничном лордозе вследствие давления их друг на друга.
Клинические проявления [ править ]
«Целующиеся» позвонки: Диагностика [ править ]
При этом на спондилограммах наблюдается склерозирование остистых отростков, их расширение в краниокаудальном направлении, формирование на них остеофитов, между которыми образуются ложные суставы, а иногда и сращения («целующиеся» остистые отростки, или феномен Бострупа).
Дифференциальный диагноз [ править ]
«Целующиеся» позвонки: Лечение [ править ]
Полиморфизм этиологии и патогенеза вертебралгий и болей в паравертебральной области определяет многообразие подходов к лечению этих болей и обусловливающих их патологических процессов. В ряде случаев необходима ортопедическая помощь.
Есть мнение о том, что ежедневный прием препарата, содержащего 500 мг кальция и 200 МЕ витамина D3, приводит к снижению выраженности болевого синдрома, нормализации структуры костей при остеопатии.
На всех этапах развития патологического процесса целесообразно применение хондропротекторов, прежде всего хондроитин сульфата и глюкозамин гидрохлорида, а также комбинированных препаратов Глюкозамин/хондроитина сульфат, представляющего их наиболее рациональное сочетание. Эти препараты уменьшают боль и скованность в пораженных суставах, оказывают обезболивающее и противовоспалительное действие, стабилизируют состояние межпозвонковых дисков и суставных хрящей и даже обеспечивают тенденцию к регрессу уже проявившихся деструктивных проявлений в хрящевой ткани; к тому же, будучи биологически чистыми продуктами, они не вызывают привыкания и побочных явлений.
Баструпа cиндром
Эпидемиология
Частота данного заболевания увеличивается с возрастом [1]
Клиническая картина
Нередко целующиеся остистые отростки являются случайной находкой и наиболее часто встречаются у обследуемых старческого возраста. Типичной картиной болезни Бааструпа является боль в спине в вертикальном положении, уменьшающаяся при сгибании.
Патология
Близкое сближение и взаимный контакт двух смежных остистых отростков с расширением, уплощением и склерозированием соприкасающихся костных поверхностей, что является одной из возможным источником болевого синдрома в спине, усиливающегося при разгибании и уменьшающегося при сгибании.
Синдром Бааструпа может приводить к дегенеративной гипертрофии, воспалительным изменениям и даже формированию псевдоартроза с формированием капсулы (сумки/буры). Данная капсула может разрастаться по срединной линии между желтыми связками формируюя эпидуральную кисту с дальнейшим увеличением предсуществующего стеноза позвоночного канала [2]. Данное состояние чаще втречается у пациентов с гиперлордозом поясничного отдела.
Диагностика
Рентгенография
Рентгенография проводится в положении разгибания и сгибания. Выявляпется контакт смежных остистых отростков со склерозированием их обращенных друг к другу поверхностей. Остистые отростки иногда увеличены в размере.
Компьютерная томография (КТ)
Аналогичные рентгенологическим изменения со склерозированием смежных остистых отростков. Могут обнаруживаться сочетанные юкстаартикулярные кисты. Описаны случаи стрессовых переломов остистых отростков.
Магнитно-резонансная томография (МРТ)
Радионуклидная диагностика
При остеосцинтиграфии определяется неспецифическое усиление захвата РФП в области остистых отростков [5, 6]. На ПЭТ/КТ с 18F-ФДГ визуализируется усиление захвата РФП межостистыми связками.
Дифференциальный диагноз:
Синонимы
Этимология
Заболевание описано датским радиологом Christian Ingerslev Baastrup в 1933 году [3].
Синдром бааструпа что это такое
Синонимы. Osteoarthrosis interspinalis. Diarthrosis intespinosa (Mayer). Феномен Baastrup. «Целующийся отросток» («kissing spine», англ.).
Определение синдрома Бострупа. Хроническое заболевание остистых отростков позвонков.
Авторы. Baastrup Christian Ingerslev — датский рентгенолог, Копенгаген, 1888—1950. Первое описание образования сустава между остистыми отростками принадлежит Mayer (Бонн, 1824). Baastrup изучил это заболевание в 1933—1934 гг.
Симптоматология синдрома Бострупа:
1. Продолжительные боли в крестцовой области после резкого наклона или значительной нагрузки на позвоночник.
2. Болезненность при надавливании на остистые отростки.
3. Рентгенологические данные: расширение остистых отростков в кранио-каудальном направлении с развитием склеротических очагов. Образование остеофитов в верхних и нижних отделах остистых отростков, которые, близко соприкасаясь друг с другом («целующийся отросток»), образуют сочленение (феномен Baastrup).
4. Выраженный лордоз в поясничной области.
5. Заболевание развивается в среднем и пожилом возрасте.
Этиология и патогенез синдрома Бострупа. Врожденный порок развития остистых отростков поясничных позвонков (?). Против этого предположения свидетельствуют пожилой возраст больных, а также предрасположенность к заболеванию лиц некоторых профессий (кучера). Ткани между отростками, по-видимому, вследствие сильного давления отростков, разрушаются.
Края костей подвергаются трению, что приводит к развитию нового сочленения или к деформации костей. Остеофиты образуются вследствие окостенения пораженных тканей.
Дифференциальный диагноз синдрома Бострупа. Ишиалгия. (S. Cotugno). S. Бехтерев—Strumpell—Marie. Ревматический спондилоартрит. Возрастной спондилоартроз. Спондилез.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром бааструпа что это такое
Казанская государственная медицинская академия
ФГАОУ ВПО «Казанский федеральный университет», Казань
Казанская государственная медицинская академия
Боль в спине: остеохондроз или остеоартрит?
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2015;115(10-2): 78-82
Есин Р. Г., Лотфуллина Н. З., Есин О. Р., Боль в спине: остеохондроз или остеоартрит?. Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2015;115(10-2):78-82.
Esin R G, Lotfullina N Z, Esin O R, Back Pain: osteochondrosis or osteoarthritis?. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2015;115(10-2):78-82.
https://doi.org/10.17116/jnevro201511510278-82
Рассматриваются вопросы дифференциальной диагностики и лечения боли в спине. Авторы рекомендуют изменения в позвоночнике, которые в отечественной медицинской литературе обозначаются как «остеохондроз», называть общепринятым термином «позвоночный остеоартрит». В статье изложены вопросы диагностики и лечения миогенной боли, боли при фасеточном синдроме, грыже межпозвонкового диска, шейной и поясничной радикулопатии, стенозе позвоночного канала, межостистом бурсите. Авторы рекомендуют для лечения ноцицептивной боли в спине использовать декскетопрофен (фламадекс) и адьюванты (баклофен, флупиртин).
Казанская государственная медицинская академия
ФГАОУ ВПО «Казанский федеральный университет», Казань
Казанская государственная медицинская академия
Боль в спине (БС) является междисциплинарной проблемой. Исторически сложилось так, что БС подробно начали изучать неврологи в 60-х годах прошлого века в рамках «вертеброневрологии», которая в настоящее время получила международное название «мануальная медицина». В настоящее время лечением БС занимаются как неврологи и мануальные терапевты, так и ревматологи, терапевты, врачи общей практики. Единство диагностической терминологии является непременным условием преемственности лечения пациентов. К типичным ошибкам лечения БС можно отнести формулировку диагноза согласно устаревшим принципам [1].
1. Миогенная боль
Наиболее частой формой БС является миогенная боль (МБ) [2], связанная с образованием в скелетных мышцах миогенных триггерных зон. Их этиология до настоящего времени является предметом дискуссий, но, несомненно, важнейшей причиной является работа мышц в нефизиологичных режимах (длительные статические, чаще всего, позные перегрузки) [3].
В настоящее время в зарубежной литературе появился термин «неспецифическая боль в нижней части спины», которую можно определить как боль, возникающую при отсутствии симптомов неврального повреждения или признаков серьезного заболевания. Под этим термином скрывается МБ, и так как ее причину невозможно верифицировать инструментальными методами, она не требует подтверждения дополнительными диагностическими процедурами (кроме мануального исследования) и специфического лечения. Вторичная Б.С., возникающая вследствие серьезных соматических заболеваний (специфическая БС) встречается менее чем в 15% случаев всех эпизодов боли в нижней части спины [4], остальные случаи приходятся на неспецифическую БС.
Лечение МБ в спине соответствует общим принципам лечения ноцицептивной боли [5]: при сильной боли — нестероидные противовоспалительные средства (НПВС) 1—2 дня, одним из эффективных НПВС, обладающим выраженным анальгетическим эффектом, является декскетопрофен (фламадекс); адьюванты (баклосан, тизанидин, флупиртин) 7—10 дней; физиотерапия; кинезиотерапия (фитнес-программа). Этот вид лечения является оптимальным и патогенетически обоснованным, так как позволяет не только уменьшить боль, но и устранить миогенные триггерные зоны. Декскетопрофен (фламадекс) — это чистый правовращающий стереоизомер кетопрофена. Он является мощным НПВП для быстрого устранения выраженной острой боли различного генеза, достаточно редко вызывает серьезные побочные эффекты, превосходя по переносимости такие НПВП, как диклофенак, кетопрофен и кеторолак.
2. Остеохондроз
Для обозначения возрастных изменений позвоночника, протекающих с компрессией невральных структур или без нее, в отечественной практике уже более 50 лет используется термин «остеохондроз». В настоящее время назрела очевидная необходимость в отказе от этого термина в его устаревшем понимании и использовании его международной трактовки. Остеохондроз — одно из заболеваний центров оссификации у детей, характеризующееся дегенерацией или асептическим некрозом с последующей реоссификацией, включающее различные формы асептических некрозов эпифизов [6]. Остеохондрозы отличаются анатомическим распределением, течением и прогнозом. Обычно они вызывают болевые симптомы и приводят к ортопедическим последствиям. Позвоночным остеохондрозом является болезнь Шейерманна, проявляющаяся локальными изменениями тел позвонков (клиновидная деформация), приводящая к БС, развитию кифоза, образованию грыж Шморля.
3. Позвоночный остеоартрит (ПОА)
Учитывая вышеизложенные факты, правомочен вопрос — как квалифицировать те изменения позвоночника, которые в отечественной литературе длительное время рассматривались как остеохондроз? Для этого в зарубежной литературе используется термин «ПОА», который проявляется снижением высоты дисков (с образованием грыжи диска или без), артрозом межпозвонковых суставов, образованием остеофитов тел позвонков (спондилез), реактивными изменениями (гиперплазия) суставных капсул и связок позвоночника [7]. Эти изменения могут вызывать компрессию невральных структур (радикулопатия, миелопатия), а могут протекать и без этих осложнений, проявляясь, в первую очередь, болевым синдромом. Нозологические формы, входящие в групповое понятие ПОА, приведены ниже, но принципы купирования боли при них универсальны:
1. Блокада ноцицептивного потока из поврежденных тканей в ЦНС с помощью местных анестетиков (мази, гели, пластыри) или препаратов для системного применения.
2. Снижение в очаге воспаления синтеза индукторов воспаления, которое достигается назначением НПВС, например фламадекса.
3. Адъюванты (баклосан, тизанидин, флупиртин).
4. Опиоидные анальгетики. При наличии противопоказаний к назначению НПВС или их недостаточной эффективности в сочетании с адьювантами пациент нуждается в назначении опиоидных анальгетиков (трамадол).
5. Лечение коморбидных расстройств (тревога, депрессия).
3.1. Дегенерация межпозвонковых дисков и фасеточных суставов. Фасеточный синдром
Фасеточный синдром проявляется совокупностью симптомов, включающих, в зависимости от локализации поражения, локальную или отраженную боль в шее, голове, плече и проксимальной части верхней конечности, поясничной, ягодичной областях и в бедре, иррадиирующей не по дерматомному или анатомическому типу, причиной которой является остеоартрит межпозвонковых суставов. Боль слабо выраженная, тупая, может быть уни- или билатеральной [8]. Клиническая диагностика фасеточного синдрома нередко затруднительна, его проявлениями являются: эпизодическая острая поясничная и шейная боль, обычно интермиттирующая, чаще спонтанная, возникающая несколько раз в месяц или в год; у большинства пациентов отмечаются персистирующее напряжение тканей вокруг воспаленного сустава и защитное мышечное напряжение; обычно бо́льший дискомфорт и боль причиняют наклоны назад, чем вперед; боль из поясничных фасеточных суставов иррадиирует в ягодицу и верхнюю часть бедра, редко — ниже колена или до стопы (в отличие от корешковой боли). Боль обычно не иррадиирует в переднюю поверхность бедра; боль из шейных фасеточных суставов иррадиирует в околосуставную область или в верхнюю часть спины и плеча, редко — в переднюю часть грудной клетки или пальцы (в отличие от корешковой боли).
Данные, полученные при помощи МРТ, обеспечивают установление предварительного диагноза. Для подтверждения того, что боль вызвана именно изменениями соответствующего фасеточного сустава, требуется диагностическая внутрисуставная инъекция местного анестетика в этот сустав (блокада медиальной ветви заднего корешка). Процедура проводится подготовленным специалистом под контролем флуороскопии.
Примерный алгоритм лечения фасеточного синдрома следующий. Физиотерапия в сочетании с системным применением НПВС (например, фламадекс) и адъювантов (баклосан, флупиртин) является обоснованной стартовой терапией. Следующим шагом является проведение блокад шейных фасеточных суставов или введение в фасеточный сустав местных анестетиков или кортикостероидов, которые эффективны для симптоматического облегчения боли. При депрессии целесообразно назначение антидепрессантов. При неэффективности консервативной терапии используется радиочастотная деструкция (радиочастотная нейротомия), позволяющая денервировать сустав и тем самым устранить боль.
3.2. Грыжа пульпозного ядра (грыжа межпозвонкового диска, ГМД)
ГМД — это пролапс ядра межпозвонкового диска через разрыв окружающего фиброзного кольца. Боль возникает когда ГМД компримирует спинальный корешок с развитием радикулопатии с сенсорными и двигательными расстройствами в зоне иннервации поврежденного корешка [8]. Боль усиливается при движении и уменьшается в горизонтальном положении, ее характер давящий, распирающий, мозжащий. Но если при ГМД поясничного отдела горизонтальное положение является оптимальным для уменьшения боли, то при шейной дискогенной боли пациенты нередко испытывают ее усиление в положении лежа, что вынуждает их отдыхать полусидя.
Для диагностики ГМД необходимо проведение МРТ позвоночника. Электромиография может помочь в установлении пораженного корешка. Поскольку асимптомные ГМД встречаются достаточно часто, врач должен тщательно сопоставить результаты МРТ-исследования с клиническими данными, прежде чем признать ГМД причиной боли и других имеющихся симптомов.
Одним из важных дифференциально-диагностических критериев дискогенного конфликта в позвоночном канале (радикулоишемии) является хороший эффект от введения аминофиллина (10 мл 2,4% раствора внутривенно медленно или капельно на 100—200 мл 0,9% раствора натрия хлорида).
Поскольку у большинства пациентов с ГМД улучшение наступает без хирургического лечения в течение 3 мес, лечение должно быть консервативным, если неврологический дефицит не прогрессирует или выражен умеренно. Рекомендованы кратковременный постельный режим, НПВС (например, фламадекс), адъюванты (например, баклосан, флупиртин), физические методы лечения. При эффективном уменьшении боли возможно постепенное расширение режима. Эпидуральное введение глюкокортикоидов у части пациентов может оказать положительный кратковременный или долгосрочный эффект. Критерии отбора пациентов для подобного метода лечения требуют уточнения [9].
3.3. Шейная радикулопатия
Шейная радикулопатия проявляется совокупностью симптомов, включающих нейропатическую боль в шее и верхней конечности, причиной которой является повреждение шейных корешков спинного мозга. Причинами являются ГМД, стеноз межпозвонкового отверстия, образование остеофитов, опухоль и редко — инфекционный процесс [8].
Пациенты предъявляют жалобы на боль, онемение и парестезии в зоне иннервации пораженного корешка (корешков). Могут иметь место слабость мышц и нарушение движений в пораженной конечности. Часто наблюдаются мышечный спазм и боль в шее, иррадиирующая в трапециевидную мышцу и межлопаточную область. При обследовании выявляются снижение чувствительности в соответствующих дерматомах, слабость мышц и снижение рефлексов. Реже встречается сдавление шейного отдела спинного мозга ГМД с развитием миелопатии. Возможны слабость в нижних конечностях, нарушение функции мочевого пузыря, кишечника, что требует экстренной нейрохирургической помощи.
Наиболее полную информацию о состоянии шейного отдела позвоночника и спинного мозга дает МРТ. Для пациентов, которым не может быть проведена МРТ (наличие водителей ритма), альтернативой является КТ или миелография.
Лечение шейной радикулопатии, обусловленной ПОА, заключается в следующем: физиотерапия в сочетании с НПВС (фламадекс) и адъювантами (например, баклосан, флупиртин); возможно эпидуральное введение местных анестетиков и кортикостероидов; коррекция депрессивных нарушений; при нейропатической боли целесообразно назначение противоэпилептических препаратов (габапентин, прегабалин).
3.4. Поясничная радикулопатия
Поясничная радикулопатия проявляется нейропатическим болевым синдромом в нижней конечности из-за компрессии поясничных корешков ГМД, остеофитов, стеноза межпозвонкового отверстия, реже — вследствие развития опухоли и локальной инфекции [8]. Пациенты отмечают боль, онемение и парестезии в зоне иннервации пораженного корешка или корешков. Часто наблюдаются мышечный спазм, боль в пояснице, иррадиирующая в ягодицу. При осмотре обнаруживаются снижение чувствительности, слабость и снижение рефлексов. Иногда развивается компрессия конского хвоста, при которой появляется слабость мышц нижних конечностей и расстройства функции мочевого пузыря и прямой кишки.
МРТ дает наиболее полную информацию о поясничном отделе позвоночника и его содержимом, ее следует проводить всем пациентам с подозрением на поясничную радикулопатию. Для пациентов, которым не может быть проведена МРТ, альтернативой являются КТ и миелография. При подозрении на перелом, метастатическое или воспалительное поражение позвонков показаны радионуклидное сканирование кости (сцинтиграфия) или обзорная рентгенография. Если МРТ, КТ и миелография предоставляют полезную нейроанатомическую информацию, электронейромиография позволяет получить сведения о функциональном состоянии нервных корешков и поясничного сплетения, помогает в разграничении плексопатии и радикулопатии, идентификации существующей одновременно туннельной нейропатии, такой как тарзальный туннельный синдром. Если причина поясничной радикулопатии неясна, следует провести лабораторное обследование, включающее общий анализ крови, СОЭ, определение антинуклеарных антител, HLA B-27 антигена и биохимическое исследование крови для выявления других возможных причин боли.
Болевые синдромы, способные имитировать поясничную радикулопатию: МБ, поясничные бурсит и фибромиозит, воспалительный артрит, заболевания поясничного отдела спинного мозга, корешков, сплетения и нервов.
Лечение поясничной радикулопатии, обусловленной ПОА: физиотерапия в сочетании с НПВС (фламадекс) и адъювантами (баклосан, флупиртин); положительный эффект может оказать внутривенное введение аминофиллина (10 мл 0,24% раствора на 100—200 мл изотонического раствора хлорида натрия); у части пациентов может оказать положительный эффект эпидуральное введение глюкокортикоидов. Критерии отбора пациентов для его проведения обсуждаются [9]; при нейропатической боли можно ожидать эффекта от противоэпилептических препаратов (габапентин, прегабалин); депрессивные нарушения требуют назначения антидепрессантов.
Если поясничная радикулопатия вызывает стойкий выраженный неврологический дефицит (вялый парез, сенсорные расстройства) или тяжелую некурабельную корешковую боль, возможно рассмотрение инвазивного (хирургического) лечения. Острая компрессия спинного мозга или конского хвоста требует немедленной нейрохирургической оценки.
3.5. Стеноз позвоночного канала
Дегенеративный стеноз позвоночного канала — это состояние, при котором вследствие ПОА уменьшается пространство для нервных и сосудистых элементов в соответствующем отделе позвоночного канала. Может проявляться различными клиническими синдромами, сопровождаться или не сопровождаться БС [8]. Симптомный стеноз поясничного отдела имеет определенные характерные провоцирующие и облегчающие факторы. Провоцирующими факторами являются физические нагрузки в вертикальном положении, такие как ходьба или позиционно-индуцированная нейрогенная хромота. Облегчающие приемы включают наклон вперед, принятие положения сидя и/или лежа на спине.
Наиболее частой причиной шейной миелопатии является спондилогенная (вследствие ПОА) компрессия спинного мозга на одном или нескольких уровнях. Клиническое течение вариабельно. У многих пациентов функциональные нарушения развиваются медленно. Хирургическое лечение может остановить прогрессирование миелопатии и даже вызвать обратное развитие неврологических расстройств. Наибольшая частота спондилогенных миелопатий приходится на возраст 50—60 лет. С возрастом увеличивается число лиц, имеющих стеноз цервикального или люмбального позвоночного канала. Однако МРТ выявляет стеноз цервикального позвоночного канала и у 26% пожилых лиц, не имеющих симптомов миелопатии.
Обычно стеноз поясничного позвоночного канала проявляется болью и слабостью в ногах. Такая нейропатическая боль называется псевдоперемежающейся хромотой или нейрогенной перемежающейся хромотой. Также могут иметь место стойкие парезы, сенсорные расстройства [10].
Лечение стеноза канала заключается в следующем: для уменьшения боли — физиотерапия в сочетании с НПВС (например, фламадекс) и адъювантами (баклосан, флупиртин); при необходимости можно добавить эпидуральное введение местных анестетиков и кортикостероидов; при симптомах депрессии показаны трициклические антидепрессанты (например, амитриптилин, начинать применение которого можно с 12,5 мг 1 раз в сутки перед сном).
Поскольку даже умеренно выраженная миелопатия может быстро прогрессировать и привести к тяжелому неврологическому дефициту, в этих случаях показано оперативное лечение. Решение об оперативном лечении цервикальной спондилотической миелопатии должно приниматься с учетом возраста пациента, соматического статуса, степени нарушений, тяжести симптомов и общего состояния здоровья.
3.6. Спондилолистез
Дегенеративный спондилолистез поясничного отдела (ДСПО) — приобретенное переднее смещение позвонка относительно нижележащего, ассоциированное с ПОА, не связанное с деструкцией или дефектом позвоночного кольца [8].
Большинство пациентов с симптомным ДСПО, не имеющие неврологического дефицита, получают облегчение от консервативного лечения (физиотерапия, НПВС). У пациентов с сенсорными нарушениями, мышечной слабостью или синдромом конского хвоста без оперативного лечения высока вероятность прогрессирующего ухудшения. Прогрессирование смещения коррелирует с активностью повторяющегося сгибания позвоночника. Оно менее вероятно, если диск потерял более 80% своей изначальной высоты и при формировании межпозвонковых остеофитов. Прогрессирование клинических симптомов не коррелирует с прогрессированием смещения. У пожилых пациентов, имеющих радикулопатию и нейрогенную перемежающуюся хромоту, с БС или без таковой, необходимо рассмотрение диагноза ДСПО.
3.7. Межостистый бурсит (лигаментоз)
Межостистый лигаментоз подразумевает патологические изменения в соседних остистых отростках и подлежащих мягких тканях, проявляющиеся болью после длительной работы, требующей гиперэкстензии позвоночника [8].
При шейно-грудном межостистом бурсите боль локализуется по срединной линии в межостистых промежутках между С7 и Th1 и не иррадиирует. Она постоянная, тупая, ноющая. Пациент пытается уменьшить боль, наклоняясь с вытягиванием шеи вперед. Боль часто уменьшается во время движения и усиливается в покое. При обследовании выявляется болезненность межоститых связок С7-Th1, часто с сопутствующим спазмом паравертебральных мышц. Ограничение движений и усиление боли происходят при сгибании в нижнем шейном и верхнем грудном отделах.
Болезнь Бааструпа (поясничный межостистый лигаментоз, «целующиеся остистые отростки») проявляется формированием поясничного гиперлордоза и сдавлением межостистой связки. Повторяющееся воздействие на межостистую связку приводит к ее дегенерации и коллапсу, воспалению межостистой сумки с ее сморщиванием и склерозом, образованием кист на прилежащих поверхностях. Пациента беспокоит боль по средней линии при разгибании, уменьшающаяся при сгибании. Боль провоцируется также пальцевым давлением на пораженную межостистую связку.
Специфического метода для выявления межостистого бурсита нет. Обследование, в первую очередь, направлено на выявление скрытой патологии или заболеваний, которые могут имитировать межостистый бурсит. Обзорная рентгенография может выявить изменение костей шейного отдела, включая артрит, перелом, врожденную патологию (мальформация Клиппеля—Фейля) и опухоль. Всем пациентам с недавним началом шейно-грудного межостистого бурсита следует провести МРТ шейного отдела позвоночника и головного мозга при наличии значимой затылочной и головной боли. Для исключения скрытых воспалительных артритов, локальной инфекции и новообразований следует провести лабораторный скрининг: общий анализ крови, СОЭ, исследование антинуклеарных антител и биохимическое исследование крови.
Лечение межостистого лигаментоза: коррекция функциональных аномалий (неправильная поза, неподходящий стул или высота компьютера); тепловые процедуры и глубокий расслабляющий массаж в сочетании с НПВС (фламадекс) и адъювантами (баклосан, флупиртин); если это лечение не обеспечило значимого уменьшения боли, следующим шагом является инъекция местного анестетика и кортикостероида в область между межостистой и желтой связками; при депрессии целесообразно применение трициклических антидепрессантов.
Заключение
Заболевания позвоночника, классифицируемые ранее в отечественной литературе как остеохондроз, соответствуют современному понятию ПОА. Лечение больных с отдельными формами ПОА имеет свои особенности, но принципы лечения боли едины и включают назначение НПВС, адъювантов (миорелаксантов), местных анестетиков, глюкокортикоидов, опиоидных аналгетиков, антидепрессантов и физиотерапии. Причины Б.С. могут включать, кроме ПОА, и иные нозологические формы (воспалительные спондилоартропатии и дисцит, опухоли позвонков и невральных структур, сосудистые аномалии, травмы, остеопороз), которые следует учитывать при дифференциальной диагностике.