синдром балерины что это такое
Как проходит реабилитация детей с поражениями ЦНС
Центральная нервная система, или ЦНС – это одна из основных систем нашего организма. У детей, особенно в период активного роста, она подвержена особому риску. Не менее часто заболевания ЦНС появляются еще до появления малыша на свет – перед, или во время родов. Частота таких поражений разной степени тяжести, по разным оценкам, колеблется от 45 до 80% от всех новорожденных.
Основные заболевания ЦНС
Перинатальное поражение ЦНС, или ППЦНС – одно из наиболее распространенных, и при этом опасных диагнозов, которые ставятся детям еще на первом году жизни. Они называются так по названию перинатального периода – то есть периода беременности, который начинается с 28-й недели, и заканчивается через неделю после рождения ребенка. Такие поражения могут быть трех видов:
Все полученные в ходе этого периода заболевания можно поделить на гипоксические, травматические, дисметаболические, и инфекционные.
В дальнейшем перинатальные поражения нервной системы требует реабилитации детей. Последствия упомянутых нарушений могут проявляться в нарушении общего развития, проблемах с речевым аппаратом, нарушения координации и двигательного аппарата.
Ребенок не гулит, у него не формируется нормальный для его возраста комплекс эмоций. Он не улыбается в обычные для его возраста моменты. Также у таких детей может быть слабая или неуверенная опора на ноги, слабые руки. Самые распространенные последствия ППЦНС – это:
Если не заниматься реабилитацией и лечение в возрасте до одного года, с ростом ребенка эти патологии могут развиваться и прогрессировать.
При первой консультации у врача, последний должен точно выяснить, не продолжается ли воздействие факторов, которые привели к возникновению ППЦНС, до сих пор. Если заболевание выражается в нарушении поступления крови в головной мозг, оно может быть вызвано родовой или впоследствии полученной травмой шеи, которая и может быть причиной как повышенного внутричерепного давления, так и скопления ликвора
Как проходит реабилитация детей с поражениями ЦНС
Перейдем к вопросу о том, как именно проводится реабилитация детей с перинатальными поражениями центральной нервной системы. Отметим, что восстановительный период у доношенных детей длится от 2 до 12 месяцев, у недоношенных – достигать двухлетнего возраста. Лечение и реабилитация после перинатальных поражений ЦНС складывается из следующих составляющих:
Один из важнейших факторов лечения ППЦНС – это грудное вскармливание. Оно существенно увеличивает компенсаторные возможности мозга ребенка, активирует в нем нейропластичные процессы.
Лечение подбирается исключительно под каждый отдельный синдром. Оно может включать как прием медикаментов, таких как магне В6, реланиум, фенибут и другие препараты, а также немедикаментозные методики. Последние включают в себя фитотерапию, бальнеотерапию, ароматерапию, музыкотерапию, другие положительные воздействия на нервную систему ребенка.
Заключение
Перинатальные поражения центральной нервной системы – зачастую довольно тяжелые и опасные недуги, чреватые последствиями на всю дальнейшую жизнь. При этом при своевременном обращении к врачу-неврологу, педиатру и другим отраслевым специалистам, шансы избежать их довольно велики. Самое важное – ни в коем случае не доверять здоровье своего ребенка самолечению, не назначать самостоятельно никаких препаратов, и при проявлении любых патологических состояний немедленно обращаться к врачу.
Ребенок ходит на носочках
Остеопат, травматолог-ортопед, мануальный терапевт клиники остеопатии Ковшов Павел Александрович рассказывает, отчего возникает «синдром балерины» у детей.
Очень часто родители обращаются на прием к врачу по причине того, что их малыш ходит на цыпочках. Это так называемый синдром балерины, который в медицине называется синдромом пирамидной недостаточности и мышечной дистонии.
Синдром пирамидной недостаточности является неврологической патологией. Она проявляется нарушениями в пирамидах – анатомических отделах продолговатого мозга, отвечающих за произвольные сокращения мышц.
Причины развития нарушений в работе нервной системы
Из-за нарушений в работе нервной системы мышечные волокна сокращаются, и адаптируясь к этому, ребенок привыкает ходить на носочках.
Причиной пирамидной недостаточности могут быть:
К какому врачу необходимо обратиться
Дети с пирамидным синдромом наблюдаются у врача невролога, ортопеда и остеопата. Лечение таких неврологических заболеваний и нарушений предполагает комплексный подход, при котором каждый отдельно взятый специалист проводит свой курс лечения, и которое прямо согласуется с другими специалистами и положительно влияет на лечение.
Лечение дистонии в Москве
Лечение – как правило, медикаментозное, в сочетании с физиотерапией, массажем, ЛФК. Но этого недостаточно, ведь повреждение возникает не только в голове и ножках, но и на уровне твердой мозговой оболочки, крестца.
Поэтому идеально решать данную проблему комплексно и совместно с остеопатом, который корректирует данные нарушения и стимулирует работу нервной системы.
Уже после второго сеанса будут видны положительные перемены, лучше, если сеансов будет не менее 5 – только в этом случае можно говорить об эффективности лечения.
Также врач даст рекомендации родителям, которые обязательно нужно выполнять.
Пирамидальная недостаточность
Все мы знаем, что такое пирамида и как она выглядит. Нас с детства учат собирать ее детали правильно, иначе результат будет неточным, искаженным. Пирамидальная недостаточность – это искаженная пирамида, но в человеческом организме. При этом диагнозе мышцы не получают или получают ошибочные сигналы от мозга и работают не так, как надо. Чаще всего проблему диагностируют у детей до 5 лет, но бывают случаи, когда такие испытания выпадают и взрослому человеку.
Пирамидальная недостаточность – не болезнь, а синдром
Важно понимать, что пирамидальная недостаточность – это не болезнь. При таком диагнозе нарушается двигательная функция человека, и причиной является сбой в работе нервной системы. То есть пирамидальная недостаточность – это скорее совокупность симптомов, синдром, а не заболевание.
Различают 7 стадий:
Такое количество стадий пирамидальной недостаточности говорит о том, что диагностировать проблему достаточно сложно.
Причины возникновения пирамидальной недостаточности
Почему «пирамида» дает сбой? Причин может быть много:
- Травмы шейного отдела позвоночника. Гипоксия плода и родовая травма. Менингит. Плохая экология. Вредные привычки у беременной женщины. Вирусы или инфекции, которые поражают головной мозг. Врожденные аномалии. Наличие новообразований, например, кисты или опухоли. Гнойные воспалительные процессы в мозге. Энцефалит. Врожденные проблемы с нервной системой. Кровоизлияния в мозг.
Также первопричиной может стать инсульт. В этом случае обращение к специалистам для дальнейшей борьбы с пирамидным синдромом должно быть максимально оперативным.
Симптомы пирамидальной недостаточности у взрослых
Распознать пирамидный синдром у взрослого можно по наличию нескольких критериев. Если есть проблема, будут и симптомы:
- Ночные судороги; Боль в мышцах, упадок сил; Гипертонус конечностей; Паралич или парез какой-то части тела; Нарушения рефлексов: сухожильных, кожных; Гипертензия артериальная; Снижение либидо; Ожирение; Сложность в выполнении деликатной работы (вышивание, например); Спастическая походка.
Если есть подобные симптомы или вас волнует состояние вашего мышечного здоровья по другим причинам, обязательно обратитесь к врачу. И пусть опасения не подтвердятся.
Пирамидальная недостаточность у детей
Если подозрения на пирамидальную недостаточность есть у родителей малыша, откладывать с визитом к детскому неврологу также не стоит. В этом случае может быть два варианта:
Симптомы пирамидного синдрома у детей:
- Тремор подбородка или рук; Запрокидывание назад головы; Походка балерины – на носочках; Поджимание пальцев ног в положении стоя; Слабый хватательный рефлекс.
Самой распространенной причиной пирамидальной недостаточности у детей является родовая травма.
С первых дней жизни малыша важно наблюдать за его развитием и за его поведением. Как ведет себя ребенок, когда плачет: нет ли дрожания подбородка или запрокидывания головы. Как сын или дочка засыпают и как спят ночью: нет ли тревожного сна и насколько сложно уложить малютку спать. Какими есть первые шаги и попытки встать на ноги: как мальчик или девочка ставят стопы, как стоят, как ходят. Каждая мелочь может быть доказательством наличия проблемы, или же наоборот – ее отсутствия.
Диагностика и лечение пирамидальной недостаточности
Чтобы подтвердить или опровергнуть наличие пирамидальной недостаточности, одних только симптомов мало. Подозревая у пациента синдром, врач направит его на дополнительные исследования, среди которых может быть электроэнцефалография, МРТ, электромиография, УЗД мозга, КТ. Такие исследования помогут определить, есть ли патологии в структуре головного мозга, судороги, эпилептические припадки, признаки ДЦП, новообразования и т.д.
В зависимости от результата обследования, врач назначит лечение. Но не пирамидальной недостаточности, а первопричины, которая ее спровоцировала. Если речь идет о проблемах с кровообращением, будут назначены соответствующие препараты для улучшения кровотока, укрепления сосудов и предупреждения образования бляшек. Если синдром спровоцировала инфекция – придется бороться именно с ней – антибиотиками и другими симптоматическими препаратами. Если есть опухоли или другие новообразования, может понадобиться операция.
Также при пирамидном синдроме, особенно у детей, рекомендуется массаж и ЛФК. Детишкам также назначают специальные витаминные комплексы и препараты для улучшения нервной проводимости.
Роль массажа при пирамидальной недостаточности
Не стоит ожидать, что массаж полностью уберет всю симптоматику пирамидальной недостаточности и вылечит вас. Но массажист может существенно помочь справиться с проблемами мышц и улучшить состояние.
Массаж при пирамидальной недостаточности призван улучшить кровообращение, улучшить прохождение нервных импульсов, а также снять мышечную блокаду, которая возникает из-за слабости этих импульсов. В любом случае, если манипуляции выполняет специалист, навредить человеку с пирамидальной недостаточностью массажем никак нельзя. А помочь можно. Главное обратится к профессионалу, который понимает суть проблемы и знает, как работать с человеческим телом.
Пирамидальная недостаточность – это совокупность сигналов, которые организм посылает нам, оповещая о наличии заболевания. Достаточно вовремя прислушаться и правильно отреагировать. Тогда многих проблем удастся избежать.
Вся информация, изложенная в блоге, носит информационный характер и не заменяет очной консультации врача!
Что такое юношеская миоклоническая эпилепсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агранович А. О., эпилептолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Юношеской миоклонической эпилепсией (синдромом Янца) называют эпилептический синдром, который проявляется внезапными подёргиваниями в мышцах — миоклоническими приступами (от греч. «myos» — мышца, «klonos» — беспорядочное движение). Заболевание обычно развивается в подростковом возрасте.
Подёргивания в первую очередь возникают в мышцах верхнего плечевого пояса и рук. Сначала пациенты не обращают на них внимания, но со временем эпизоды возникают всё чаще и ухудшают качество жизни. Например, во время приступов из рук могут выпадать предметы. В дальнейшем появляются подёргивания ног, из-за которых человек может упасть.
Нередко к этим эпизодам присоединяются генерализованные судорожные приступы — судороги возникают по всему телу и пациент теряет сознание. Также возникают абсансы — бессудорожные приступы с отключением сознания и амнезией на этот период. Как правило, частота генерализованных приступов невысокая: от одного за всю жизнь до раза в месяц. Подёргивания обычно случаются утром после пробуждения. Ярким провоцирующим фактором может стать недосыпание или вынужденное пробуждение. Также в трети случаев отмечается фотосенситивность — чувствительность к ритмическим вспышкам света.
Распространённость
Причины заболевания
Симптомы юношеской миоклонической эпилепсии
Чаще всего подёргивания возникают в верхнем плечевом поясе: мышцах рук и плеч с обоих сторон. Из-за этого пациенты нередко выпускают предметы из рук, например разбивают кружки и роняют зубные щётки. Однако возможны различные вариации миоклоний.
Приступы учащаются в утренние часы, особенно при недосыпе или вынужденном пробуждении.
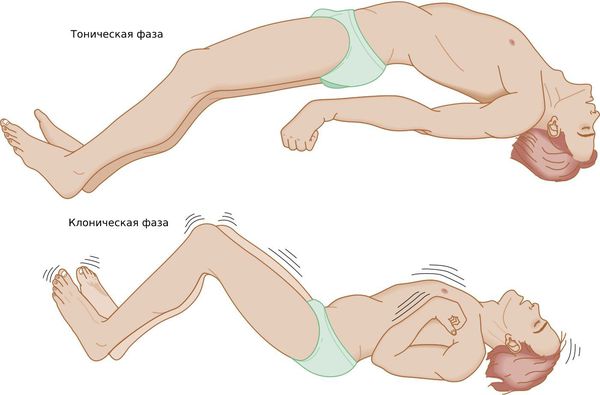
Генерализованный тонико-клонический приступ — состояние, при котором полностью отключается сознание. Приступ начинается с тонической фазы: напряжения в мышцах и специфического вскрикивания или хрипения. Руки полусогнуты и приподняты вверх или прижаты к телу. В этот момент из-за спазма дыхательной мускулатуры меняется цвет лица: оно синеет или сереет.
Далее развивается клоническая фаза, которая проявляется ритмичными подёргиваниями в конечностях. Она завершается полным мышечным расслаблением.
Патогенез юношеской миоклонической эпилепсии
Мозг человека состоит из двух основных типов клеток: нейронов и глии. Нейроны — это электрически возбудимые клетки, которые обрабатывают, хранят и передают информацию с помощью электрических и химических сигналов. Глиальные клетки играют в этом процессе вспомогательную роль.
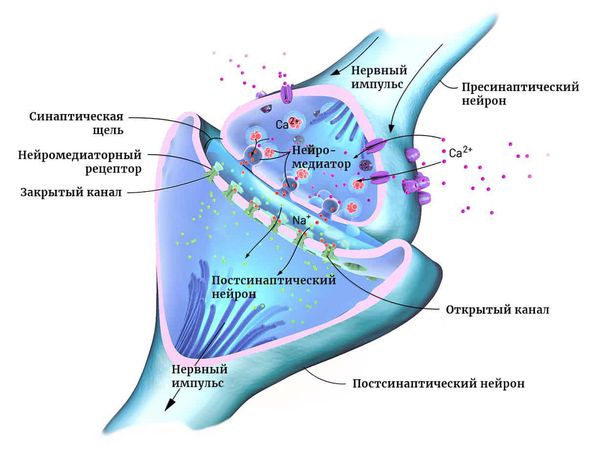
Нейроны могут соединяться друг с другом и образовывать нервные сети. В пределах одного нейрона и его отростков информация передаётся в виде электрического возбуждения. В синапсе (месте контакта между нервными клетками) оно приводит к выделению различных химических веществ — нейромедиаторов.
Нейромедиатор взаимодействует с рецепторами на мембране следующего нейрона. В результате в нём возникает электрическое возбуждение. Или не возникает — это зависит от конкретного нейромедиатора, активного в данный момент.
В нервных сетях между возбуждением и торможением работы нейронов поддерживается постоянный баланс. При сдвиге равновесия в сторону возбуждения происходит эпилептический приступ.
Классификация и стадии развития юношеской миоклонической эпилепсии
В 2017 году Международная лига борьбы с эпилепсией (ILAE) обновила классификацию заболевания, выделив четыре уровня диагностики:
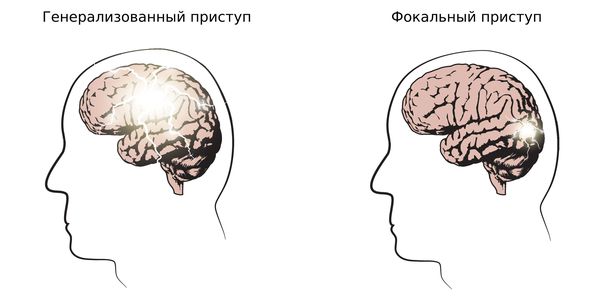
1. Определить тип приступа: фокальный (возникающий из одного очага), генерализованный и с неизвестным началом. Миоклонические, тонико-клонические приступы и абсансы относятся к генерализованным приступам.
2. Установить тип эпилепсии: фокальная, генерализованная, сочетанная (фокальная + генерализованная) и неизвестная. Юношеская миоклоническая эпилепсия относится к генерализованной эпилепсии.
4. Выявить причины заболевания: генетические, структурные, метаболические, иммунные, инфекционные и с неизвестной этиологией. Юношеская миоклоническая эпилепсия в большинстве случаев вызвана генетическими факторами.
Классификация юношеской миоклонической эпилепсии проводится в зависимости от течения заболевания. Главный критерий — это наличие миоклонических приступов. Также выделяют варианты течения с добавлением генерализованных судорожных приступов и/или абсансов.
Осложнения юношеской миоклонической эпилепсии
Пациенты часто не обращают внимания на патологические сокращения мышц, поэтому к неврологу и эпилептологу больной зачастую обращается после появления генерализованных тонико-клонических приступов. В результате противоэпилептические препараты назначают с опозданием. На фоне этого приступы могут учащаться и угрожать здоровью и жизни пациента травмами и утоплениями.
Диагностика юношеской миоклонической эпилепсии
Основной диагностический критерий заболевания — это наличие миоклонических приступов.
Сбор анамнеза
На приёме врач спрашивает о необычных внезапных состояниях:
Пациенты могут не обращать внимания на такие симптомы и считать их своей особенностью. Абсансы и генерализованные тонико-клонические приступы с потерей сознания, особенно во сне, они могут и вовсе забывать. Поэтому при сборе анамнеза важно выяснить обстоятельства приступа не только у самих пациентов, но и у родственников и очевидцев.
Электроэнцефалограмма (ЭЭГ)
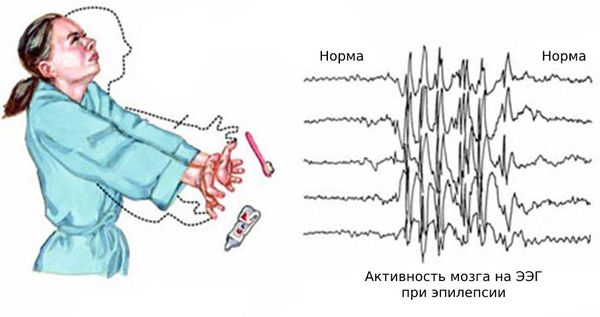
Основным способом диагностики эпилепсии является электроэнцефалограмма — метод исследования, при котором регистрируется суммарная электрическая активность клеток коры головного мозга.
Сейчас диагноз «эпилепсия» устанавливают с помощью длительного видео-ЭЭГ мониторинга — электроэнцефалограмма записывается параллельно с одной или несколькими видеокамерами, датчиком ЭКГ и при необходимости дополнительным контролем мышечной активности, частоты и глубины дыхания.
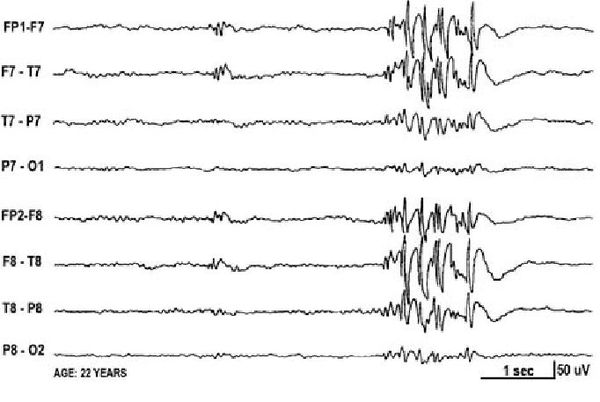
Основной фон биоэлектрической активности при юношеской миоклонической эпилепсии, как правило, соответствует возрастной норме. Патологическая активность проявляется короткими и генерализованными разрядами полиспайков (островолновых комплексов), которые регистрируются при миоклонических вздрагиваниях и полипик-волновыми комплексами между приступами.
Эпилептическая фотосенситивность — это предрасположенность к приступам под влиянием света. Может протекать бессимптомно или проявляться эпилептическими приступами под воздействием провоцирующих факторов: видеоигр, работы за компьютером, просмотра телевизора, мигающего освещения в ночных клубах и света природного происхождения.
Интеллект и неврологический статус при заболевании находятся в норме. Выражена эмоциональная неустойчивость и признаки невротического развития личности: резкая смена настроения, вспыльчивость и повышенная тревожность
Лечение юношеской миоклонической эпилепсии
Образ жизни
Антиэпилептические препараты
Ранее лидерами в лечении юношеской миоклонической эпилепсии являлись препараты вальпроевой кислоты. Они эффективны для прекращения приступов, но вызывают много побочных эффектов:
Помимо перечисленных препаратов, могут применяться «Топирамат», «Зонисамид», «Перампанел» и «Фенобарбитал».
Прогноз. Профилактика
Эффективность АЭП в предотвращении приступов достигает 90 %. При отмене терапии часто возникают рецидивы, поэтому потребуется длительный приём препаратов, иногда пожизненный.
Качество жизни значительно ухудшается при частых миоклонических и генерализованных тонико-клонических приступах, при которых пациенты рискуют получить травмы.
Профилактика
Особое внимание стоит уделить образу и режиму жизни пациента. Самыми мощными провоцирующими факторами являются недосыпание и злоупотребление алкоголем. А учитывая, что дебют заболевания приходится на подростковый возраст, молодые люди часто нарушают эти рекомендации, особенно в студенческие годы.
Пациент, у которого выявили фотосенситивность, предрасположен к приступам под воздействием мерцающего света. Поэтому им необходимо ограничить просмотр телевизора и работу за компьютером, исключить видеоигры и избегать посещения ночных клубов.
У всех пациентов с эпилепсией имеются определённые социальные ограничения: они не могут работать в некоторых сферах, водить автомобиль и нести военную службу. Все они определяются индивидуально соответствующими комиссиями.
Синдром пирамидной недостаточности как фактор риска дизартрии
Дизартрия – одно из самых распространённых речевых расстройств у детей. Дизартрия проявляется в нарушении произношения различных групп звуков. Чаще всего страдают свистящие, шипящие, Л и Р. Однако при тяжёлой дизартрии нарушенными могут оказаться даже звуки раннего онтогенеза, появляющиеся в речи ребёнка одними из самых первых – губные (п, б, м, в, ф), переднеязычные (т, д, н), заднеязычные (к, г, х).
В некоторых случаях к этим нарушениям добавляются расстройства звукослоговой структуры слова, несформированность фонематического восприятия (различения звуков) и лексико-грамматического строя речи. Тогда речь идёт об общем недоразвитии речи (ОНР), осложнённом дизартрией.
Какие же механизмы вызывают дизартрию?
Чаще всего у детей встречается псевдобульбарная дизартрия (примерно 90% случаев дизартрии у детей). Она возникает вследствие нарушения тонуса подвижных органов артикуляции (языка, губ, мягкого нёба). Фактором риска для такой дизартрии является наличие у ребёнка в раннем периоде жизни синдрома пирамидной недостаточности.
Синдром пирамидной недостаточности – это неврологический диагноз, который ставится неврологом в первые месяцы жизни ребёнка. Узнать о его наличии можно, ознакомившись с первыми записями этого специалиста в медицинской карте ребёнка. Часто синдром пирамидной недостаточности отмечается у детей с перинатальной энцефалопатией (ПЭП).
Признаками, подтверждающими наличие пирамидного синдрома, являются разнообразные нарушения мышечного тонуса:
Нарушения мышечного тонуса могут быть односторонними или затрагивать обе половины тела.
Дети с повышенным мышечным тонусом могут рано начать стоять (из-за высокого тонуса мышц-разгибателей), ходят на цыпочках, не опираясь на стопу, не сгибая ноги в коленях. При выраженном понижении мышечного тонуса может отмечаться задержка психомоторного развития – ребенок позже начинает держать головку, садиться, стоять, ходить. В более позднем периоде у детей с нарушенным тонусом отмечается неуклюжесть, моторная неловкость. Подобные проблемы возникают из-за двустороннего поражения пирамидного пути.
Поражение кортико-бульбарного пути может проявляться в следующих симптомах:
1. нарушение тонуса языка, губ, мягкого неба;
При повышенном мышечном тонусе (спастичность) язык напряжен, иногда оттянут кзади. Затруднено выполнение упражнений на распластывание языка (“лопаточка”). Нарушена артикуляция многих согласных, часто наблюдается их смягченное произнесение (“Сябака и коська зивут недрузьня”).
При сниженном тонусе (паретичность), наоборот, ребёнок не может сузить язык (“иголочка”), затруднён подъём кончика языка наверх (облизывание верхней губы, верхних зубов). Паретичное состояние кончика языка может приводить к межзубному произнесению свистящих, шипящих, т, д, н, л. При слабости боковых краёв языка, вместо нормальных, произносятся “хлюпающие” звуки – л’х (собака –“л’хабака”).
При нарушении тонуса губ пропадает чёткость произнесения губных согласных и гласных О, У.
Снижение тонуса мышц мягкого нёба приводит к появлению в речи носового оттенка (ринофонии). При одностороннем снижении тонуса мышц мягкого нёба маленький язычок (увула) отклоняется в здоровую сторону при произнесении звука А.
2. Имеется гиперсаливация (слюнотечение).
Гиперсаливация усиливает смазанность, нечёткость дикции.