синдром вассермана что это такое
Синдром вассермана что это такое
К пояснично-крестцовым вертеброгенным компрессионным синдромам принадлежат корешковый и корешково-сосудистый.
Клинические проявления корешкового синдрома зависят от локализации грыж межпозвонковых дисков. Большинство из них наблюдается на уровне LIV—LV и LV—SI межпозвонковых дисков, что связано с наибольшей нагрузкой на нижнепоясничный отдел позвоночника человека. Поэтому чаще всего сдавливаются корешки L5 и S1, несколько реже корешок L4. В зависимости от количества пораженных корешков различают моно-, би- и полирадикулярный синдромы. Основным клиническим синдромом поражения корешка L5 является боль в верхнем отделе ягодицы, которая иррадиирует по внешней поверхности бедра, передней поверхности голени и стопы в большой палец. Боль чаще стреляющего характера, резко обостряется во время движений туловища, изменения положения тела, чиханья, кашля. В этих же участках наблюдается ощущение онемения. Во время осмотра отмечают слабость и гипотрофию мышц, которые разгибают большой палец, гипестезию в участке иннервации этого корешка. Коленные и ахилловые рефлексы не изменяются.
Синдром поражения корешка S1 характерный для остеохондроза пояснично-крестцового диска. Наиболее распространенной жалобой является боль в ягодичной области, которая распространяется по задней поверхности бедра, голени, внешней поверхности стопы, иррадиирует в пятку, мизинец. Тонус мышц ягодицы, задней части бедра и голени снижен. Отмечают также слабость сгибателей большого пальца, иногда стопы. К частым симптомам относят снижение или исчезновение ахиллового рефлекса. В участке иннервации S1 корешка определяют незначительную гипестезию.
Значительно реже наблюдается остеохондроз LIII межпозвонкового диска. При заднебоковой его грыже выявляют признаки поражения корешка L4. Боль распространяется по передней поверхности бедра и внутренней поверхности голени. Отмечаются слабость и атрофия четырехглавой мышцы бедра. Снижается или исчезает коленный рефлекс. Чувствительность кожи нарушается по корешковому типу, определяют гиперестезию, которая сменяется гипестезией.
В острый период во время пальпации наблюдается болезненность пара-вертебральных точек в участке поясничного отдела и остистых отростков LIV, LV и SI позвонков. Определяют также болевые точки в зоне проекции седалищного нерва в местах, где он близко подходит к коже: в месте выхода нерва из полости таза между седалищным бугором и большим вертелом бедра, по середине ягодичной складки, в подколенной ямке, кзади от головки малоберцовой кости, позади медиальной лодыжки (точки Валле).
Кроме болевых точек определяют также так называемые симптомы натяжения (Ласега, Бехтерева, Нери, Дежерина, Сикара, посадки и т. п.).
Симптом Бехтерева (перекрестный симптом Ласега) появление боли в поясничной области во время сгибания здоровой нижней конечности в тазобедренном суставе.
Поражение корешков поясничных и крестцовых сегментов спинного мозга может сопровождаться вегетативными нарушениями, которые проявляются снижением температуры кожи, повышением потоотделения в участке иннервации соответствующих корешков, ослаблением пульса на соответствующих артериях.
При компрессии конского хвоста, развивающейся при наличии медианной грыжи, возникает чрезвычайно острая боль, которая распространяется на обе конечности. Характерными являются признаки периферического пареза стоп, анестезия промежности, нарушения функции мочеиспускания.
Корешково-сосудистый синдром развивается вследствие компрессии корешковых или корешково-спинномозговых артерий грыжами поясничных межпозвоночных дисков или под влиянием других факторов. Как правило, возникает клиническая картина не радикулопатии, а радикуло-ишемии или радикуломиелоишемии. Она может проявляться синдромами поражения эпиконуса, конуса, конского хвоста, «паралитического ишиаса». В клинической картине большей частью преобладают двигательные, чувствительные расстройства при наличии умеренного или слабо выраженного болевого синдрома, а иногда и его отсутствия.
Компрессионно-спинальный синдром большей частью обусловлен медианной или парамедианной грыжей. Очевидно, присутствуют и другие факторы: остеофиты, эпидурит и т. п. Развитие их острое, а клиническая картина проявляется разными неврологическими синдромами: эпиконуса, конуса, каудита. У больных наблюдаются значительные двигательные (нижний парапарез или паралич) и чувствительные (по проводниковому или корешковому типу) поражения. Могут отмечаться расстройства чувствительности в участке промежности. Такие поражения сопровождаются нарушением мочеиспускания.
Для течения пояснично-крестцовой радикулопатии (радикулита) характерны периодические обострения и ремиссии. Обострения возникают вследствие влияния различных факторов (переохлаждение, неудачное движение, поднятие грузов и т. п.).
Диагностика, дифференциальная диагностика. Диагноз шейных рефлекторных синдромов, шейной радикулопатии устанавливают на основании клинических проявлений заболевания и данных рентгенологического обследования.
Что касается болевого синдрома в области грудного отдела позвоночника, то он может быть обусловлен разными факторами: туберкулезным спондилитом, опухолью спинного мозга, болезнью Бехтерева. Боль в грудном отделе позвоночника может наблюдаться при опухоли средостения, пищевода и т. п. Иногда она бывает следствием язвенной болезни двенадцатиперстной кишки или заболеваний поджелудочной железы, почек. Только после всестороннего обследования больных, исключения этих заболеваний можно установить диагноз грудной радикулопатии (радикулита), что является следствием остеохондроза позвоночника.
В типичных случаях диагностика неврологических проявлений поясничного остеохондроза, начиная с некорешковых форм (люмбаго, люмбалгия, люмбоишиалгия) и заканчивая корешковыми и корешково-сосудистыми синдромами, не составляет труда. Однако боль в пояснично-крестцовом участке может предопределяться различными заболеваниями, которые необходимо исключить. Это прежде всего опухоли, воспалительные процессы позвоночника и полости таза, спинальный арахноидит, туберкулезный спондилит. Поэтому врач всегда должен помнить и о нетипичной пояснично-крестцовой боли, и о возможности серьезной патологии. Для этого необходимо подробно обследовать каждого больного. В частости, используют вспомогательные методы обследования: исследование спинномозговой жидкости, рентгенографию, КТ, МРТ позвоночника.
Лечение. В острый период прежде всего необходим постельный режим, покой и болеутоляющие средства. Больного следует уложить на твердую постель, для этого под обычный матрас подкладывают деревянный щит. Применяют также местные средства: грелку, мешочек с горячим песком, горчичники, банки. Местным раздражающим средством являются разные обезболивающие мази, которые втирают в болевые участки кожи.
В тех случаях, когда эффект отсутствует, объем лечебных мероприятий необходимо расширять. Лечение целесообразно проводить в условиях неврологического стационара. Продолжают применять обезболивающие средства: анальгин, баралгин, седалгин, триган. Нередко боль обусловлена поражением симпатических волокон, т. е. носит симпаталгический характер. В таком случае назначают финлепсин 200 мг, ганглерон 1 мл 1,5 % раствора, натрия диклофенак 3 мл, ксефокам (8 мг) 2 мл внутримышечно. Эффективно применение препаратов, которые обладают противовоспалительным и обезболивающим действием: мовалис 7,5 мг 2 раза в день после еды на протяжении 5-7 дней или 1,5 мл внутримышечно через день (3-5 инфузий); рофика (рофекоксиб) 12,5-25 мл 2 раза в день в течение 10-14 дней, целебрекс 1 капсула (100 мг) в день на протяжении 5-7 дней.
Из физиотерапевтических методов применяют электрофорез новокаина, кальция хлорида, магнитотерапию, диадинамотерапию. Проводят бальнеотерапию хвойные, радоновые ванны, а также грязевые или парафино-озокеритовые аппликации. Эффективны также массаж, ЛФК. Когда стихают острые проявления, применяют ортопедическое лечение вытяжение позвоночника с помощью разнообразных тракционных аппаратов и приспособлений. Положительное действие оказывают дозированное подводное вытяжение, а также мануальная терапия.
Опыт показывает, что иногда боль стихает полностью после консервативного лечения на протяжении нескольких месяцев. В хронической стадии заболевания рекомендовано санаторно-курортное лечение, в частности грязелечение (Одесса, Саки, Славянск, Холодная Балка), радоновые ванны (Хмельник, Мироновка), парафино-озокеритовые аппликации (Синяк).
При стойком болевом синдроме используют хирургическое лечение. Его проводят только при наличии таких показаний, как беспрерывная боль, выраженные двигательные расстройства. Срочными показаниями к оперативному лечению являются выпадения межпозвонкового диска с компрессией корешково-спинномозговой артерии и развитием двигательных расстройств в виде вялых парезов или параличей, нарушения мочеиспускания.
Чтобы предотвратить частые рецидивы, больного следует временно или постоянно перевести на работу, не связанную с значительными нагрузками позвоночника. При отсутствии положительного эффекта в лечении на протяжении 4-5 мес может быть установлена III группа инвалидности. Иногда больного признают нетрудоспособным.
Профилактика.
Среди профилактических мероприятий имеют значение борьба с гипокинезией, занятия физкультурой и спортом. Необходимо избегать переохлаждения, резких движений во время выполнения работы, связанной со значительной нагрузкой позвоночника и натяжением корешков спинномозговых нервов.
Реакция Вассермана
Введение
Реакция Вассермана (RW, от «Wassermann reaction») в общественном сознании устойчиво ассоциируется с диагностикой сифилиса. Ситуация здесь, однако, несколько парадоксальна и потому нуждается в прояснении.
Фактология : Вопреки распространенному мнению, сифилис никуда не исчез; это тяжелое заболевание отнюдь не побеждено. Более того, в периоды социально-экономических потрясений, нестабильности, обнищания, ослабления контроля со стороны государственных санитарно-эпидемиологических служб сифилис немедленно переходит в контратаку. До появления антибиотиков он буквально выкашивал Европу, затем в числе прочих инфекционных болезней приплыл в обе Америки – и унес там на порядки больше жизней, чем все вместе взятые мушкеты, пушки и более поздние винчестеры.
Эпидемия сифилиса в России начала ХХ века сегодня известна гораздо больше, чем совсем недавняя эпидемическая вспышка на рубеже ХХ и ХХI веков, уже в эпоху расцвета высоких медицинских и фармакологических технологий; между тем, такая вспышка действительно имела место на постсоветском пространстве. В настоящее время эпидемиологическая обстановка по сифилису, которую за последнее десятилетие удалось стабилизировать и оздоровить, еще далеко не спокойна.
Таким образом, контрольно-профилактическая и клиническая диагностика сифилиса остается абсолютно актуальной задачей здравоохранения. Никого не удивляет, что в ряде социально-значимых ситуаций (трудоустройство, беременность, донорство и т.д.) необходимо в обязательном порядке сдать пресловутую «кровь на Эр-Вэ».
Важно : парадокс заключается в том, что реакция Вассермана в первоначальном своем варианте окончательно устарела еще лет сорок назад; сегодня она практически полностью заменена более современными и совершенными методами диагностики. Однако и врачи (которым, конечно, все это известно), и пациенты (особенно старших возрастных групп) продолжают любой анализ на бледную трепонему называть реакцией Вассермана. Возможно, это не самый плохой способ отдать дань исторического уважения.
Однако даже в этом вопросе не все однозначно: создателей метода на самом деле было несколько.
История открытия Реакции Вассермана
Аугуст Пауль фон Вассерман (1866-1925) – видный немецкий врач, ученик Р.Коха и П.Эрлиха. Основными направлениями его практической и научной деятельности были бактериология, эпидемиология, иммунология, санитарная гигиена. Разработкой средств диагностики сифилиса он занимался совместно с Альбертом Нейссером. Нейссер же пользовался, пожалуй, еще большим авторитетом, чем Вассерман: профессор, дерматовенеролог по специализации, земляк и школьный товарищ Пауля Эрлиха; именно Нейссер впервые выделил возбудителя гонореи, названного позже в его честь Neisseria gonorrhoeae.
Все источники сходятся в том, что RW была разработана в 1906 году.
Русскоязычная Википедия (а вслед за ней абсолютное большинство переписчиков в рунете) в качестве авторов указывает Вассермана, Нейссера и «его ассистента» Брука (из контекста неясно, был ли Брук помощником Нейссера или Вассермана); для более подробного ознакомления с историей метода предлагается обратиться к книге Людвика Флека «Возникновение и развитие научного факта» (1935).
Англоязычная Wiki не упоминает чьего-то помощника К.Брука и не ссылается на Л.Флека, а отдает приоритет А.Вассерману, А.Нейссеру и Ю.Цитрону, оговаривая при этом, что их разработки основывались на более ранней публикации франкоязычных бельгийцев Жюля Борде и Октава Жангу (1901). Неудивительно, что бельгийским и французским медикам вместо «RW» больше нравится название «реакция Борде-Жангу-Вассермана».
С нашей же точки зрения, польский ученый-энциклопедист Людвик Флек в своем фундаментальном методологическом труде о стилях научного коллективного мышления приводит действительно интересные сведения об истории RW.
Согласно Флеку, между французской и немецкой микробиологическими школами в начале ХХ века существовала серьезная конкуренция: вопросы национального престижа, не имеющие никакого отношения к собственно науке, уже тогда были важны для государств с амбициями.
Поэтому по-своему правы обе Википедии, и русская, и английская. Историческая статья «Серодиагностическая реакция на сифилис», опубликованная в марте 1906 года в «Deutsche medicinische Wochenschrift», была подписана тремя именами: Вассерман, Нейссер и Брук. Однако лабораторный тест, который сегодня мы для простоты называем реакцией Вассермана, в действительности следовало бы назвать реакцией Борде-Жангу-Альтхоффа-Вассермана-Нейссера-Брука-Цитрона-Шухта-… Но что поделаешь: для медицины (впрочем, только ли для медицины?) важен результат, а историческая справедливость – это уж как получится.
“Бактерия Treponema pallidum, печально известная ныне трепонема из рода Бледных Спирохет, была открыта почти одновременно и даже чуть раньше RW, в 1905 году, немецкими же учеными Шаудином и Гофманом. “
А с коллективом из Института Коха в конечном счете произошло примерно то же самое, что до них случилось с Христофором Колумбом, а после них с Нобелевским лауреатом, создателем полимеразной цепной реакции (ПЦР) Кэри Мюллисом: первый плыл в Индию – и открыл Америку; второй размышлял о химии мутационных изменений – и нечаянно придумал метод стопроцентной генетической идентификации.
Реакция вассермана что это за анализ?
Реакция Вассермана относится к методам серологической (сывороточной) диагностики.
Иногда в качестве образца используется спинномозговая жидкость, но обычно у обследуемого отбирают небольшое количество венозной крови, отделяя затем сухую фракцию и фибриноген (см. «Клинический анализ крови» ). К оставшейся сыворотке добавляют комплемент – особый связывающий белок из крови морских свинок (у которых его всегда много), чувствительный к взаимодействию сифилитического антигена и иммунных антител.
Добавляют также искусственный белковый антиген, имитирующий присутствие бледной трепонемы (изначально Вассерман пользовался естественным биоматериалом, полученным в результате спонтанных абортов или мертворождения у пораженных сифилисом женщин, затем стали применять биоматериал от крупного рогатого скота). Если в сыворотке присутствуют специфические к сифилису иммунные факторы, происходит т.н. реакция связывания комплемента (РСК), выпадает осадок, и визуальная оценка его интенсивности служит количественной мерой поражения. Различают четыре степени положительной реакции, обозначаемые соответствующим количеством плюсов (RW+, RW++ и т.д.), которые получили негласное прозвище «кресты Вассермана».
Если иммунного ответа на сифилис в крови пациента нет, ничего подобного не наблюдается: комплемент не расходуется на связывание антител и антигена, происходит обычный гемолиз, распад эритроцитов.
Таким образом, реакция Вассермана выявляет не патогенный микроорганизм как таковой, а наличие антител к нему; это диагностика по косвенному признаку.
Достоинства, недостатки, современная методология реакции Вассермана
Лабораторный сывороточный тест, основанный на реакции связывания комплемента, длительное время оставался единственным способом объективной диагностики сифилиса, позволяющим к тому же оценить концентрацию антител в баллах. Метод RW постоянно совершенствовался (например, в модификациях Кана, Колмера и т.д.); во многих странах он применялся как обязательная официальная процедура, требующая от лаборатории государственной сертификации и разрешения проводить этот анализ.
Однако в первые же годы исследований эффективности самого метода стало ясно, что недостатков у него значительно больше, чем достоинств. В частности, на ранних международных серологических конгрессах было показано, что анализы одного и того же биоматериала, осуществляемые по методу Вассермана различными экспертами независимо друг от друга, приносят разные результаты и расходятся не только в отдельных случаях, но и статистически.
Как оказалось, реакция Вассермана зачастую является ложноположительной («выявление» сифилиса у лиц, не зараженных трепонемой) или ложно отрицательной (отсутствие специфической реакции связывания в биоматериале от пациента, в действительности больного сифилисом). Кроме того, слишком многое зависело от опыта, субъективной зрительной чувствительности и «диагностического инстинкта» лаборанта.
Наконец, приходилось считаться с тем, что этот метод достаточно сложен, затратен, занимает значительное время (до 8-10 недель), требует определенной подготовки (перед забором крови нельзя в течение двух суток заниматься сексом, за несколько часов нельзя есть, за сутки нельзя принимать алкоголь); на результат может повлиять предшествующая терапия антибиотиками, а также наличие у больного тех или иных заболеваний, не связанных с бледной трепонемой; эффективность в диагностике ранних стадий и специфических форм сифилиса резко ограничена, и т.п.
В итоге разрабатывались методы подтверждения, которые поначалу применялись в случае положительной RW, а затем, – в силу значительно большей информативности, точности, надежности, оперативности, – стали вытеснять реакцию Вассермана из арсенала лабораторной диагностики. В частности, появились темнопольная микроскопия, РИФ (реакция иммунофлюоресценции), РПР (антикардиолипиновый тест), РПГА (реакция пассивной гемагглютинации), РМП (реакция микропреципитации), иммуноблоттинг, ПЦР (полимеразная цепная реакция).
Это уже совсем другие методы, заслуживающие отдельного рассказа. И все же поддержим вышеупомянутое методологическое сверхобобщение: пусть собирательным названием всех перечисленных реакций так и останется «реакция Вассермана».
Симптом Ласега
О чем говорит синдром Ласега в неврологии?
Пожалуй, каждого из нас не раз заставала врасплох боль в спине. Чаще всего мы списываем ее типичный остеохондроз, а все лечение сводится к применению мазей и обезболивающих, ведь занятому современному человеку некогда искать причины недуга.
А между тем, в 21 веке боль в спине заняла первое место пьедестала почета среди потери трудоспособности и обогнав около трехсот других заболеваний. К тому же она значительно помолодела и теперь является частым гостем у пациентов около 30 лет. По статистике лидирует боль в поясничном отделе позвоночника. В качестве основных ее источников были установлены остеоартроз и миогенные нарушения, такие как спазмы, микротравматизация, ишемия паравертебральных мышц. Только 5% случаев может иметь патологию межпозвонковых дисков.
Сегодня речь пойдет о синдроме Ласега (Lasegue), лечение которого имеет ряд особенностей. Так, например, симптом Ласега при остеохондрозе поясничного отдела позвоночника имеет ряд показателей, которые помогут предотвратить нежелательные последствия. 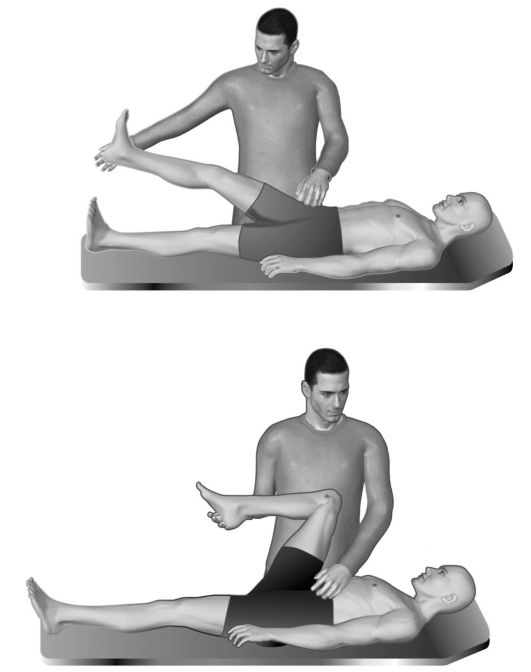
Симптом Ласега считают болезненность, возникающую в случае натяжения седалищного нерва, либо его корешков. Она вызывается при постепенном и медленном подъеме выпрямленной ноги, лежа на спине и локализуется в той области, где есть поврежденные корешки. Иначе его еще называют «патология подъема прямой ноги». Открыл симптом французский врач Эрнест Шарль Ласега, который ввел эту наблюдательную технику. Нельзя не отметить, что впоследствии она сыграла важную диагностическую роль в неврологии. Ведь порой установить верный диагноз довольно сложно, потому что пациенты не способны объективно оценить свои болевые ощущения и часто преувеличивают. Здесь на помощь приходят симптомы натяжения как признаки многих неврологических заболеваний позвоночника, которые проявляются спазмами мышц и вызывают острую боль. Оценка симптома Ласега позволяет распознавать природу происхождения и места локализации нарушения.
Причины возникновения данного симптома
Итак, положительный симптом Ласега. При каких заболеваниях он чаще всего проявляется?
Если верить практическим исследованиям, причиной симптома Ласега чаще всего оказывается поражение нерва пояснично-крестцового сплетения, к примеру, в результате таких заболеваний, как поясничный остеохондроз, грыжа, радикулит, наличие новообразований, а также тяжелый плод на позднем сроке беременности.
В норме у нервных окончаний имеется хороший запас длины. Они способны перемещаться по отношению к близлежащим тканям и натяжение нерва почти не возникает. Но, если отмечается развитие патологических изменений в структурах, например, фиброзное разрастание, деформация, то это может привести к перерастяжению нерва.
Еще одной причиной может стать органическое поражение седалищного нерва. Вызвать его могут сахарный диабет, различные инфекции и интоксикация.
Симптомы и классификация
Симптом Ласега определяется при натяжении и выражается в виде боли и интенсивности разной силы, возникающей в ответ на подъем нижней конечности.
Боль может напоминать прострелы при люмбоишиалгии и распространяться в область стопы. Также, может определяться такой симптом, как онемение нижних конечностей.
Поднятие прямой ноги бывает болезненным при патологии.
Так, в положении на спине, когда нижние конечности лежат на поверхности, седалищный нерв и его корешки абсолютно расслаблены боль не проявляется.
Если нижняя конечность поднимается с согнутым коленом, седалищный нерв и его корешки все еще не натянуты как следует.
А вот, если нижняя конечность поднята с разогнутым коленом, седалищный нерв, который теперь должен иметь большую длину, растягивается по нарастающей и в случае патологии обязательно вызовет боль.
В зависимости от характера боли и ее проявления различают три типа положительного симптома Ласега.
Диагностика выявления синдрома Ласега
Болевой синдром повсеместно отвечает мышечным спазмом в ответ на боль. Спазмы мышц в купе с имеющимися проблемами позвоночника приводит к блокировке нервных корешков и их натяжению. Резкие движения в этом случае повреждают нерв.
В случае болевого синдрома пояснично-крестцовой зоне становится задействованным седалищный нерв – самый большой нерв нижней конечности. В этом случае может определяться положительный симптом Ласега с двух сторон или изолированно с одной стороны.
Удобство определения симптома Ласега в градусах заключается том, что по величине угла можно определять степень изменений позвоночника (чем он меньше – тем больше степень проблемы). Впоследствии по увеличению угла можно определить траекторию лечения заболевания и его эффективность.
Как же проходит процесс диагностики?
Проверка на наличие симптома проводится только врачом невропатологом. Показанием для исследования являются жалобы на дискомфорт в области поясницы, ягодиц, мышц бедра при движении. Во время обследования больного просят прилечь на спину. Врач поднимает пациенту ногу, сгибая в тазобедренном суставе и удерживая колено. Подъем ноги, как правило, осуществляется максимум на 90°либо до момента наступления болевых ощущений по ходу седалищного нерва. При проведении теста весьма важно, определить под каким углом проявит себя боль.
Далее медицинский работник должен согнуть ногу пациента в колене и, в случае, если боль прекратится, то симптом Ласега можно считать положительным. После возвращения в исходное положение – выпрямление ноги боль должна возобновляться.
В случае, если острая боль не прекратилась, значит происхождение боли другое. Она вызвана не натяжением поражённого спинномозгового корешка, а заключается в других причинах.
При проведении теста обязательно нужно соблюдать предосторожности:
С другой стороны, растяжение всегда будет сопровождаться болезненными ощущениями при ущемлении нервного корешка в межпозвоночном отверстии или его дополнительного вытяжения из-за выпуклости грыжи диска. Это положительный симптом Ласега, который обычно очевиден при подъеме ноги менее чем на 60°.
Фактически по достижении 60° сгибания симптом Ласега не достоверен, так как седалищный нерв максимально растягивается при сгибании под 60°. Следовательно, боль может себя проявить при сгибании на 10°, 15°, 20°, что позволяет судить о симптоме Ласега и даже давать количественную характеристику.
Следует отметить, что у пожилых граждан наблюдается слабая мускулатура задней стороны бедра. Поэтому тест может диагностировать отрицательный симптом Ласега, для которого характерна боль в области мышц бедра.
Диагностика симптома Ласега имеет огромное клиническое значение в неврологии. Его оценка позволяет распознать природу болей и нарушений, предотвратив при этом серьезные последствия. Дополнительными методами диагностики обычно становится МРТ и рентген. Как правило, к самым распространенным болезням, сопровождающимися синдромом Ласега считаются остеохондроз позвоночника, новообразования в районе седалищного нерва, наличие межпозвоночной грыжи и смещение диска, повреждение седалищного нерва и другие.
Как же помочь пациенту, страдающему от данного недуга? Следует учесть, что купировать симптом Ласега можно в зависимости от природы заболевания, вызвавшего его. При проявлении болей в спине чаще всего состояние пациента требует покоя в тандеме с применением нестероидных противовоспалительных препаратов и анальгетиков.
В острый период больному нужно обеспечить постельный режим. Лучше всего, его уложить на твердую постель, для этого под обычный матрас подкладывают деревянный щит. Применяют также местные средства: грелку, мешочек с горячим песком, горчичники, банки. Помогут снять боль и местные раздражающие средства, которыми являются разные обезболивающие мази для втирания в болевые участки кожи.
Если случаются частые рецидивы, характеризующиеся острыми приступами боли, то пациентам может понадобиться помощь психотерапевта в комплексе с терапией антидепрессантами.
В Центре лечения позвоночника и суставов – клинике Ткачева Епифанова созданы все условия для современной диагностики и лечения болей в спине различного генеза, в том числе, проявляющихся симптомом Ласега. Ознакомиться с методами диагностики и лечения можно здесь: https://temed.ru
В период реабилитации лучше всего помогут такие методы, как:
Особое внимание следует уделить поддержанию диеты и нервной системы. Причиной ее нарушения как раз может быть неполноценное и несбалансированное питание, поэтому очень важно, чтобы человек ежедневно потреблял все необходимые для жизнедеятельности витамины и полный объем калорий, соответствующий его росту, весу, полу и способу жизни. Чтобы улучшить свое состоянием диетологи рекомендуют:
Также очень важно соблюдать правильную позицию туловища и координированную работу мышц при подъеме и переносе тяжести. Необходимо, чтобы спина была выпрямлена, а позвоночный столб прочно упирался в таз. Это обеспечит равномерную нагрузку на межпозвонковые диски, и они не будут подвержены деформации.
Не следует переносить тяжести перед собой и подвергать организм переохлаждению. Это также может нанести вред здоровью и спровоцировать боли.
Важное профилактическое значение имеет и периодическое изменение положения тела во время работы.
При периодических болях, особенно в области поясницы, следует позаботиться о правильной организации рабочего места, устранении неудобной позы, выполнении разгрузочной физкультуры.
Эти, на первый взгляд, простые профилактические мероприятия позволят избежать неприятный последствий.
Квалифицированные специалисты Центра лечения позвоночника и суставов – клиники Ткачева Епифанова проконсультируют по любым вопросам лечения и профилактики болей в спине различного генеза, в том числе, проявляющихся симптомом Ласега.
